Organverpflanzung: Ein fremdes Herz in meiner Brust
Die Idee, Menschen Körperteile auszutauschen, um ihr Überleben zu sichern, ist alt. Der Legende nach soll der Arzt Pien Ch’iao in China bereits im Jahre 300 ein Herz verpflanzt haben. Es handelt sich um einen Mythos: Mit den technischen Möglichkeiten der damaligen chinesischen Medizin war eine solche Operation unmöglich.
Erst im Jahr 1967 gelang die erste erfolgreiche Herztransplantation und bis zum Jahr 2000 waren bereits mehr als 50.000 Herzen verpflanzt. Der folgende Artikel zeigt die Geschichte der Transplantation und informiert über den Ablauf sowie die Chancen und Risiken eines solchen Eingriffs.
Inhaltsverzeichnis
Die Geschichte der Transplantation
Im Christentum verbreitete sich die Mär von den Hiligen St. Kosmas und St. Damian. Diese solle einem weißen Mann das Bein einer verstorbenen schwarzen Mannes angenäht haben. Sehr alt ist eine magische Aufladung des Frankenstein-Motivs, in der die verpflanzten Organe Eigenschaften des ursprünglichen Besitzers auf den neuen Körper übertragen sollten.

Eine gänzlich fantastische „Transplantation“ kennt der Hinduismus. Ganesha war der Sohn des Gottes Schiva und dessen Gattin Parvati. Der Sohn bewachte die Gemächer der Mutter, damit kein Freier sie bedrängen konnte. Schiva wollte hinein, doch Ganesha versperrte ihm den Zugang. Darauf geriet der Gott so in Zorn, dass er seinem Sohn den Kopf abriss.
Erst danach erfuhr Schiva, dass Ganesha sein Sohn war. Er bereute seine Tat, und um sie ungeschehen zu machen, riss er dem nächstbesten Wesen den Kopf ab und pflanzte ihn auf den Torso seines Sohnes. Seitdem trägt dieser den Kopf eines Elefanten.
Gaspare Tagliacozzi (1545-1599) rekonstruierte Nasen aus eigenem Gewebe. Er erkannte die Gefahr der Abstoßung von körperfremden Gewebe und schrieb, dass der „singuläre Charakter des Individuums uns vollkommen davon abhält, dieses Verfahren an einer anderen Person auszuführen.“
Im 17. Jh führten Chirurgen erfolgreich die Transplantation von Knochen durch. Der Niederländer Job van Meekeren beschrieb 1668 einen Adligen, dem ein Transplantat aus einem Hundeschädel eingesetzt worden sei. Auch menschliche Haut durch Haut von Tieren zu ersetzen, planten Mediziner.
John Hunter, ein schottischer Chirurg, führte im 18. Jh. Transplantationen durch, zum Beispiel mit Zähnen und Sehnen. Damals gab es auch belegte Versuche, Schilddrüsengewebe auszutauschen.
Im 19. Jh verpflanzten Mediziner erfolgreich Haut, zuerst von Tierindividuen auf Tiere anderer Spezies. Ab 1850 wurde die freie Eigenhauttransplantation eine anerkannte Therapie.
Erst im 20. Jh entwickelte sich indessen die moderne Organtransplantation zur regulären Methode: 1900 entdeckte Karl Landsteiner die Blutgruppen A, B und 0. Damit waren Bluttransfusionen möglich. Auch bei Blutaustausch, so banal er uns heute erscheint, handelt es sich um Transplantationen.
Tierversuche mit Nieren
1902 transplantierte Emerich Ullmann (1861-1937) die erste Niere. Er setzte eine Hundeniere in den Nacken des selben Tieres ein. Im gleichen Jahr erfolgte auch die erste Xenotransplantation – die Niere eines Hundes wurde einer Ziege eingepflanzt, und der Organismus der Ziege akzeptierte den Fremdkörper.
Alexis Carrel und Charles Guthrie entwickelten die genähte Gefässverbindung. Mit ihnen begann die Ära der Transplantation als angewandte Methode der Medizin: Zwischen 1904 und 1920 verpflanzten die beiden Ärzte zahlreiche Organe und Gewebe von Mensch zu Mensch. 1912 bekam Carrel den Nobelpreis für Medizin: Der Grund war ein Experiment, bei dem er ein Hundeherz an die Halsgefäße eines anderen Tieres anschloss, um die Funktionsfähigkeit der Gefäßnähte zu beweisen. Dies war zugleich die erste Herztransplantation.
Carrel und Guthrie erkannten, dass der Stoffwechsel sich verlangsamt, wenn die Organe künstlich gekühlt werden und sich Organe in dieser Form besser konservieren lassen. Die beiden forschten auch zu den biochemischen Reaktionen des Empfängerkörpers auf Transplantate.
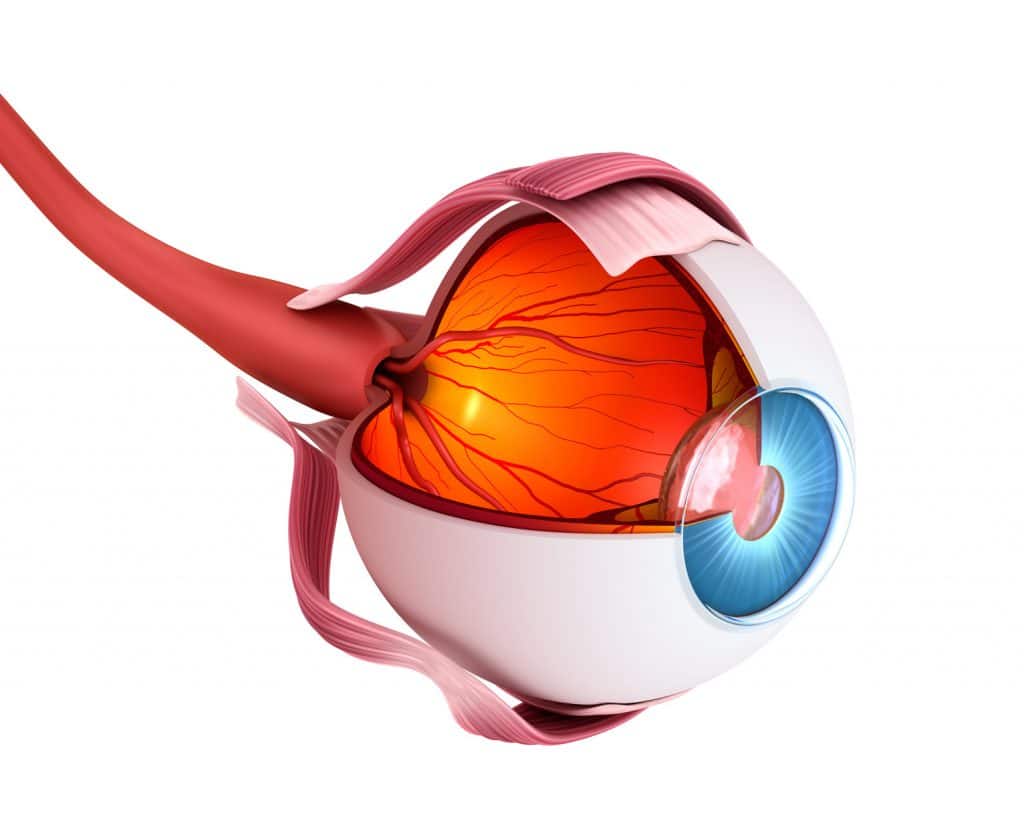
1906 versuchte Mathieu Jabouly (1860-1913) Nieren von Schweinen und Ziegen Menschen zu transplantieren. Er scheiterte. Im gleichen Jahr gelang hingegen die erste erfolgreiche Transplantation von Hornhaut durch den Augenarzt Konrad Zirm.
Die erste Niere eines Verstorbenen verpflanzte der Ukrainer Voronoy 1933, doch sie funktionierte nicht.
Peter Medawar beschrieb 1944, wie der Organismus fremdes Gewebe abstößt. Damit begann das Wissen über die immunologische Toleranz.
Die erste erfolgreiche Nierentransplantation
Die erste erfolgreiche Verpflanzung einer Niere führte 1954 Dr. Joseph Murray Boston durch. Der Empfänger lebte vollkommen gesund weiter. Spender war ein eineiiger Zwilling, also ein gewebeidentischer Mensch, und deshalb gab es keine Abwehrreaktion.
1959 erfolgten dann die ersten Nierentransplantationen bei zweieiigen Zwillingen. Trotz der genetischen Unterschiede überlebten die Empfänger 20 bzw. 26 Jahre.
Es dauerte bis in die 1970er Jahre, die Abstoßungsreaktion in den Griff zu bekommen. Medikamente, die das Immunsystem unterdrücken, ermöglichen heute Organübertragungen, in dem Spender und Empfänger nicht miteinander verwandt sind.
Dr. Roy Calne testete bereits 1960 Thiopurin/Azathioprin, um zu verhindern, dass ein Nierentransplantat abgestoßen wurde. Nur zwei Jahre später wurde Azathioprin der erste Immununterdrücker in der Therapie.
Leber, Lunge und Herz
1963 transplantierte Dr. T. Starzl in Colorado die erste Leber, und Dr. J. Hardy in Mississippi die erste Lunge; Dr. K. Reemtsma transplantierte die Niere eines Schimpansen in einen Menschen. Ein Jahr später tauschte Starzl eine menschliche Leber durch eine Schimpansenleber und Hardy ein Menschenherz durch ein Schimpansenherz aus.
1967 gelang die erste erfolgreiche Herztransplantation durch Christiaan Barnard in Kapstadt auf der Basis der Forschungen von Norman Shumway und Richard Lower.
Der Holländer J.J. van Rood wies nach, dass die Übereinstimmung des Leukozytenantigens entscheidend ist dafür, ob der Körper des Patienten das fremde Organ annimmt und damit wesentlich die Überlebensdauer des Empfängers beeinflusst.
Auf dieser Grundlage entwickelte er Eurotransplant, eine internationale Organisation, um passende Organe auszutauschen.

Der erste Herz-Lungen-Austausch
1968 erfolgte die erste Herz-Lungen-Transplantation durch Prof. D. Hooley in Texas. Das erste Gesetzt zur Organspende wird im gleichen Jahr in den USA verabschiedet: Die Angehörigen entscheiden über eine Spende und Willige tragen einen Organspendeausweis bei sich.
1969 wird der Hirntod definiert. Dazu gehören absolute Bewusstlosigkeit, Bewegungslosigkeit und Atemstillstand, das vollständige Fehlen von Reflexen und die Nulllinie im EEG über mindestens 24 Stunden.
1976 veröffentlicht Jean Francois Borel ein immununterdrückendes Medikament, gewonnen aus dem Ciclosporin in einem Bodenpilz. 1979 erfolgt in München die erste klinische Studie. Die erste 1981 in Stanford damit behandelte Patientin überlebt dank Ciclosporin sieben Jahre. Ein Jahr später kommt Cyclosporin A mit dem Namen Sandimmun in Umlauf. Jetzt steigt die Zahl der Transplantationen rapide.
1989 wurde die 100.000ste Niere erfolgreich ausgetauscht.
Das Transplantationsgesetz
1997 tritt das Transplantationsgesetz in Kraft. Kriterium für den Tod ist der endgültige Ausfall aller Hirnfunktionen. Wie in den USA ist eine Entnahme von Organen erlaubt, wenn der Verstorbene dies ausdrücklich billigte oder seine gesetzlich bestimmten Angehörigen dies für seinen Willen halten.
2000 waren 470.000 Nieren, 74.000 Lebern, 54.000 Herzen und 10.000 Lungen verpflanzt worden.
Herzverpflanzungen
2015 gab es in Deutschland 286 Herztransplantationen in 22 Kliniken – ein Herzaustausch ist also immer noch keine häufige, aber eine regelmäßige Operation.
Es war ein langer Weg von den ersten Patienten, die nur kurze Zeit überlebten bis zu einer Überlebensdauer von Jahren: Der erste Mensch mit einem fremden Herz, Louis Washkansky, den Barnard operierte, starb nach 18 Tagen.
Erfahrungsbericht eines Betroffenen
Noch heute ist der Eingriff keine Routine. Der Betroffene Hubert Knicker berichtet:
„2003 ließ mein Herz mich dann wieder im Stich. Kammerflimmern! Einmal mehr holten mich die Ärzte ins Leben zurück und als ich nach zwischenzeitlicher Verlegung das Herzzentrum in Bad Oeynhausen verließ, war ich um einen treuen Begleiter reicher. Von nun an brachte ein implantierter Defibrillator mein Herz wieder in den richtigen Rhythmus, wann immer es zu schlagen aufhörte.
Doch auch mein „Defi“ würde irgendwann nicht mehr ausreichen. Dieser Tag kam im Jahr 2008. Meine Herzpumpleistung lag mittlerweile bei 15 Prozent und die letzte Alternative, die mir in der Kürze der Zeit blieb, war ein Kunstherzsystem.
Abermals entschied ich mich für die Operation. Das Organ, das wie kein anderes für den Kampfeswillen des Menschen steht, mag nur noch ein Schatten seiner selbst gewesen sein, doch Aufgeben kam für mich nicht infrage. Wie hätte ich das meiner Frau antun können, die mit mir sämtliche Höhen und Tiefen durchgestanden hatte?
Ich arrangierte mich bestens mit meinem Herzunterstützungssystem, als ein mechanischer Defekt mich im Mai 2010 zu meiner bislang letzten Schlacht zwang. Zurück im Herzzentrum Bad Oeynhausen begann es nun, jenes schier unerträgliche Warten auf ein Spenderherz. Wird man ein passendes Organ für mich finden? Wäre ich überhaupt in der Lage, eine Transplantation zu überstehen? Wieder und wieder stellte ich mir diese Fragen und fürchtete insgeheim bereits die Antwort auf die erste von ihnen.
Meine Kampfeslust drohte dem Gefühl völliger Hilflosigkeit zu weichen, nicht zuletzt weil ich mit ansehen musste, wie drei meiner Mitwartenden verstarben. Für zwei kam ein Spenderherz zu spät, ein weiterer überlebte die Transplantation nicht.

Am 24. Juli 2010 sollte die erste mich quälende Frage beantwortet werden. Eurotransplant hatte ein Spenderherz für mich! Drei Monate später dann erreichte mich die volle Gewissheit: Auch das zweite Fragezeichen spielte keine Rolle mehr. Nach geglückter Transplantation und kleinen Zwischenfällen rund um meine Lunge ging es für mich nach Hause.“
Warum werden Herzen ausgetauscht?
Patienten gelten als Kandidaten für eine Herztransplantation, wenn sie an fortgeschrittenem Herzversagen neigen und alle anderen Therapien unwirksam sind. Jeder zweite Betroffene leidet an Kardiomyopathie, aber auch angeborene Herzfehler oder Fehlfunktionen der Herzklappen machen manchmal einen Austausch notwendig.
Wann erfolgt eine Herz-Lungen-Transplantation?
Sind Herz und Lunge beide unheilbar krank, empfiehlt sich eine komplizierte Transplantation beider Organe. Dies gilt zum Beispiel wenn ein angeborener Herzfehler zu einem Bluthochdruck in der Lunge führt oder eine Lungenfibrose eine Herzschwäche auslöst.
Lungentransplantationen
Lungen werden in Deutschland ungefähr gleich häufig verpflanzt wie Herzen. 2015 wurden bei 296 Patienten die Lungen ausgetauscht, 399 Patienten wurden zur Transplantation angemeldet. Meist leiden die Betroffenen unter der chronisch obstruktiven Lungenkrankheit.
Es gibt verschiedene Lungentransplantationen je nach Basiserkrankung. Bei Mukoviszidose oder Bronchiektasen muss die Lunge beidseitig übertragen werden, bei den meisten übrigen Lungenerkrankungen „reicht“ ein einseitiger Austausch.
Zumindest war dies bis vor wenigen Jahren bei Lungenfibrosen oder Lungenemphysemen der Fall, doch heute wird auch bei diesen Ursachen eine beidseitige Transplantation durchgeführt. Diese verbessert nämlich die Lungenfunktionen ungemein.
Allerdings kann das Organ eines Spenders dann auch nur einem Patienten helfen und nicht zwei Betroffenen wie zuvor.
Herz-Lungentransplantationen sind heute nur noch bei nicht korrigierbaren Herzfehlern mit Eisenmenger-Reaktion nötig. Versagt das Herz bei pulmonaler Hypertonie erholt es sich hingegen in einigen Wochen.
Der Austausch einer Lunge folgt heute einem festgelegten Schema. Zuerst schneidet der Arzt zwischen der 8. und 9. Rippe. Dann entfernt er das kranke Organ. Danach verbindet er die Lungenarterien der Spenderlunge mit den Adern des Empfängers. Bei einer beidseitigen Transplantation wird die andere Lunge mit der gleichen Methode verpflanzt.
Das funktioniert heute sogar häufig ohne Herz-Lungenmaschine, wenn die zweite kranke Lunge des Patienten während der Transplantation des ersten gesunden Lungenflügels ausreichend Sauerstoff bekommt. Wird der zweite Lungenflügel übertragen, atmet er also bereits mit dem ersten gesunden Teil.
Geht alles glatt, können die Patienten bereits nach zwei Tagen von der Intensiv- auf die Normalstation. Insgesamt bleiben sie circa zwei Wochen im Krankenhaus. Bei jedem zehnten bis fünften Patienten kommt es zu Schwierigkeiten, entsprechend verlängert sich der Aufenthalt in der Klinik.
Formen der Organverpflanzung
Bei der allogenen Transplantation werden die Gewebe, Organe oder Zellen einem anderen Menschen entnommen, bei einem eineiigen Zwilling handelt es sich um eine isogene Transplantation. Da das Gewebe von Spender und Empfänger identisch ist, bedarf es hier keiner Immunsuppressiva.
Die autologe Transplantation nimmt einen Austausch innerhalb eines Organismus vor. Am verbreitetsten sind Haut- und Haartransplantationen. Nach einem Unfall zum Beispiel lässt sich Haut von der Schulter auf einen verbrannten Unterschenkel übertragen.
Xenogene Transplantationen bezeichnen den Organaustausch von einer Spezies zur anderen. Der ist häufiger als Laien vermuten würden. Zum Beispiel gehört das Übertragen von Herzklappen aus Schweinekörpern in menschliche Herzen zu einer oft praktizierten Methode der Herzoperation.
Was wird transplantiert?
Heute übertragen Ärzte diverse Zellen, Gewebe und Organe. Gewebe sind dabei Zellenverbände mit gleichen Funktionen: Muskelgewebe, Nervengewebe oder Fettgewebe. Ein Organ ist ein abgegrenzter Teil des Organismus, der in der Regel verschiedene Zellen und Gewebe enthält wie Herz, Niere, Lunge oder Leber.
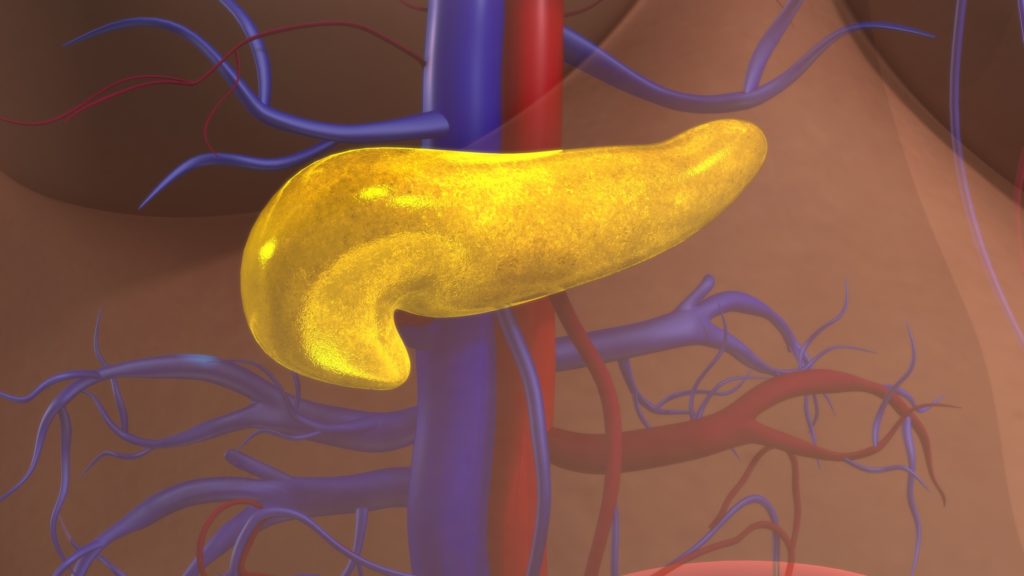
Organtransplantationen umfassen Nieren, Lebern, Herzen, Lungen, Bauchspeicheldrüsen und den Dünndarm, Gewebetransplantationen Haut, Knochen, Knorpel, Sehnen, Blutgefäße und Hornhaut.
Austausch von Gliedmaßen
Statt Prothesen bei Amputationen einzusetzen, gehen Chirurgen inzwischen bisweilen dazu über, Gliedmaßen zu transplantieren. Das John Hopkins Hospital in Baltimore zum Beispiel transplantierte dem Soldaten Brendan Marrocco beide Arme, die dieser durch eine Straßenbombe in Afghanistan verlor.
Die Abstoßung des Körpers ist bei fremden Armen groß, geringer ist sie beim Austausch von Händen.
In Deutschland führten Ärzte in München 2008 die erste erfolgreiche Doppeltransplantation von Armen durch. 2011 gelang dem Team des spanischen Chirurgen Pedro Cavadas die erste doppelte Beintransplantation.
Drei- und Vierfachtransplantationen
In der Türkei waren drei- und vierfache Transplantationen zwar scheinbar erfolgreich, die beiden Patienten starben aber, als die Ärzte einige der Gliedmaßen wieder amputieren mussten.
Atilla Kavdır ließ sich beide Arme und ein Bein transplantieren. Doch das Bein musste kurz nach der Operation wieder entfernt werden, weil Kavdirs Körper es nicht annahm. Der Fall ging um die Welt, als der Mann nach wenigen Wochen seine Hände bewegen konnte, und der Sohn des 34-jährigen seine Hand nahm; Kavdir hatte als Kind die Arme und das Bein durch einen Stromschlag verloren. Doch kurz darauf starb der Patient, weil er sich als Folge der Transplantationen eine Harnwegsinfektion zugezogen hatte.
Für Dr. Ömer Özkan, Professor der Abteilung für plastische, rekonstruktive und ästhetische Chirurgie in Akdeniz war es eine Katastrophe.
Auch eine Vierfach-Operation in der Türkei schlug fehl. Sevket Cavdar mussten seine transplantierten Gliedmaßen wieder entfernt werden.
Bei beiden Kliniken, dem Hacettepe Universitätsklinium und dem Akdeniz Krankenhaus stellte eine unabhängige Kommission massive Mängel fest. Das Universitätsklinikum verlor sogar seine Lizenz, Transplantationen durchführen zu dürfen.
Die neuen Arme funktionieren generell nicht vollständig. Mit ihnen lassen sich lediglich einfache Handlungen vollziehen wie Schuhe zubinden oder mit dem Löffel essen. Der psychische Effekt ist vielleicht wichtiger als die körperlichen Fähigkeiten: Gerade junge Patienten sehen die transplantierten Arme viel eher als Teil des Körpers an als noch so gute Prothesen und scheuen sich weniger mit den fremden Gliedmaßen in die Öffentlichkeit zu gehen.
Gesicht
Seit 2005 wagen sich Chirurgen an Gesichts-Transplantationen. Der erste Mensch mit dem Gesicht eines anderen Menschen war eine Französin, die Hundebisse entstellt hatten.
Patrick Hardinson arbeitete bei der Feuerwehr in Mississippi und erlitt 2001 Verbrennungen, mit denen er aussah wie ein Monster. Außerdem konnte er seine Augen nicht schließen. Mehr als 70 Operationen konnten das Geschehene nicht ungeschehen machen.
Das NYU Langone Medical Center half mit der bisher umfassendsten Gesichtsverpflanzung. Die Operation dauerte 26 Stunden. Hardison bekam nicht nur ein neues Gesicht, sondern auch eine neue Kopfhaut, neue Ohren, Gehörgänge und Teile der Knochen von Kinn, Wangen und Nase, neue Augenlider und Muskeln. Danach konnte er seine Augen wieder schließen.
Es hatte mehr als ein Jahr gedauert, bis sich ein Spender gefunden hatte, der mit seinem Alter, seiner Größe, seiner Haut- und Haarfarbe passte. Der 26-jährige David Rodebaugh entsprach dem Profil und seine Mutter gab die Erlaubnis zur Organspende. Das Krankenhaus trug die Kosten für die Operation und die REHA.
Penis
Amerikanische Ärzte transplantierten 2016 einen Penis. Ein 64jähriger Mann litt an Peniskrebs und trägt nun das Glied eines Toten, der die gleiche Blutgruppe hatte. Die Operation dauerte 15 Stunden und war die dritte weltweit.
Schädeldecke
2015 vollzogen Ärzte in den USA vom Anderson Cancer Center in Houston erstmalig die Transplantation einer Schädeldecke mit Kopfhaut. Der Betroffene litt an einem Krebs, der alle diese Organe befallen hatte. An der Kopfhaut befand sich ein Leiomyosarkum, und eine von diesem verursachte Wunde an der Schädeldecke verheilte nicht.
Die Blutgefäße wurden unter dem Mikroskop zusammen genäht.
Gebärmutter
Gebärmuttern transplantierten Ärzte erfolgreich in mehreren Ländern Europas. In Deutschland plant die Universitätsklinik Erlangen eine solche Verpflanzung. So sollen Frauen, die keine Kinder zur Welt bringen können, der Kinderwunsch erfüllt werden, weil sie keine Gebärmutter haben oder ihr Uterus zu klein ist.
In Schweden brachte 2014 eine Frau mit transplantierter Gebärmutter ein gesundes Kind zur Welt.
In Erlangen schrieb der Klinikdirektor Prof. Dr. Matthias Beckmann: „Wir bereiten uns derzeit auf die erste Gebärmuttertransplantation vor. Aber zunächst müssen wir die dafür erforderlichen Genehmigungen vom bayerischen Gesundheitsministerium erhalten und den Eingriff am Tiermodell trainieren.“
Eine Uterus-Verpflanzung ist nicht ohne Risiko, deshalb wird die Operation mit Gefäßchirurgen und plastischen Chirurgen bis in das kleinste Detail trainiert. Entscheidend ist vor allem die gespendete Gebärmutter mit künstlichen Blutgefäßen an das Blutsystem der Empfängerin anzuschließen.
Beckmann sieht Handlungsbedarf, denn eine Uterus-Verpflanzung ist in seinen Augen, die einzige Möglichkeit, legal ein Kind zu bekommen, wenn dies aus anatomischen Gründen unmöglich war. Denn Eizellspenden und Leihmutterschaft sind in Deutschland verboten, und diese Gesetzgebung treibe Frauen in die Illegalität.
Ein Reproduktionsmediziner in Franken wurde zum Beispiel zu fünf Jahren Haft verurteilt, weil er Frauen die Eizellen fremder Frauen implantiert hatte, was in Deutschland mit dem Embryonenschutzgesetz verboten ist.
Eine Uterusoperation würde um die 100.000 Euro kosten, und wäre für bis zu 10.000 Frauen in Deutschland die einzige Möglichkeit, ein eigenes Kind zu bekommen. Hinzu kommen bis zu 1.000 Frauen pro Jahr, die ihre Gebärmutter aufgrund einer Erkrankung verlieren.
Kopftransplantation
Der italienische Mediziner SergioCanavero gilt als Erich von Däniken seiner Zunft: Der Chirurg will einen kompletten Kopf transplantieren. Edgar Bierner, der selbst eine Armtransplation durchführte, sagte: „Das ist unmöglich. Das ist spekulativ, und da zeichnet sich auch nichts am weitesten Horizont ab.“
Canaveros Idee: Er will die Körper des hirntoten Spenders und des Empfängers so weit abkühlen, dass die Zellen so lange wie möglich ohne Sauerstoff überleben können. Das Rückenmark müsse dann sauber getrennt werden.
Veit Braun, ein Neurochirurg aus Stuttgart sagt dazu: „Wenn ich ein Rückenmark vom Kopf abtrenne, dann ist das hin, und zwar ein für alle Mal.“ Im besten Fall sei das Ergebnis ein Patient mit funktionierendem Gehirn ohne Kontrolle über seinen Körper.
Ethisch grausame Tierversuche gingen Canveros Fantasien voraus. In den 1950ern pflanzte Vladimir Demikhov einem Hund einen zweiten Kopf, 1970 transplantierte Robert White einen Affenkopf. Die misshandelten Tiere starben nach wenigen Tagen.
Canavero wurde inspiriert von Ren Xiaoping, der 2013 einen Mäusekopf verpflanzte.
Die Kopfverpflanzung soll so verlaufen: Nach der Operation möchte Canavero den Patienten einen Monat ins Koma legen, im nächsten Jahr soll der Betroffene sprechen und laufen lernen. Die Operation würde circa 36 Stunden dauern und zehn Millionen Euro kosten.

Der Chirurg hat auch schon einen Interessenten gefunden: Der Russe Waleri Spiridonow sitzt im Rollstuhl und möchte seinen Kopf auf einen gesunden Körper transplantiert bekommen. Ihm ist bewusst, dass das Todesrisiko bei dieser Operation hoch ist.
Er leidet an Morbus Werdnig-Hoffmann, einem Muskel-, Gewebe- und Organschwund, der gewöhnlich zum Tod führt.
Der Gelähmte ist zugleich begeistert. Er sagt: „Du fühlst dich wie der Held eines Science-fiction-Romans, fast so, als würdest du in den Kosmos fliegen.“
Canaveros Kollegen halten seine Idee nicht nur für Science Fiction, sondern für gefährlichen Schwachsinn.
Der jedoch hält seine Kopftransplantatiion für die größte Revolution in der Geschichte der Menschheit. Er träumt sogar von mehr: „Mein Ziel ist die Unsterblichkeit. Und ich werde sie bekommen, denn ich arbeite schnell!“
Einen Kopf zu verpflanzen, sei die Lösung für alle Krankheiten: „Hast du Krebs? Neuer Körper! Hast du Diabetes? Neuer Körper! Bist du gelähmt? Neuer Körper!“
Gründe für Transplantationen
Ja nach Organ, Gewebe und Zelle sind die Gründe für eine Verpflanzung vielfältig.
1.) Herz: Generell ist eine Herzschwäche, die auf Dauer zu Herzversagen führt, ein Anlass für Herztransplantationen, dazu gehören Erkrankungen des Herzmuskels ebenso wie der Herzklappe und angeborene Herzfehler.
2.) Leber: Leberzirrhose, Morbus Wilson, akutes Versagen der Leber, Missbildungen der Gallenwege, mehrere Stoffwechselerkrankungen.
3.) Lunge: chronisch obstruktive Lungenerkrankung, idiopathische Lungenfibrose, Mukoviszidose, Sarkoidose, Lungenhochdruck
4.) Niere: Eine Nierentransplantation ist nicht immer lebensnotwendig, weil die Dialyse die Funktion des Organs ersetzen kann. Mit einem Spenderorgan kann ein Patient aber wieder ein normales Leben führen, ohne sich ständig an das Dialysegerät anzuschließen. Zudem sind manche Betroffene nicht mehr dialysefähig.
5.) Bauchspeicheldrüse: Hier transplantieren Ärzte nur, wenn die Betroffenen kein Insulin mehr produzieren können, zum Beispiel bei Typ-1 Diabetes. Allerdings lässt sich Diabetes auch mit Insulinspritzen behandeln, so dass die Mediziner im Einzelfall abwägen.
6.) Knochenmark: Knochenmark zu verpflanzen ist oft die letzte Möglichkeit, Leukämie und Thalassämie zu heilen.
7) Hornhaut: Durch die Transplantation können Menschen wieder klar sehen, wenn ihre Hornhaut beschädigt war.
8) Haut: Hauttransplantationen decken Verbrennungen, Verätzungen und chronische Wunden ab.
9) Haar: Eine Haarverpflanzung hat keine medizinischen, sondern kosmetische Gründe.
Durchführung
In Deutschland dürfen nur Mediziner in Transplantationszentren Organe verpflanzen. Ist der Hirntod eines Menschen, der sich im Leben als Organspender verpflichtete, oder geben Angehörige die Zustimmung, kommt ein Koordinator von der Deutschen Stiftung Organtransplantation (DSO).
Der leitet die Untersuchungen ein, dazu zählt vor allem die Typisierung der Gewebemerkmale. Diese Informationen gelangen an Eurotransplant. Die Organisation ermittelt mit Hilfe des Computers einen passenden Empfänger. Der DSO-Koordinator managt die Organentnahme und den Transport.
Der Empfänger kommt umgehend in das Transplantationszentrum, dort wird sofort die Operation vorbereitet. Die Ärzte entnehmen jetzt das Spenderorgan. Es muss jetzt sehr schnell gehen. Jede verlorene Minute vergrößert die Gefahr von Funktionsschäden.
Eine Nierenverpflanzung dauert in der Regel zwei bis drei Stunden, eine Herz-Lungen-Transplantation kann aber zehn Stunden und länger dauern.
Risiken
Es gibt eine akute Abstoßungsreaktion unmittelbar nach der Operation und eine chronische, die sich über Jahre hinweg fortsetzt.
Wer ein fremdes Organ in sich trägt, muss sein Leben lang Immunsupressiva nehmen. Diese schwächen die körpereigene Abwehr. Leider läss sich diese Schwäche nicht auf das neue Organ fokussieren, und die Betroffenen sind zeitlebens anfällig für Infektionen, Bakterien, Viren und Pilze aller Art.
Lebendspende
Manche Organe lassen sich auch lebenden Menschen entnehmen, insbesondere die Nieren. Ein gesunder Mensch kann ohne weiteres mit einer Niere leben. Bei der Leber können Lebende einen Teil des Organs spenden.
Laut dem Transplantationsgesetz ist eine Lebendspende nur zulässig, wenn kein Organ eines Toten zur Verfügung steht. Wie bei allen Operationen trägt der gesunde Spender ein Risiko, und der Arzt muss ihn darüber aufklären. Psychischer Zwang oder finanzieller Anreiz dürfen keine Rolle spielen.
Allerdings fällt, genau genommen, auch die Blutspende unter Transplantationen, da hier ebenfalls Zellen anderer Menschen einem kranken Menschen zugute kommen. (Dr. Utz Anhalt)
Autoren- und Quelleninformationen
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.









