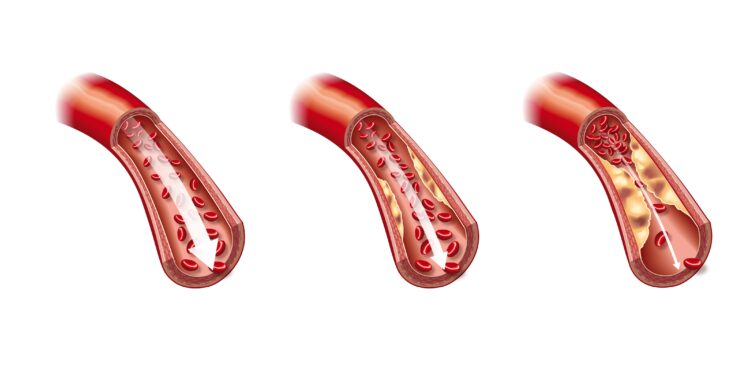
Arterienverkalkung (Arteriosklerose oder Atherosklerose) ist in den modernen Industrienationen eine weit verbreitete Erkrankung, bei der die Schlagadern durch Ablagerungen an den Gefäßinnenwänden nachhaltig geschädigt werden. Die Arterienverkalkung entwickelt sich meist schon über Jahre, bevor die ersten Symptome in Erscheinung treten. Die Folgen für das Herzkreislaufsystem sind dramatisch und bedingen langfristig nicht selten den Tod der Betroffenen.
Inhaltsverzeichnis
Definition
Arteriosklerose bezeichnet eine Systemerkrankung der Schlagadern, die durch Ablagerung von Blutfetten (Cholesterin), Fettsäuren, geringen Mengen Kalk, Kollagen (Bindegewebe) und Proteoglykanen (spezielle Proteine) an und in den Zellen der Gefäßinnenwänden der Arterien entsteht.
Die Schlagadern werden durch die Ablagerungen verengt und leiden aufgrund der Verkalkung außerdem in ihrer Elastizität. Die Arteriosklerose beschreibt demnach eine chronische fortschreitende Degeneration der Schlagadern.
Prinzipiell kann das arteriosklerotische Geschehen in allen arteriellen Gefäßen des Körpers auftreten. Sind ausschließlich kleine Blutgefäße betroffen, wird dies als Mikroangiopathie bezeichnet, bei größeren Blutgefäßen ist hingegen von einer Makroangiopathie die Rede. Als spezielle Form ist die Mediasklerose bekannt. Hierbei verkalkt die Muskelschicht der Media (mittleren Gefäßwand) besonders stark.
Arteriosklerose: Symptome
Die Atherosklerose entwickelt sich langsam. In der Anfangsphase entstehen in der Regel keine Symptome. Wenn die Arterie so verengt oder verstopft ist, dass nicht mehr ausreichend Blut zu den Organen und Geweben gelangt, können verschiedene Symptome auftreten. Diese sind abhängig von dem Ort der Verstopfung. Folgende Übersicht zeigt mögliche Beschwerden:
- Allgemeine Beschwerden: Nierenschwäche, Nierenversagen, Bluthochdruck, beim plötzlichen Lösen des Plaques kann ein Blutgerinnsel entstehen und einen Herzinfarkt oder Schlaganfall auslösen.
- Herzarterien verstopft: Brustschmerzen, Druck auf der Brust (Angina).
- Hirnarterie verstopft: Taubheitsgefühle oder Schwäche in Armen oder Beinen, Sprachschwierigkeiten, undeutliche Sprache, Sehstörungen, hängende Gesichtsmuskeln (Achtung: Dies kann auch Vorbote eines Schlaganfalls sein und sollte umgehend mit einem Arzt abgeklärt werden.).
- Arm- oder Beinarterie verstopft: Schmerzen beim Gehen oder bei Bewegung des Armes, Schmerzen in der Wade, im Oberschenkel oder im Gesäß, Wunden heilen schlechter, Gefühlsstörungen, schwacher Puls, Blässe, kühlere Temperatur der Haut im betroffenen Arm oder Bein.
Als Erkrankung des Arteriensystems entwickelt sich die Arteriosklerose meist über Jahre symptomlos und verursacht keinerlei Beschwerden. Sobald der Blutfluss durch die verengten Arterien jedoch maßgeblich verringert oder blockiert wird, treten offensichtliche Anzeichen der Erkrankung zu Tage.
Die erkennbaren Symptome hängen dabei davon ab, in welchen Gefäßen des Körpers der Blutfluss behindert wird. Sind zum Beispiel Schlagadern betroffen, die das Gehirn mit Blut versorgen, kann ein Schlaganfall, mit Beschwerden wie Kopfschmerzen, Sehstörungen, Schwindel und halbseitigen Lähmungen, mögliche Folge der Arterienverkalkung sein.
Bedingt die Verkalkung eine Behinderung des Blutflusses im Bereich des Herzens, kann dies ein Stechen im Brustkorb, Herzschmerzen beziehungsweise Brustschmerzen und Angina pectoris (Druck- und Engegefühl im Brustkorb) als Symptome mit sich bringen.
Häufige Folge von Arterienverkalkungen im Bereich des Herzens ist die koronare Herzkrankheit, bei der die Herzkranzgefäße in ihrer Funktion beeinträchtigt werden und die Durchblutung der Herzmuskulatur nicht mehr im erforderlichen Maße gewährleistet ist. Langfristig drohen infolge der Verkalkung im Bereich des Herzens Herzrhythmusstörungen, Herzschwäche und schlimmstenfalls ein Herzinfarkt.
Werden im Zuge der Verkalkung Gefäße im Bereich der Nieren verengt oder blockiert, ist Bluthochdruck als typisches Symptom zu beobachten. Schlimmstenfalls droht aufgrund der Minderdurchblutung des Organs eine lebensbedrohliche Niereninsuffizienz (Nierenversagen).
Darüber hinaus sind bei Arterienverkalkungen in den Beinschlagadern unter Belastung, aber teilweise auch schon beim Gehen kurzer Strecken, Schmerzen in den Beinen zu verzeichnen. Die Verkalkung der Beinarterien kann außerdem Schwellungen der Beine beziehungsweise Dicke Beine bedingen. Schlimmstenfalls stirbt das Gewebe in den Beinen ab und es wird eine Amputation erforderlich. Vergleichbare Beeinträchtigungen an den Armen drohen bei Gefäßverkalkungen der Armarterien. Verengungen der Beckenarterien gelten zudem als möglicher Auslöser für Impotenz beim Mann.
Verengungen und Verschlüsse (Thromben) der Arterien können auch an anderer Stelle im Organismus zum Absterben des Gewebes führen und so unter Umständen eine lebensbedrohliche Blutvergiftung hervorrufen. Aufgrund der Arterienverkalkung bilden sich an den Gefäßen zudem leichter sogenannte Aneurysmen (Arterienerweiterungen), die ihrerseits den Blutfluss stören und unter Umständen in einem Riss der Arterien enden.
Finden sich derartige Erweiterung im Bereich der Bauchschlagader (Bauchaortenaneurysma), zeigen die Betroffenen unspezifische Beschwerden wie beispielsweise Bauchschmerzen, Rückenschmerzen und ein starkes Schwindelgefühl. Erfolgt eine Ruptur der Aorta drohen lebensgefährliche Einblutungen. Die Patienten erleiden in solchen Fällen extreme Schmerzen und nicht selten eine sogenannte Schock-Symptomatik mit deutlichem Abfall des Blutdrucks, dem Gefühl massiver Atemnot und Todesangst.
Bei allen genannten Symptomen ist ein Arztbesuch dringend angeraten, da schwerwiegende gesundheitliche Beeinträchtigungen drohen, die in vielen Fällen den Tod der Patienten zur Folge haben können.
Arterienverkalkung: Ursachen
Atherosklerose ist eine langsame voranschreitende Krankheit, die bereits in der Kindheit beginnen kann. Die genauen Ursachen sind zwar immer noch unbekannt, Risikofaktoren, die zu einer Verkalkung der Arterie beitragen, sind dagegen sehr gut erforscht. Dazu zählen:
- Bluthochdruck,
- hoher Cholesterinspiegel,
- zu viele Triglyceride im Blut (Fettgehalt),
- Rauchen,
- Insulinresistenz,
- Übergewicht,
- Diabetes,
- entzündliche Krankheiten wie Arthritis oder Lupus,
- vermehrtes Auftreten von Herzkrankheiten in der Familie,
- Bewegungsmangel,
- ungesunde Ernährung.
Die unmittelbare Ursache der Arteriosklerose (wörtlich übersetzt: Verhärtung der Arterie) ist die Einlagerungen von Cholesterin, Fettsäuren und Kalzium in und an den Gefäßzellen. Gefolgt von Bindegewebewucherungen, einer Verhärtung und Verdickung der Gefäße sowie entsprechenden Verengungen und einem Verlust der Elastizität. Der zugrundeliegende Mechanismus ist bis heute jedoch nicht abschießend erforscht.
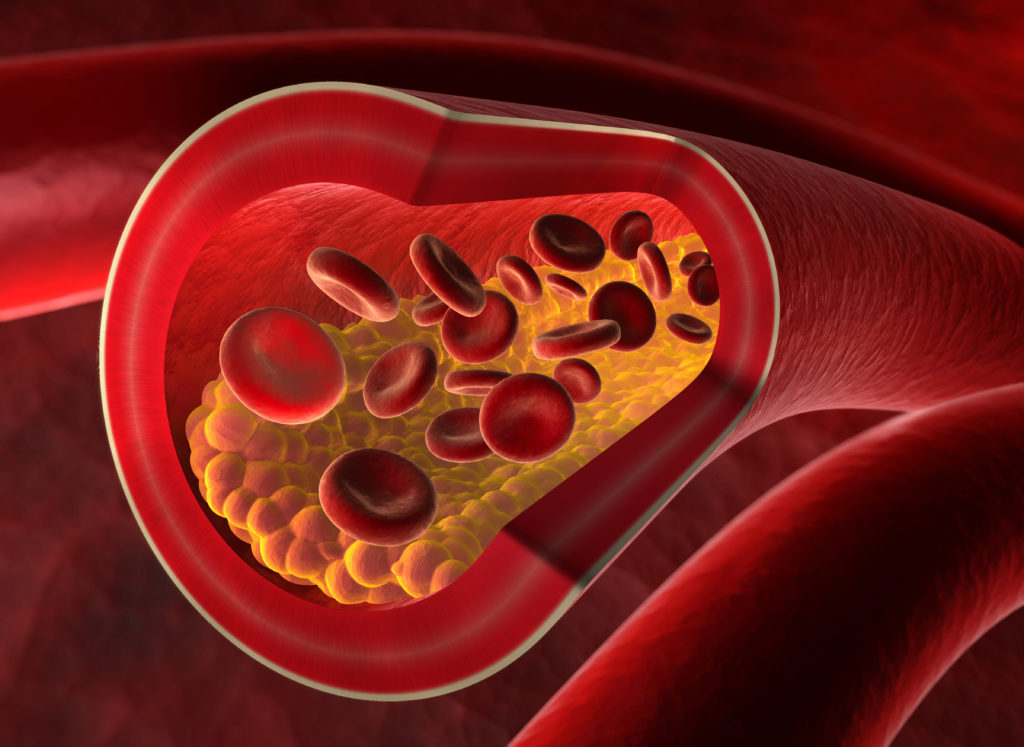
Die unterschiedlichen Theorien zur Entstehung der Arteriosklerose sind sich darin einig, dass im Zuge der Erkrankung die Zellen der inneren Gefäßwand (Intima) und zum Teil auch der mittleren Gefäßwand (Media) chronisch herdförmigen Veränderungen unterliegen. Durch Einlagerung von LDL-Cholesterin entstehen sogenannte Schaumzellen im Bereich der Intima, welche eine Entzündungsreaktion auslösen, die auch auf die Zellen der Media übergehen kann. Das Gewebe verändert sich in Form sogenannter arteriosklerotischer Plaques und die absterbenden Schaumzellen werden mit Bindegewebe überzogen. Hierdurch verringert sich der Querschnitt der Arterie, was den Blutfluss bereits maßgeblich behindern kann. Brechen die arteriosklerotischen Plaques auf, setzen an ihrer Oberfläche Blutgerinnungsreaktionen ein, wodurch sich der Durchmesser der Arterien weiter reduziert und schlimmstenfalls ein Thrombus die Schlagader vollständig verschließt. Auch lässt aufgrund der Gewebeveränderung die Elastizität der Arterie nach und diese wird regelrecht brüchig.
Zahlreiche Risikofaktoren für die Entwicklung wurden in epidemiologischen und klinischen Studien identifiziert, wobei arterieller Bluthochdruck, Übergewicht, Hyperlipidämie (zu hohe Blutfettwerte) , Hypercholesterinämie (überhöhte Cholesterinwerte) und Diabetes mellitus zu den besonders weit verbreiteten Ursachen der Arteriosklerose zählen. Ein erheblicher Einfluss auf die Entwicklung der Arterienverkalkung wird außerdem der Ernährung und dem Lebensstil zugeschrieben. Zu kalorien- und fettreiche Nahrung, Bewegungsmangel, Stress und Tabakkonsum begünstigen die Gefäßverkalkung. Bestimmte Krankheiten wie Gicht, eine Schilddrüsenüberfunktion, Rheumatoide Arthritis oder chronische Polyarthritis werden ebenfalls in Zusammenhang mit der Entwicklung der Arteriosklerose gebracht. Des weiteren erhöht sich bei Patienten mit chronischem Nierenversagen das Arteriosklerose-Risiko erheblich. Frauen leiden zwar insgesamt seltener an Arterienverkalkung als Männer, doch steigt das Risiko während der Menopause aufgrund des Östrogenmangels.
Ein besonderer Einfluss auf die Entwicklung wird im allgemeinen dem Cholesterin zugeschrieben, wobei eine erhöhte Konzentration des LDL-Cholesterins (Low Density Lipoprotein) und der Triglyceride ebenso die Arteriosklerose begünstigen soll, wie eine verringerte Konzentration des HDL-Cholesterins (High Density Lipoprotein). Eine besonders herausragende Bedeutung der Cholesterinwerte für das Arteriosklerose-Risiko ist wissenschaftlich jedoch nicht eindeutig belegt. Der oftmals unterstellte Zusammenhang mit den Cholesterinwerten und der hierfür maßgeblichen Aufnahme tierischer Fette über die Nahrung bleibt bis heute umstritten.
Diagnose
Bei verdacht auf eine Arteriosklerose wird zunächst das individuelle Erkrankungsrisiko der Patienten anhand einiger einfacher Fragen zur Ernährung, dem Bewegungsprofil, dem Tabakkonsum und den bestehen Vorerkrankungen (zum Beispiel Diabetes, zurückliegende Herzinfarkte und Schlaganfall) abgeschätzt. Es folgen erste körperliche Untersuchungen wie beispielsweise eine Gehprobe (Schmerzen beim Gehen sind ein Hinweis auf Arterienverkalkung) oder die Ratschow’sche Lagerungsprobe, bei der sich die Patienten auf den Rücken legen, die Beine nach oben halten und für maximal zwei Minuten (oder bis zum Einsetzen von Schmerzen) ihre Füße bewegen. Anschließend werden die Beine in normaler Sitzposition hängen gelassen und dabei der Zeitraum bis zum Wiedererreichen der Venenfüllung gemessen. Diese Zeiten sind bei einer Arterienverkalkung deutlich verlängert. Setzt zum Beispiel bei gesunden Patienten nach fünf Sekunden einen leichte diffuse Rötung der Füße ein, dauert dies bei Patienten mit Arteriosklerose bis zu einer Minute.
Erhärten die ersten körperlichen Untersuchungen den Verdacht, folgen weitere Untersuchungen zur Überprüfung des Befundes, wie zum Beispiele eine Sonografie (Ultraschalluntersuchung), eine Magnetresonanztomografie (MRT) oder eine Computertomografie (CT) der Schlagadern. Mit speziellen Verfahren der Angiografie können auch komplette Gefäßstrukturen bildgebend dargestellt werden. Hinzu kommt meist eine Blutuntersuchung im Labor, bei der die Cholesterinwerte, der Blutzuckerspiegel, die Harnsäurewerte, die Konzentration des Asymmetrischen Dimethylarginin (ADMA), der Aminosäure Homocystein und des Glykohämoglobins gemessen werden. Bestätigen die Folgeuntersuchungen den Verdacht der Arterienverkalkung, sollten umgehend entsprechende therapeutische Gegenmaßnahmen eingeleitet werden und es empfiehlt sich die Hinzuziehung einen Gefäßspezialisten.
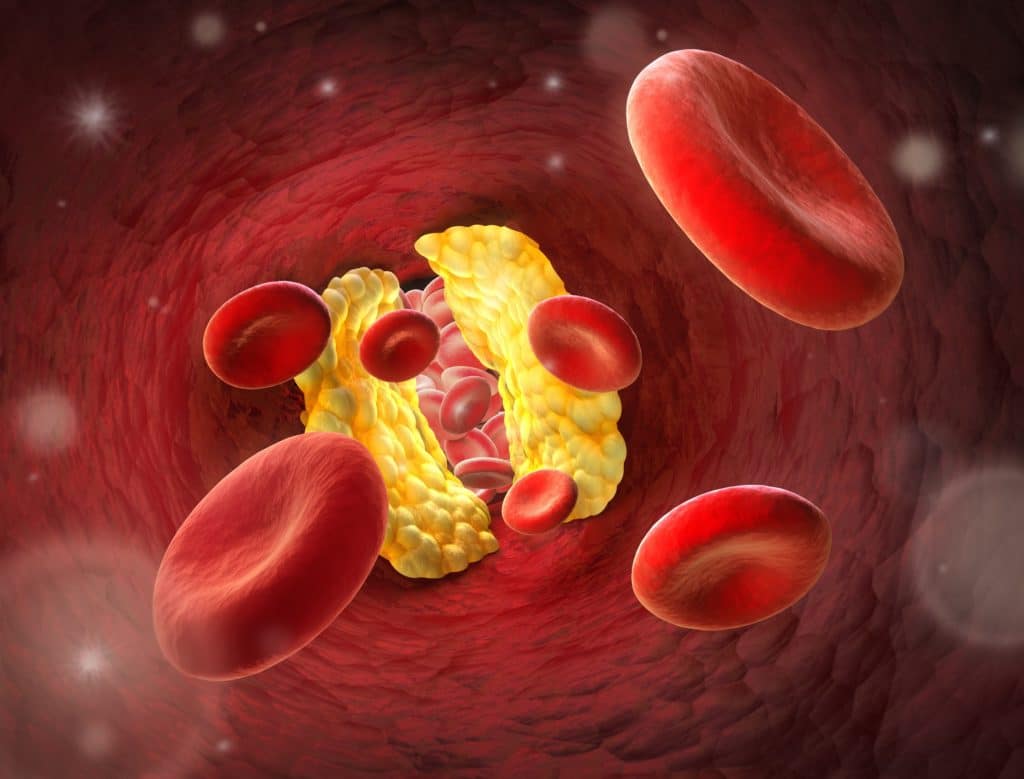
Behandlung
Wesentlicher Bestandteil der Therapie ist die Umstellung auf eine gesunde Ernährung und ausreichend Bewegung. Bis zur Bildung der Schaumzellen in den Blutgefäß ist mit diesen einfachen Maßnahmen die Arterienverkalkung sogar durchaus reversibel beziehungsweise heilbar. Dabei werden als Bewegungsmaßnahmen vor allem Ausdauersportarten empfohlen, doch auch leichte körperliche Aktivitäten, wie beispielsweise ein Spaziergang, können bereits eine deutliche positive Wirkung entfalten. Joggen, Fahrradfahren und Schwimmen sind weitere typische Sportarten, die von den Experten im Rahmen der Arteriosklerose-Behandlung empfohlen werden.
Arteriosklerose: Ernährung
Die Ernährungsweise hat einen besonders nachhaltigen Effekt. Im Rahmen der Therapie wird daher die Umstellung auf eine sogenannte mediterrane Ernährung mit möglichst hohem Anteil an Gemüse, Obst und Vollkornprodukten angeraten. Die Patienten sollten auf eine ausreichende Zufuhr von Ballaststoffen achten,da diese den LDL-Cholesterinspiegel senken. Einen gegenteiligen Effekt erzeugen gesättigte Fettsäuren, auf die daher soweit möglich zu verzichten ist. Einfach ungesättigte Fettsäuren werden indes durchaus empfohlen, da sie den LDL-Cholesterinspiegel senken ohne das nützliche HDL-Cholesterin zu beeinflussen. Mehrfach ungesättigte Fettsäuren, wie zum Beispiel Omega-6-Fettsäure oder Omega-3-Fettsäure senken den gesamten Cholesterinspiegel. Enthalten sind sie zum Beispiel in verschiedenen Fischsorten und Nüssen. Eine positive Wirkung wird außerdem Antioxidantien, wie Vitamin E oder Vitamin C, zugeschrieben, die in vielen Obstsorten enthalten sind. Vor allem der Saft des Granatapfels gilt hier als besonders gesund für die Gefäße.
Arteriosklerose: Medikamentöse Therapie
Auch Medikamente werden im Rahmen der Behandlung eingesetzt, wobei diese jedoch nicht die Gefäßablagerungen an sich beheben, sondern lediglich zur Linderung der Symptome dienen oder gegen die Risikoerkrankungen der Arterienverkalkung, wie Fettstoffwechselstörungen, Bluthochdruck und Diabetes, wirken. Wird der Blutfluss durch die Arterienverkalkung bereits beeinträchtigt, sind blutverdünnende Arzneien beziehungsweise Gerinnungshemmer wie Acetylsalicylsäure, Clopidogrel oder Dipyridamol oftmals Bestandteil der Arteriosklerose-Therapie. Diese sollen den Blutfluss erleichtern und schwerwiegenderen Folgen der Arterienverkalkung wie einem Herzinfarkt oder Schlaganfall vorbeugen.
Gegen Bluthochdruck als Risikofaktor der Arteriosklerose werden häufig blutdrucksenkende Präparate wie beispielsweise ACE-Hemmer, Betablocker, Diuretika oder AT1-Rezeptorblocker eingesetzt. Bestehen Schwierigkeiten mit dem Cholesterinspiegel, ist die Verschreibung von Arzneien zur Cholesterinsenkung Bestandteil der schulmedizinischen Arteriosklerose-Therapie. Auch kann das Blut durch eine sogenannte Apherese von dem schädlichen LDL-Cholesterin befreit werden, was allerdings in der Regel nur bei Patienten mit genetisch bedingt extrem hohen LDL-Cholesterinwerten in Frage kommt. Bei dem Verfahren wird das Blut über eine Armvene ausgeleitet, von Fetten bereinigt und über eine zweite Armvene dem Blutkreislauf wieder zugeführt. In regelmäßigem Abstand muss die Apherese wiederholt werden. Die medikamentöse Behandlung einer vorliegenden Zuckerkrankheit hat ebenfalls Bedeutung für die Arteriosklerose-Therapie, weil Diabetes als einer der Hauptrisikofaktoren für Arterienverkalkung gilt. Die optimale Einstellung des Zuckerspiegels mit Antidiabetika und einer entsprechend angepassten Diät können daher einen maßgeblichen Beitrag zur Verringerung des Arteriosklerose-Risikos leisten.
Invasive Behandlungsoptionen
Neben der medikamentösen Arteriosklerose-Therapie bestehen auch invasive Behandlungsmöglichkeiten wie eine Bypassoperation oder eine Aufdehnung der Arterien mittels eines kleinen Ballons. Die invasiven Verfahren finden fast ausschließlich bei besonders schweren Fällen der Arterienverkalkung Anwendung, in denen weitere Komplikation, wie beispielsweise ein Herzinfarkt, drohen. Ziel der operativen Einriffe ist in der Regel die Beseitigung von Gefäßverengungen, wobei eine Weitung mit anschließender Befestigung (sogenannter Stent) oder auch eine Abtragung des Gewebes als Möglichkeiten zu nennen sind. Die Thrombendarteriektomie, bei der die Blutgefäße freigelegt und anschließend bestehende Thromben entfernt werden, ist eine weitere Option der invasiven Arteriosklerose-Behandlung. Zudem können im Ernstfall die verschlossenen Gefäße auch mittels eines Bypass umgangen werden. Die Engstelle wird hierbei meist durch ein eingesetztes Venenstück überbrückt. Die Möglichkeiten der Gefäßchirurgie zur Behandlung der Arteriosklerose sind äußerst umfassend, doch letztlich lässt sich die ursprüngliche Funktionsqualität stets nur bedingt wieder herstellen.

Naturheilkunde bei Arteriosklerose
Wie bereits erwähnt spielt die Ernährung eine wesentliche Rolle. Der Ernährungstherapie kommt demnach eine herausragende Bedeutung im Rahmen der Arteriosklerose-Behandlung zu. Hier bietet zum Beispiel Heilfasten einen erwähnenswerten naturheilkundlichen Ansatz zur Unterstützung der Therapie. Auch die Pflanzenheilkunde (Phytotherapie) findet bei der naturheilkundliche Arteriosklerose-Therapie häufig besondere Berücksichtigung. Extrakte aus Pflanzen wie Ginko, Bärlauch, Weissdorn, Mistel, Artischocke oder Rosmarin kommen hier zum Einsatz. Als sogenannte Urtinkturen zubereitet und eingenommen sollen sie die Durchblutung verbessern, den Blutdruck senken oder hohen Blutfettwerten entgegenwirken.
Da die Naturheilkunde ein Zusammenhang zwischen dem Säure-Basen-Haushalt und dem Auftreten der Arterienverkalkung vermutet wird, setzten einige Therapeuten auch auf Maßnahmen, die der Übersäuerung des Organismus und so den Ablagerungen in den Gefäßen entgegenwirken sollen. Unterstützend kann außerdem die orthomolekulare Medizin mit hohen Dosierungen von Vitaminen und Mineralstoffen eingesetzt werden. So sollen beispielsweise Vitamin C und Vitamin E die Blutfette regulieren und die Bildung von Blutgerinnseln hemmen. Eine ähnlich positive Wirkung wird Magnesium, dem Vitamin B6 und dem Coenzym Q10 zugeschrieben. Obwohl die unterschiedlichen naturheilkundlichen Behandlungsoptionen vor allem bei Arteriosklerose im Anfangsstadium durchaus beachtliche Heilungserfolge bewirken können, lässt sich auch mit ihrer Hilfe im fortgeschrittenen Krankheitsstadium höchsten eine Linderung der Symptome erreichen. Sollten sich keine Behandlungserfolge abzeichnen oder werden die Symptome sogar schlimmer, ist dringend die Hinzuziehung eine Gefäßspezialisten zu empfehlen.
Homöopathie bei Arteriosklerose
Die Wirksamkeit der Homöopathie ist wissenschaftlich umstritten. Dennoch vertrauen viele Personen auf homöopathische Mittel. Hier seien beispielhaft Aurum jodatum, Aurum metallicum, Barium carbonicum und Barium jodatum erwähnt. Die Anwendung sollte jedoch stets unter Anleitung eines erfahrenen Homöopathen erfolgen. Schüssler Salze sind eine weitere Behandlungsoption aus diesem Gebiet, wobei zum Beispiel die Schüssler Salze Nr. 1 Calcium Fluoratum, Nr. 9 Natrium Phosphoricum, Nr. 22 Calcium carbonicum und Nr. 25. Aurum chloratum natronatum Anwendung finden. Auch hier ist eine Anleitung durch einen erfahrenen Therapeuten geboten. Zusätzlich sollte immer die Meinung eines Allgemeinmediziners oder eines Facharztes eingeholt werden.
Arterienverkalkung vorbeugen
Im Sinne der Prävention sind die bekannten Risikofaktoren wie Tabakkonsum, übermäßiger Stress oder die erhöhte Aufnahme gesättigter Fettsäuren möglichst zu meiden. Auch auf besonders salzhaltige Lebensmittel sollten vorsorglich verzichtet werden. Stattdessen empfiehlt sich eine Ernährung mit vielen Ballaststoffen und ungesättigte Fettsäuren.Darüber hinaus wird den Antioxidantien wie Vitamin E oder Vitamin C, die in unterschiedlichem Gemüse und Obst enthalten sind, eine vorbeugende Wirkung gegenüber der Arteriosklerose zugeschrieben. Insgesamt bildet die Ernährung eine der tragenden Säulen der Arteriosklerose-Prävention. Eine weitere ist die körperliche Aktivität. Ausreichend Bewegung beziehungsweise Sport senkt das Risiko maßgeblich. Wer sich gesund ernährt und regelmäßig sportlich betätigt, leistet bereits einen wesentlichen Beitrag zu Verringerung seines individuellen Arteriosklerose-Risikos. Um das Herz zu stärken, empfielt sich allgemein ein regelmäßig durchgeführtes Herztraining. (fp)
Autoren- und Quelleninformationen
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Medizinern und Medizinerinnen geprüft.
- Merck and Co., Inc.: Atherosklerose (Abruf: 05.09.2019), msdmanuals.com
- Amboss GmbH: Atherosklerose (Abruf: 05.09.2019), amboss.com
- Mayo Clinic: Arteriosclerosis / atherosclerosis (Abruf: 05.09.2019), mayoclinic.org
- Berufsverband Deutscher Internisten e.V.: Arteriosklerose (Abruf: 05.09.2019), internisten-im-netz.de
- National Health Service UK (NHS): Atherosclerosis (arteriosclerosis) (Abruf: 05.09.2019), nhs.uk
- Deutsche Gesellschaft für Angiologie - Gesellschaft für Gefäßmedizin e.V. (DGA): S3-Leitlinie Periphere arterielle Verschlusskrankheit (PAVK), Diagnostik, Therapie und Nachsorge, Stand: November 2015, Leitlinien-Detailansicht
- Gerd Herold: Innere Medizin 2019, Selbstverlag, 2018
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.