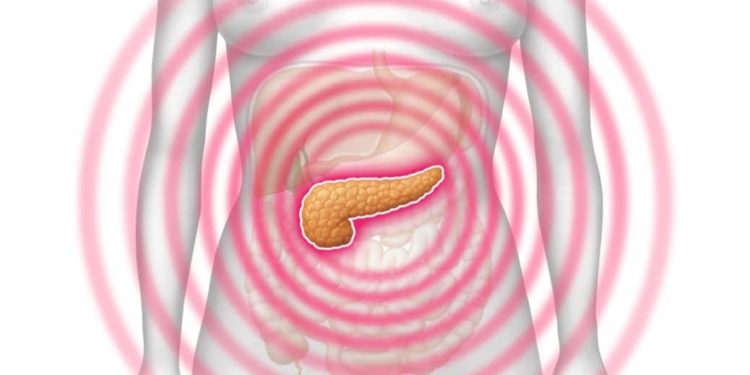
Pankreatitis – Entzündung der Bauchspeicheldrüse
Eine Bauchspeicheldrüsenentzündung kann akut oder chronisch auftreten. In vielen Fällen verursachen bestehende Gallensteine oder Alkoholmissbrauch die Pankreas-Erkrankung. In schweren Fällen verläuft die akute Form lebensbedrohlich, während die chronische Pankreatitis zu einem Verlust der Drüsenfunktion mit Verdauungsstörungen und Diabetes führen kann. Verschiedene Behandlungsmöglichkeiten zielen darauf ab, die auftretenden Symptome zu lindern und Komplikationen zu verhindern oder rechtzeitig zu therapieren. Betroffene sollten dauerhaft auf ihre Ernährung achten, sowie Alkohol und Rauchen vermeiden.
Inhaltsverzeichnis
Definition
Unter dem medizinischen Begriff Pankreatitis werden Entzündungen der Bauchspeicheldrüse (Pankreas) aufgrund unterschiedlicher Ursachen zusammengefasst. Die Entzündung kann akut auftreten oder chronisch verlaufen. Als häufigste Auslöser gelten Gallensteine und Alkoholmissbrauch.
Die Pankreatitis tritt relativ selten auf, vor allem in der chronischen Form, ist aber eine sehr ernst zu nehmende Erkrankung der Bauchspeicheldrüse. Komplikationen einer akuten Bauchspeicheldrüsenentzündung oder erfolglose Therapien führen in etwa 15 Prozent der Fälle zu einem Versterben der Betroffenen.
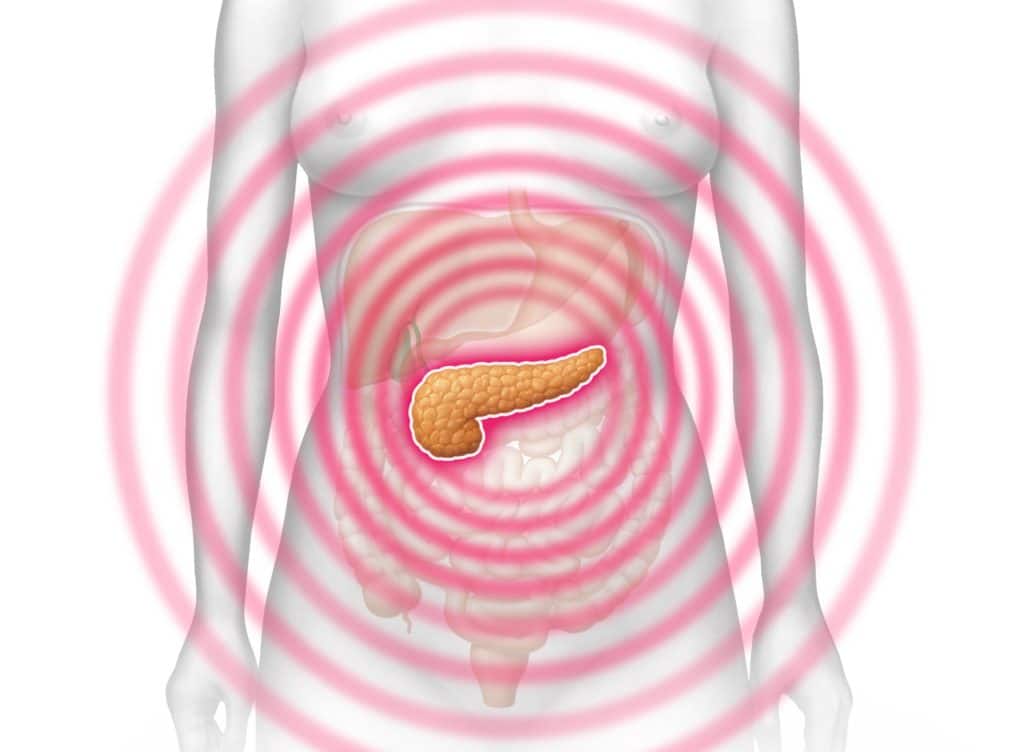
Die Bauchspeicheldrüse
Im Fachjargon wird die Bauchspeicheldrüse auch als das Pankreas (aus dem Griechischen „Fleisch“) bezeichnet. Sie ist mit einer Länge von bis zu 20 Zentimetern eine der größten Drüsen im menschlichen Körper. Sie befindet sich hinter dem Magen zwischen Milz und Zwölffingerdarm.
Dieses Organ besteht aus endokrinem sowie exokrinem Drüsengewebe und erfüllt so zwei lebenswichtige Funktionen. Zum einen produziert sie wichtige Verdauungssäfte, die an den Darm weitergegeben werden, und zum anderen bildet sie Hormone (Insulin und Glukagon) zur Regulation des Blutzuckerspiegels.
Symptome
Während bei der akuten Form Leitsymptome und eine Reihe weiterer Beschwerden bekannt sind, äußert sich die chronische Variante meist mit weniger Symptomen.
Symptombild der akuten Pankreatitis
Wichtigstes Leitsymptom einer akuten Entzündung der Bauchspeicheldrüse sind aufgrund der Lage des Organs Oberbauchschmerzen und akute Bauchschmerzen (akutes Abdomen), die nach allen Seiten und vor allem gürtelförmig ausstrahlen.
Diese Schmerzen werden häufig von Übelkeit und Erbrechen sowie von Fieber begleitet. Es kann zu Blähungen (Blähbauch) und Anzeichen von Darmlähmung (paralytischer Ileus) sowie einer Ansammlung von Flüssigkeit im Bauchraum kommen. Weitere Begleitsymptome sind möglich.
In den meisten Fällen verläuft die akute Entzündung relativ harmlos und es entstehen keine dauerhaften Schäden oder etwa Schäden an weiteren Organen (ödematöse Pankreatitis).
Zeigen sich bei Betroffenen jedoch eine Gesichtsblässe, Schwindel und kalter Schweiß, sind dies erste Anzeichen für einen drohenden Kreislaufschock, was auf einen schwerwiegenden Verlauf mit Komplikationen hindeutet.
Es können postakut beispielsweise Pseudozysten (flüssigkeitsgefüllte Hohlräume) sowie Abszesse und Infektionen entstehen. In etwa zehn Prozent der Fälle entwickelt sich ein lebensgefährlicher Zustand, bei dem Gewebe vollständig abstirbt (Nekrosen) und es zu inneren Blutungen kommt (nekrotisierende, hämorrhagische Pankreatitis). Diese schwerwiegende Komplikation kann zu einem sogenannten SIRS (systematic inflammatory response syndrome) mit Multiorganversagen führen.

Symptombild der chronischen Pankreatitis
Der chronische Verlauf kann kontinuierlich ablaufen, zeigt sich aber auch häufig mit einer schubweisen Symptomatik. Meist treten wiederholend die gleichen gürtelförmigen Oberbauchschmerzen wie im akuten Krankheitsfall auf. In aller Regel halten die Schmerzen Stunden bis Tage an und sind damit von typischen Koliken abzugrenzen.
Häufig zeigen sich die Schmerzen und auch Übelkeit und Erbrechen nach fettreichem Essen (Nahrungsmittelunverträglichkeit). Die aufgenommene Nahrung kann nicht mehr entsprechend aufgespalten werden (Mangelernährung und Maldigestion) und es kommt in vielen Fällen zu einem Gewichtsverlust begünstigt durch Fettstuhl und Durchfall.
Die Verdauungsstörungen zeigen sich eher im fortgeschrittenen Stadium, wenn ein großer Teil der Bauchspeicheldrüse bereits zerstört ist. Ebenso kommt es dann aufgrund von Insulinmangel bei etwa einem Drittel der Betroffenen zu einem Typ-1-Diabetes. Wie auch im akuten Fall können Komplikationen wie zum Beispiel Pseudozysten und Einblutungen den Krankheitsverlauf ungünstig beeinflussen.
Ursachen
In den allermeisten Fällen können die Ursachen ermittelt werden. Seltener (in zehn bis dreißig Prozent der Fälle) handelt es sich um idiopathische Erkrankungen ohne bekannte Ursache.
Alkoholismus
Bei einer chronischen Pankreatitis gilt ein dauerhafter Alkoholmissbrauch in bis zu achtzig Prozent der Fälle als Auslöser. Bei der akuten Form ist Alkoholismus mit etwa fünfunddreißig Prozent zweithäufigste Ursache. Das bedeutet, dass das Risiko für eine Bauchspeicheldrüsenentzündung unter den alkoholabhängigen Menschen bei circa fünf Prozent liegt. Wie genau der Entstehungsprozess durch Alkohol abläuft, ist allerding noch nicht bekannt. Generell gilt, dass es einen Zusammenhang zwischen der Dauer und Menge des Konsums und dem Auftreten der Erkrankung besteht. Auch (zusätzliches) Rauchen gilt als weiterer Risikofaktor.
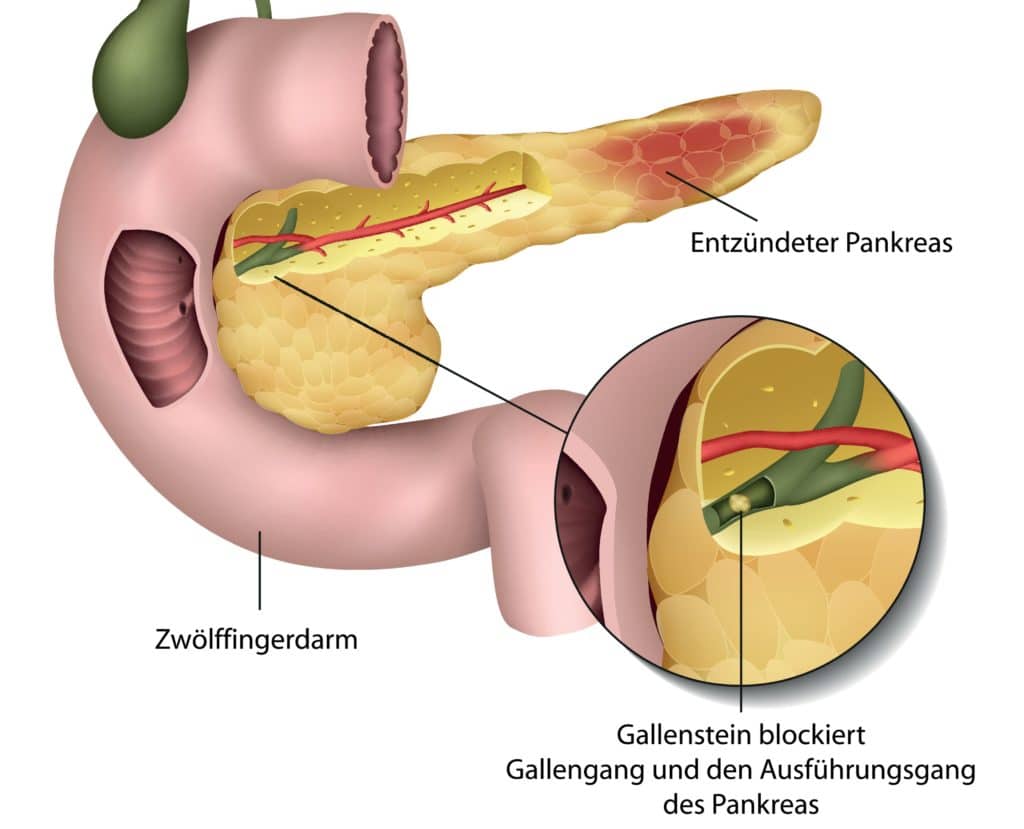
Gallensteine
Die am häufigsten diagnostizierte Ursache einer akuten Pankreasentzündung sind Gallensteine (biliäre Pankreatitis). Die Steine können die Stelle des gemeinsamen Gallen- und Pankreasgangs (Papilla Vateri) im Übergang zum Zwölffingerdarm verstopfen, was zu einer Aufstauung von Galle und Pankreassaft führt. Die enthaltenen Enzyme, die für die Verdauung wichtig sind, greifen dann das Gewebe der Bauchspeicheldrüse an und es kommt zu einer selbstverdauenden Reaktion. Die schädlichen Prozesse am Gewebe aktivieren das Immunsystem und es folgt eine Entzündungsreaktion.
Weitere Ursachen
Neben Gallensteinen (akut) und Alkoholismus können viele weitere Ursachen zur Entstehung einer Pankreatitis führen. Beispielsweise können Nebenwirkungen bei Medikamenteneinnahmen (unter anderem Azathioprin) und anderweitige Erkrankungen (beispielsweise des Stoffwechsels) Grund für ein Auftreten sein.
Ein sehr seltener Gendefekt führt zu einer sogenannten herediären Pankreatitis. Darunter versteht man eine genetische Mutation, die zu einer Zerstörung des exokrinen Pankreasgewebes und zum Auftreten von Diabetes mellitus führt. Weitere seltene Auslöser sind unter anderem abdominale Traumata oder Verletzungen bei diagnostisch-therapeutischen Eingriffen oder Infektionen (zum Beispiel Mumps).
In der Naturheilkunde werden bei Krankheiten der Bauchspeicheldrüse auch Störungen der Darmschleimhaut mit in Betracht gezogen. Bei Darmallergien, Darmdysbiose und dem Leaky Gut-Syndrom kommt es zum Rückgang der Darmschleimhaut, was auch Auswirkungen auf die Vorstufen zur Enzymbildung und Pankreasaktivierung hat. Dies kann die Entstehung einer Pankreatitis aufgrund der genannten Ursachen begünstigen.
Diagnose
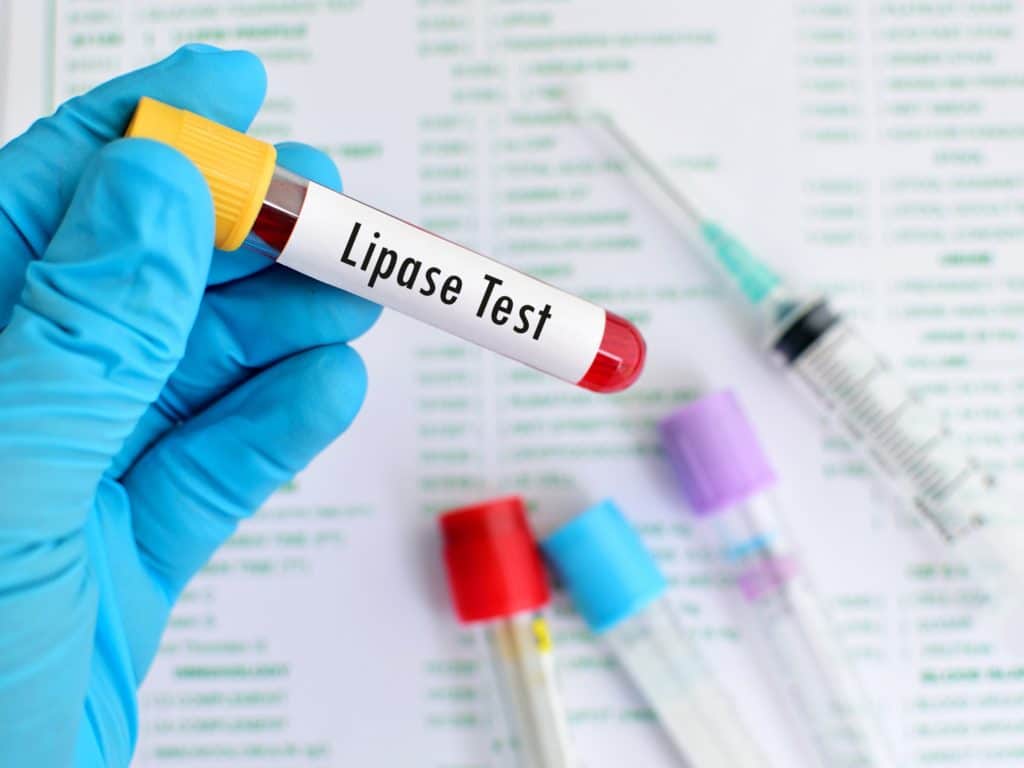
Neben der Patientenbefragung, bei der auf mögliche Risikofaktoren und Auslöser eingegangen wird, und der klinischen Untersuchung mit Abtasten des Abdomens, werden in erster Linie bildgebende Verfahren (Ultraschall, und gegebenenfalls Endosonografie und andere Methoden) herangezogen. Auch die Ermittlung bestimmter Blutwerte (Labor) spielt für die Diagnosestellung einer Bauchspeicheldrüsenentzündung eine Rolle. Besteht der Verdacht auf eine chronische Pankreatitis kann auch eine Stuhlprobe zur Ermittlung des Bauchspeicheldrüsenenzyms Elastase herangezogen werden, dessen Konzentration dann deutlich verringert sein kann.
Bei den Blutuntersuchungen werden Parameter wie allgemeine Entzündungswerte (zum Beispiel C-reaktives Protein, kurz: CRP) und die Pankreasenzyme, vor allem die Lipase, bestimmt. Eine Erhöhung dieser Werte weist auf eine Pankreatitis hin, aber kann auch andere Ursachen haben. Ebenso schließen Wert im Normbereich die Erkrankung nicht aus. Demnach ist eine ganzheitliche Betrachtung der einzelnen Untersuchungsergebnisse wichtig.
Aufgrund sehr ähnlicher Symptomatik sind Fehldiagnosen besonders bei der akuten Form sehr häufig und der Ausschluss anderer Erkrankungen (wie etwa Herzinfarkt, Blinddarmentzündung, Eileiterschwangerschaft oder Lungenembolie und viele weitere) ist ein bedeutsamer Bestandteil jedes Diagnoseverfahrens.
Ist die Diagnose einer Pankreatitis gesichert, erfolgt in aller Regel eine Einweisung ins Krankenhaus, da der individuelle Verlauf, der relativ harmlos bis lebensbedrohlich sein kann, schwierig vorherzusagen ist. Komplikationen können manchmal innerhalb kürzester Zeit auftreten.
Behandlung
Die ersten Therapiemethoden konzentrieren sich auf die jeweiligen Symptome und Komplikationen und sind nicht ursachenspezifisch. Dabei erfordern die akuten und chronischen Krankheitsbilder weitgehend unterschiedliche Vorgehensweisen.
Therapie bei einer akuten Pankreatitis
Eine akute Entzündung wird im Krankenhaus (in schweren Fällen auf der Intensivstation) engmaschig überwacht und es werden beispielsweise die Kreislauffunktionen laufend beobachtet. Verdauungssäfte werden in aller Regel abgesaugt, um eine weitere Selbstverdauung der Bauchspeicheldrüse zu verhindern. In der ersten Zeit sind Flüssigkeitsgaben über Infusionen besonders wichtig, um dem Flüssigkeitsverlust entgegenzuwirken. Nach Bedarf werden Medikamente gegen die Schmerzen eingesetzt. Bei sehr starken Beschwerden auch Opioide.
Oftmals und besonders bei Übelkeit und Erbrechen, beziehungsweise bei schweren Verläufen, wird die orale Nahrungsaufnahme zeitweise durch eine enterale Ernährung über Sonden ersetzt. Dabei sollte der Zeitraum bis zum Wiederaufbau der oralen Kost so kurz wie möglich gehalten werden. Im Anschluss ist es wichtig, zunächst fettreiche Nahrungsmittel zu meiden und nur kleine Mengen zu verzehren. Auf Alkohol sollte dringend verzichtet werden.
In schwerwiegenden Fällen mit Komplikationen und wenn viel abgestorbenes Gewebe vorhanden ist, erfolgt auch ein operativer Eingriff. Dabei werden zunächst minimalinvasive Methoden angewandt. Konnten Gallensteine ausgemacht werden, können diese auf unterschiedlichen Wegen entfernt werden. Sind Infektionen oder andere Grunderkrankungen bekannt geworden, stehen während und nach der Akutbehandlung der Pankreatitis gegebenenfalls noch Antibiotikatherapien und weitere Maßnahmen an.
Zur Vorbeugung eines erneuten Auftretens kann außerdem neben einem dauerhaften Verzicht auf Alkohol auch das Weglassen bestimmter Medikamente dienen. Eine komplette Heilung ist möglich, bedarf aber Zeit und Aufmerksamkeit.

Therapie bei einer chronischen Pankreatitis
Bei der chronischen Form besteht ein langwieriger Krankheitsprozess, der dafür aber selten akut lebensbedrohlich ist. Kommt es zu Symptomschüben, gelten die gleichen Behandlungsempfehlungen wie bei einer akuten Bauchspeicheldrüsenentzündung.
Danach wird bei einer exkretorischen Pankreasinsuffizienz auf fettarme, kohlenhydratreiche Nahrung in kleinen Portionen umgestellt. Weiterhin werden bei entsprechendem Mangel Verdauungsenzyme als Ersatz verabreicht. Liegt eine endokrine Insuffizienz vor, wird der Blutzuckerspiegel kontrolliert und bei Bedarf diätetisch oder medikamentös durch kleine Insulingaben und Enzympräparate ausgeglichen. Außerdem kann die Notwendigkeit bestehen, fettlösliche Vitamine wie A, D, E und K zuzuführen. Treten begleitend Schmerzen auf, können Stents zur Durchlässigkeit der Gangsysteme Abhilfe leisten. Aber auch Medikamente werden zur Schmerzbehandlung eingesetzt.
Neben endoskopischen Eingriffen kommen bei komplizierten Verläufen mit gefährlichen Folgeerscheinungen auch manchmal chirurgische Eingriffe zum Einsatz. Eine vollständige Ausheilung kann nicht erwartet werden. Alkohol und Rauchen verschlechtern die jeweilige Prognose und das Rauchen erhöht zudem das Risiko für ein Pankreaskarzinom.
Naturheilkundliche und alternative Behandlungsmöglichkeiten
Aufgrund möglicher lebensbedrohlicher Komplikationen und schwerwiegender Verläufe wird empfohlen, jede festgestellte Pankreatitis konventionell zu therapieren und den Verlauf fachärztlich zu überwachen.
Bei eher leichten Verläufen können Naturheilverfahren unterstützend eingesetzt werden, um Symptome zu lindern und die Bauchspeicheldrüse allgemein zu stärken beziehungsweise zu entlasten. Zu den bewährten Hausmitteln zählen bestimmte Lebensmittel und Kräuter mit verdauungsfördernden Inhaltsstoffen, wie beispielsweise Äpfel und Basilikum.
Sind die Ursachen beziehungsweise Grunderkrankungen bekannt, können unter Umständen auch diese nach erfolgreicher Akuttherapie mit naturheilkundlichen Methoden zusätzlich behandelt werden.
Bei unbekannter Ursache kommen Heilmethoden wie etwa Akupressur, Akupunktur und Bachblütentherapie zu einer allgemeinen Anregung der Selbstheilungskräfte in Betracht. Um Infektionen zu bekämpfen, wird unter anderem auch Propolistinktur (flüssiges Bienenharz) empfohlen, die innerlich und äußerlich (Einreiben des Oberbauchs) Anwendung finden kann.
Bestehen nur leichte Blutzuckerentgleisungen, können diese manchmal mit einer Phytotherapie ausgeglichen werden, etwa mit Zubereitungen aus Heidelbeerblättern, Schafgarbe oder Bohnenschalen.
Besteht bei den Betroffenen eine Alkoholabhängigkeit, kann – nach eventueller Entziehungskur – in der Naturheilpraxis durch systemische Beratung, klientenzentrierter Gesprächstherapie, lösungsorientierter Hypnose, Psychokinesiologie und weiteren alternative Methoden eine langfristige Heilung unterstützt werden. (jvs, cs)
Autoren- und Quelleninformationen
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Medizinern und Medizinerinnen geprüft.
- Pschyrembel: Klinisches Wörterbuch. 267., neu bearbeitete Auflage, De Gruyter, 2017
- Herold, Gerd und Mitarbeiter: Innere Medizin. Selbstverlag Gerd Herold, 2019
- Deutsche Gesellschaft für Verdauungs- und Stoffwechselkrankheiten (DGVS): S3-Leitlinie Chronische Pankreatitis: Definition, Ätiologie, Diagnostik und konservative, interventionell endoskopische und operative Therapie der chronischen Pankreatitis. Stand August 2012 (in Überprüfung). AWMF-Register Nr. 021/003, awmf.org
- Huber, Wolfgang und Schmid, Roland M.: Akute Pankreatitis. Evidenzbasierte Diagnostik und Therapie, in: Deutsches Ärzteblatt, Jahrgang 104/2007, Heft 25, aerzteblatt.de
- Endlicher, Esther und Mössner, Joachim: Die Bauschspeicheldrüse und ihre Erkankungen, in: Ratgeber-Reihe der Gastro-Liga e.V., Stand Januar 2017, gastro-liga.de
- Simon, Peter, Mayerle, Julia und Lerch, Markus M.: Chronische Bauchspeicheldrüsenentzündung, in: Ratgeber-Reihe der Gastro-Liga e.V., Stand September 2016, gastro-linga.de
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.