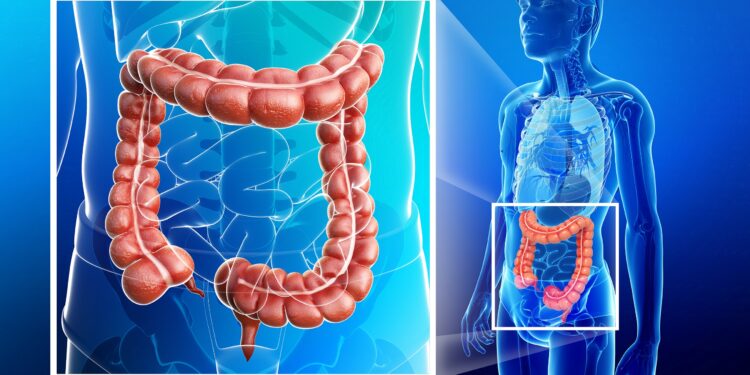
Der Darm des Menschen ist ein großes Organ mit verschiedenen Abschnitten, die unterschiedliche Aufgaben der Verdauung übernehmen. Darmentzündungen können in einzelnen oder mehreren Abschnitten des Darms auftreten und akut oder chronisch verlaufen. Mögliche Ursachen und Symptome sind ebenso vielfältig wie die Behandlungsansätze.
Inhaltsverzeichnis
Darmentzündungen – ein kurzer Überblick
Dieser Artikel bietet Ihnen einen Überblick über Symptome und Ursachen verschiedener Formen von Darmentzündung, Diagnosemöglichkeiten, Therapieansätze und Vorbeugung. Vorab eine kurze Zusammenfassung der wichtigsten Fakten:
- Definition: Entzündung der Darmschleimhaut, die in unterschiedlichen Abschnitten des Darms auftreten und verschiedene Ursachen haben kann
- Symptome: Je nach Ursache, Ort und Art der Entzündung zum Beispiel Bauchschmerzen und/oder -krämpfe, Übelkeit und Erbrechen, Durchfall, Fieber, Verstopfung, Blähungen, Blut und/oder Schleim im Stuhl, Appetitlosigkeit, Gewichtsverlust, Mangelerscheinungen
- Ursachen: Je nach Krankheit, zum Beispiel Viren, Bakterien, Pilze, genetische Faktoren, Unverträglichkeiten, gestörte Darmflora, Autoimmunerkrankung
- Diagnose: Je nach Art der Erkrankung, zum Beispiel Gespräch (Anamnese), Abtasten, Darmspiegelung mit Entnahme einer Gewebeprobe, Röntgen nach Kontrasteinlauf, Blut- und Stuhluntersuchung im Labor
- Therapie: Abhängig von Art und Schwere der Erkrankung, zum Beispiel Flüssigkeits- und Elektrolytverluste ausgleichen, spezielle Diät, medikamentöse Behandlung, Operation
- Naturheilkunde: Individuell nach Art der Erkrankung, zum Beispiel Fasten, Ernährungsumstellung, Homöopathie, Phytotherapie, mikrobiologische Therapie, orthomolekulare Therapie, Traditionelle Chinesische Medizin (TCM)
- Vorbeugung: Je nach Krankheit, zum Beispiel ausgewogene, ballaststoffreiche Ernährung, viel Bewegung, Verzicht auf unverträgliche Nahrung, Hygienemaßnahmen
Achtung Notfall
Rufen Sie Hilfe unter Telefon 112, wenn Sie unter folgenden Beschwerden leiden:
- Heftige Schmerzen im Unterbauch in Kombination mit
- bretthart angespannter Bauchdecke,
- und/oder Übelkeit und Erbrechen,
- und/oder Fieber,
- und/oder Kreislaufproblemen wie Schwindel, kalter Schweiß,
- und/oder Verstopfung
- und/oder heftigem Durchfall.
- Auch bei blutigem Stuhlgang, hohem Fieber, Abwehrschwäche oder vorliegenden Begleiterkrankungen wie zum Beispiel Diabetes sollten Sie schnell ärztlichen Rat einholen.
- Bei Durchfallerkrankungen besteht die Gefahr einer Austrocknung (Exsikkose). Besonders hoch ist diese Gefahr für alte Menschen und Säuglinge. Lassen Sie sich hier frühzeitig ärztlich beraten. Gegebenenfalls ist die Gabe von Flüssigkeit und Nährstoffen über einen Tropf notwendig.
Erklärung und Hintergründe
Mit einer Entzündung reagiert das Immunsystem auf Reize, die schädlich für den Körper sind. Darmentzündungen betreffen häufig die Schleimhaut, von der die Darmwände innen überzogen sind.
Die Darmschleimhaut ist zwar recht widerstandsfähig. Da sie allerdings dauernd mit Reizen, zum Beispiel in Form von Pilzen, Viren oder Bakterien, konfrontiert wird, können Entzündungen entstehen.
Lebensmittelunverträglichkeiten und Autoimmunreaktionen können ebenfalls die Schleimhaut reizen. Auch dadurch kann eine Entzündung ausgelöst werden.
Einige weitere Faktoren, die das Risiko für Entzündungen im Darm erhöhen können, sind:
- ein geschwächtes Immunsystem (zum Beispiel durch Stress),
- wenig Bewegung,
- eine gestörte Darmflora durch die Einnahme von Antibiotika oder eine einseitige Ernährung,
- sowie eine zu geringe Trinkmenge.
Aus naturheilkundlicher Sicht können auch seelische Belastungen, wie etwa Trauer oder ungelöste Konflikte, sich im Verdauungssystem niederschlagen und Beschwerden verursachen.
Aufbau des Darms
Der Darm ist ein wichtiger Teil des Verdauungstraktes, den unsere Nahrung durchläuft. Der Verdauungstrakt bildet vom Mund bis zum After einen langen Schlauch.
Auf diesem Weg werden aufgenommene Lebensmittel zerkleinert und durch Bewegung (Peristaltik) und verschiedene Verdauungssäfte in ihre Bestandteile zerlegt, sodass der Körper die Nährstoffe ins Blut aufnehmen kann. Die Nahrungsreste werden anschließend als Kot ausgeschieden.
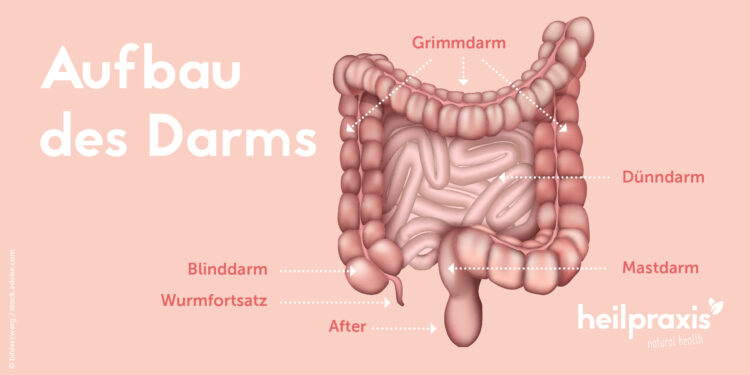
Der Darm unterteilt sich im Wesentlichen in zwei große Abschnitte: Den Dünndarm (Intestinum tenue) und den Dickdarm (Intestinum crassum oder Kolon).
Der Dünndarm schließt an den Magen an. Er ist bei einem Erwachsenen rund vier Meter lang und besteht aus dem Zwölffingerdarm (Duodenum), dem Leerdarm (Jejunum) und dem Krummdarm (Ileum).
Der circa eineinhalb Meter lange Dickdarm setzt sich zusammen aus dem Blinddarm (Caekum) mit Wurmfortsatz (Appendix vermiformis), dem Grimmdarm (Kolon), der wiederum in vier Abschnitte unterteilt ist, sowie dem Mastdarm, auch Enddarm genannt (Rectum oder Rektum).
Darmentzündungen – Symptome
Je nach Ursache, Ort und Art der Entzündung kann es zu Bauchschmerzen und/oder -krämpfen, Übelkeit und Erbrechen, Durchfall und Fieber kommen. Auch Verstopfung und Blähungen sind möglich.
Das Allgemeinbefinden kann gar nicht bis stark beeinträchtigt sein. Manchmal finden sich Schleim und/oder Blut im Stuhl.
Appetitlosigkeit kann die Symptome begleiten. Gewichtsverlust sowie Mangelerscheinungen können ebenfalls auftreten, häufig eher bei chronischen Verläufen bestimmter Krankheiten.
Darmentzündung durch Krankheitserreger
Die häufigsten Auslöser für Darmentzündungen sind Viren, gefolgt von Bakterien und Pilzen. Bei viralen Infektionen ist oft auch der Magen mitbetroffen. Man spricht dann von einer Gastroenteritis.
Je nachdem, welche Virusart für den Infekt verantwortlich ist und wie stark das körpereigene Immunsystem ist, können die Beschwerden eher leicht oder heftig ausfallen. Durchfall ist das typischste Symptom.
Ist der Magen ebenfalls betroffen, kommen Übelkeit und Erbrechen dazu. Der Infekt kann von Fieber begleitet sein.
Bakterien und Pilze können ähnliche Beschwerden auslösen. Die Symptome sind hier teilweise stärker ausgeprägt und langanhaltender.
Symptome einer Dickdarmdivertikulitis
Ein Divertikel im Darm ist eine Ausstülpung der Darmwand, sodass sie an dieser Stelle nicht mehr glatt verläuft, sondern eine kleine Höhle bildet.
Wenn dieser Teil der Darmwand sich entzündet, spricht man von einer Divertikulitis. Oft ist das angrenzende Gebiet ebenfalls von der Entzündung betroffen.
Eine Divertikulitis äußert sich meist durch krampfartige Schmerzen im linken Unterbauch. Durch Stuhlgang bessern sich die Schmerzen normalerweise, während sie nach der Nahrungsaufnahme schlimmer werden.
Die Betroffenen leiden unter Durchfall oder Verstopfung, dabei kann es vorkommen, dass sich Schleim und/oder Blut im Stuhl befinden. Auch Blähungen treten häufig auf.
Blinddarmentzündung – Symptome
Die Appendizitis ist eine akute bakterielle Entzündung des Wurmfortsatzes (Appendix vermiformis). Umgangssprachlich ist die Erkrankung als „Blinddarmentzündung“ bekannt.
Typische Symptome einer Wurmfortsatzentzündung sind:
- Appetitlosigkeit,
- erhöhte Temperatur bis leichtes Fieber,
- Übelkeit und Erbrechen,
- ziehende bis krampfartige Schmerzen im Unterbauch, die sich meist beim Gehen verschlimmern und beim Beugen des rechten Beines verstärken.
Allerdings treten diese klassischen Symptome in dieser Kombination nur bei circa 50 Prozent aller Betroffenen auf.
Zusätzlich kann es zu einer belegten Zunge und einem beschleunigten Puls (Tachykardie) kommen. Beim Fiebermessen kann der rektal (im After) gemessene Wert höher liegen (circa 0,8 Grad Celsius) als der in der Achsel ermittelte Wert.
Eine Appendizitis kann auch chronisch verlaufen, meist, nachdem eine akute Ausbildung verschleppt wurde. Dabei können im Verlauf verschiedene Symptome im rechten Unterbauch auftreten, die nicht unbedingt auf eine Appendizitis hindeuten müssen.
Zöliakie
Bei der Zöliakie oder glutensensitiven Enteropathie (manchmal auch als gluteninduzierte Enteropathie bezeichnet) handelt es sich um eine Autoimmunerkrankung.
Sofern die Krankheit bereits im Kindesalter auftritt, nennt man sie Zöliakie. Bildet sie sich erst später aus, spricht man von glutensensitiver oder gluteninduzierter Enteropathie.
Die Betroffenen vertragen kein Gluten, ein in vielen Getreidearten (Weizen, Hafer, Roggen und Gerste) enthaltenes Klebereiweiß. Essen sie es dennoch regelmäßig, kommt es im Körper zu einer Autoimmunreaktion, die eine Zerstörung der Dünndarmzotten und eine chronische Entzündung zur Folge hat.
Als Symptome treten häufig Appetitlosigkeit und chronischer Durchfall auf. Der Kot wird manchmal als „glänzend“ beschrieben (Fettstuhl). Ebenfalls kann es zu Erbrechen, Bauchschmerzen, Blähungen, zum Teil auch zu Verstopfung kommen.
Ausgelöst durch die Gewebezerstörung kann der Körper bestimmte Nährstoffe nicht mehr oder nur noch ungenügend aufnehmen. Dadurch entstehen Mangelerscheinungen.
Die Mangelerscheinungen können Symptome wie ständige Müdigkeit, Erschöpfung und Infektanfälligkeit verursachen. Auch Wadenkrämpfe, eine brennende Zunge oder eingerissene Mundwinkel sind mögliche Anzeichen.
Besteht die Krankheit seit dem Kindesalter längere Zeit unerkannt, können die Mangelerscheinungen zu Wachstumsverminderung und/oder einem späterem Beginn der Pubertät führen. Oft sind die betroffenen Kinder und Jugendlichen dünn, blass und haben einen vorgewölbten Bauch.
Symptome von Morbus Crohn
Morbus Crohn ist eine chronisch-entzündliche Darmerkrankung (CED). Andere Bezeichnungen für Morbus Crohn sind Ileitis terminalis, Enteritis regionalis oder sklerosierende chronische Enteritis.
Die Entzündung kann theoretisch den gesamten Verdauungstrakt betreffen. Sie tritt jedoch sehr selten im Mund oder After auf, sondern überwiegend im abschließenden Teil des Dünndarms. Der daran anschließende Teil des Dickdarms ist häufig mitbetroffen.
Durch die chronische Entzündung kommt es zu einer Vermehrung von Gewebezellen, sodass sich das Gewebe verdickt und infolgedessen der Verdauungskanal enger wird. Daraus können sich verschiedene Komplikationen ergeben.
Langfristig haben Betroffene chronisch-entzündlicher Darmerkrankungen wie Morbus Crohn und Colitis ulcerosa ein höheres Risiko, an Darmkrebs zu erkranken. Forschungsergebnisse aus den letzten Jahren weisen darauf hin, dass hier der Einsatz von Cannabis präventiv wirken könnte (siehe Cannabis gegen Darmentzündungen und zur Darmkrebsprävention?).
Morbus Crohn befällt die Betroffenen meist schubweise mit häufigen Durchfällen (circa drei bis sechs Mal täglich), Bauchkrämpfen und manchmal einer leicht erhöhten Körpertemperatur.
Gewichtsverlust kann die Symptome begleiten. Bei manchen Betroffenen treten auch Probleme an anderen Körperstellen auf, zum Beispiel an Haut, Gelenken, Leber oder Augen.

Colitis ulcerosa – Symptome
Colitis ulcerosa ist, ähnlich wie Morbus Crohn, eine chronische Form der Darmentzündung, die den Dickdarm betrifft. Häufig beginnt die Erkrankung im Mastdarm (auch Enddarm genannt, lateinisch: Rektum oder Rectum).
Bei einigen Betroffenen bleibt sie auf diese Darmregion beschränkt, bei vielen anderen breitet sie sich jedoch aus und befällt weitere Teile des Dickdarms. Bei manchen Erkrankten ist der gesamte Dickdarm betroffen.
Typische Symptome von Colitis ulcerosa sind Durchfälle (bis zu 30 pro Tag), die Blut und Schleim enthalten. Sie werden meist von Darmkrämpfen und erhöhter Körpertemperatur begleitet. Ist die Entzündung schwerwiegend, können Fieber, Übelkeit, Appetitlosigkeit und Gewichtsabnahme auftreten.
Darmentzündung – Ursachen
Die Ursachen für Darmentzündungen variieren je nach Krankheit. So können zum Beispiel eine Rolle bei der Entstehung spielen:
- Viren,
- Bakterien,
- Pilze,
- unverträgliche Nahrungsmittel,
- genetische Faktoren,
- Autoimmunprozesse,
- Veränderungen der Darmflora oder Darmwand.
Entzündungen durch Krankheitserreger
Unser Immunsystem wird ständig mit vielen Viren und Bakterien konfrontiert. Auch verschiedene Pilzarten kommen im Darm vor.
Bei unbekannten Erregern, geschwächtem Immunsystem oder einer großen Anzahl von Erregern kann unser Körper jedoch überfordert sein und mit den oben geschilderten typischen Krankheitssymptomen einer Darmentzündung reagieren. Dies ist dann eine Strategie des Immunsystems, die Verursacher schnell wieder loszuwerden, zum Beispiel über Durchfälle.
Auslöser einer Dickdarmdivertikulitis
Divertikel im Dickdarm entstehen häufig bei älteren Menschen, können aber auch erblich bedingt sein.
Auslöser dafür ist eine Schwäche der Darmwand, zusammen mit einer Erhöhung des Innendrucks im Darm. Die Entzündung entsteht, wenn sich in der Ausstülpung der Darmwand, also im Divertikel, Darminhalt staut und die Schleimhaut reizt.
Blinddarmentzündung
Beispielsweise kann eine chronische Entzündung im umliegenden Darmbereich zur Entstehung von Narbengewebe führen, das die Öffnung des Appendix verschließt. Auch sogenannte Kotsteine können einen Verschluss auslösen. Dadurch kann sich Flüssigkeit stauen, die häufig die Wand des Appendix schädigt, sodass auch hier einer Entzündung Vorschub geleistet wird.
Ursachen einer Zöliakie
Bei der glutensensitiven Enteropathie/Zöliakie handelt es sich um eine Autoimmunerkrankung. Sie tritt häufig familiär gehäuft auf, sodass genetische Faktoren als Ursache in Frage kommen.
Es wird vermutet, dass auch bestimmte Umweltfaktoren zu ihrem Entstehen beitragen können. Die genauen Ursachen sind jedoch bislang nicht abschließend bekannt.
Auslöser chronisch-entzündlicher Darmerkrankungen
Die Auslöser von Morbus Crohn sind bis heute nicht genau geklärt. Offenbar gibt es genetische Faktoren, die in Kombination mit äußeren Einflüssen zur Erkrankung führen.
Dies könnten zum Beispiel die häufige Einnahme von Antibiotika, einseitige Ernährung und eine dadurch gestörte Darmflora sein. Psychische Ursachen werden nach heutigem Kenntnisstand weitgehend ausgeschlossen.
Ähnlich wie bei Morbus Crohn sind die genauen Ursachen der Colitis ulcerosa bislang nicht bekannt. Da familiäre Häufungen auftreten, sind erbliche Faktoren wahrscheinlich.
Die Entzündung ist vermutlich eine überschießende Reaktion des Immunsystems. Wodurch sie jedoch genau ausgelöst wird, ist unklar.
Forschende bemühen sich seit Jahrzehnten, die genauen Auslöser chronisch-entzündlicher Darmerkrankungen wie Morbus Crohn und Colitis Ulcerosa herauszufinden. Dabei gibt es einige vielversprechende Ansätze für Ursachen und Therapien (siehe Darmerkrankungen-Signalweg identifiziert, der zur Darmentzündung beitragen kann und Darmentzündungen: Forschende haben neuen Therapieansatz gefunden).
Sogar Stoffe, die in vielen Kosmetikartikeln, Reinigungsmitteln, Waschmitteln oder Zahnpasta vorkommen, stehen im Verdacht, an einer Entstehung chronisch-entzündlicher Darmerkrankungen mitbeteiligt zu sein (siehe Darmentzündungen durch Zahnpasta – Darmflora entscheidend).
Diagnose
Die Diagnose unterscheidet sich je nach Symptomen, Art, Ort und Ursache der Entzündung.
Darmentzündung durch Viren, Bakterien, Pilze
Die Diagnose einer durch Viren, Bakterien oder Pilze ausgelösten Darmentzündung kann letztlich ausschließlich über Labortests (Blut- und/oder Stuhlproben) sicher gestellt werden.
Diagnose einer Dickdarmdivertikulitis
Dickdarmdivertikel können durch einen Einlauf mit Kontrastmittel im bildgebenden Verfahren oder durch eine Darmspiegelung (Koloskopie) erkannt werden.
Liegt eine akute Entzündung der Divertikel, also eine Divertikulitis vor, sollten diese Untersuchungen jedoch nicht durchgeführt werden. In diesen Fällen wird eine Computertomographie (CT) des Abdomens gemacht.
Die Diagnose erfolgt über die Schilderung der Symptome, gegebenenfalls bestimmte Anzeichen beim Abtasten sowie eine Blutuntersuchung. Im Blut lässt sich eine Entzündung nachweisen über sogenannte Entzündungszeichen, etwa eine erhöhte Zahl der Leukozyten und eine erhöhte Blutkörperchensenkungsgeschwindigkeit (BSG).
Wie erkennt man eine Appendizitis?
Treten die oben genannten Symptome auf, kann ein Arzt oder eine Ärztin durch das Abtasten bestimmter Druckpunkte, das Erfragen der Begleitumstände sowie Ausschluss anderer Krankheiten die Diagnose Appendizitis stellen. Dies erfolgt vor allem mit Hilfe von Laborbefunden.
Die Symptome sind nicht bei allen Betroffenen gleich und können durch einige weitere Erkrankungen ausgelöst werden. Daher ist die Diagnosestellung oft nicht ganz einfach.
Feststellung einer glutensensitiven Enteropathie / Zöliakie
Liegen die oben beschriebenen Symptome der Erkrankung vor, können eine Blutuntersuchung und eine Dünndarmbiopsie (Gewebeprobe) weitere Hinweise liefern. Wenn die Symptome durch den konsequenten Verzicht auf glutenhaltige Nahrungsmittel verschwinden, gilt die Diagnose als gesichert.
Diagnose von Morbus Crohn
Um eine eindeutige Diagnose auf Morbus Crohn zu stellen, wird normalerweise eine Darmspiegelung mit Entnahme einer Gewebeprobe durchgeführt sowie ein Röntgenbild nach einem Einlauf mit Kontrastmittel aufgenommen. Andere chronische Darmentzündungen wie Colitis ulcerosa müssen ausgeschlossen werden, ebenso wie eine Entzündung des Wurmfortsatzes (Appendizitis).
Colitis ulcerosa – Diagnose
Beim Verdacht auf eine chronisch-entzündliche Darmerkrankung wie Colitis ulcerosa wird eine Darmspiegelung (Koloskopie) mit Entnahme einer Gewebeprobe (Biopsie) durchgeführt. Auch ein Röntgenbild mit vorherigem Kontrasteinlauf kann die Entzündungsherde sichtbar machen. Die genaue Diagnose wird nach Ausschluss weiterer Erkrankungen wie Morbus Crohn, bakterielle oder virale Infektion, Durchblutungsstörung oder Divertikulitis gestellt.
Therapie
Die Therapie richtet sich nach Ursache, Grunderkrankung und Ausmaß der Entzündung.
Bei starken Durchfällen oder Erbrechen ist vornehmlich auf Zufuhr von Flüssigkeit und Elektrolyten zu achten, um einen Wasserverlust des Körpers (Dehydratation, umgangssprachlich auch „Dehydration” oder „Dehydrierung” genannt) und eine daraus folgende Austrocknung (Exsikkose) zu vermeiden.
Therapie einer Darmentzündung durch Krankheitserreger
Liegt eine Darminfektion durch Viren, Bakterien oder Pilze vor, hängt die Therapie vom genauen Auslöser sowie von der Stärke der Beschwerden ab. Leichtere Infekte sind meist harmlos und klingen von selbst ab.
Wichtig ist, den Flüssigkeits- und Elektrolytverlust auszugleichen. Man sollte dazu viel trinken, vor allem stilles Wasser und/oder Kräutertee. Gut geeignet sind dünner Pfefferminz- oder Kamillentee.
In der Apotheke gibt es Elektrolytmischungen als Pulver portionsfertig zum Auflösen in Wasser. Diese sollten für den Notfall in jeder Hausapotheke vorhanden sein.
Ist der Magen mitbetroffen (Übelkeit und Erbrechen), sollte man im akuten Stadium auf Nahrung verzichten, sodass sich der Magen-Darm-Trakt beruhigen kann. Danach kann langsam mit Zwieback, dann mit Schleimsuppe (Haferschleim) und anschließend mit Schonkost begonnen werden. Geriebener Apfel (ohne Schale) oder zerdrückte beziehungsweise pürierte Banane können als Wiedereinstieg zur Aufnahme fester Nahrung gegessen werden.
Schwerere oder hartnäckige Verläufe sollten immer ärztlich abgeklärt werden, um Komplikationen zu verhindern und den genauen Auslöser zu identifizieren. Bei sehr heftigen Beschwerden kann ein Krankenhausaufenthalt notwendig werden. Bei einigen Bakterien kommen Antibiotika zum Einsatz.
Manche Infektionen sind meldepflichtig, weil sie hochansteckend sind. Kontaktieren Sie Ihre Hausärztin oder Ihren Hausarzt zunächst telefonisch und schildern Sie Ihre Symptome. Im Notfall rufen Sie telefonisch Hilfe über die 112!
Dickdarmdivertikulitis – Therapie
Die Therapie einer Divertikulitis hängt von ihrer Ausprägung und Häufigkeit ab.
Tritt die Entzündung leicht und selten auf, reicht häufig zur Behandlung eine spezielle, besonders leicht verdauliche Ernährung über eine gewisse Zeit.
Ist die Entzündung sehr ausgeprägt, ist meist ein Krankenhausaufenthalt mit Antibiotikabehandlung und einer parenteralen Ernährung erforderlich. Parenteral bedeutet so viel wie: „Am Darm vorbei“. Dabei handelt es sich um eine intravenöse Zufuhr von Nährstoffen, also über einen Tropf.
Sofern die Divertikulitis häufiger auftritt, wird normalerweise zu einer Operation geraten. Hierbei wird der betroffene Darmabschnitt entfernt, da eine schwere Entzündung der Darmdivertikel schlimmstenfalls zu lebensbedrohlichen Komplikationen führen kann.
Dazu zählt unter anderem das Durchlässigwerden (Perforation) der Darmwand mit Austritt infektiöser Flüssigkeit in den Bauchraum, wo eine Bauchfellentzündung (Peritonitis) verursacht werden kann.
Blinddarmentzündung – Behandlung
Die Therapie einer Appendizitis besteht in der operativen Entfernung des Appendix (Appendektomie), umgangssprachlich „Blinddarmoperation“ beziehungsweise „Blinddarmentfernung“.
Selbst wenn nur der Verdacht auf eine Appendizitis vorliegt, der nicht mit Sicherheit ausgeschlossen werden kann, wird der Wurmfortsatz operativ entfernt, da die Gefahr von lebensbedrohlichen Komplikationen zu hoch ist. Früher nannte man es umgangssprachlich einen „Blinddarmdurchbruch“.
Es handelt sich um eine Perforation: Wenn das entzündete Gewebe nicht rechtzeitig entfernt wird, kann es durchlässig werden, sodass eitrige Flüssigkeit in die Bauchhöhle fließen kann. Dort kann eine diffuse Peritonitis („großflächige“ Bauchfellentzündung) entstehen, die schlimmstenfalls tödlich endet.
Bei Verdacht auf eine Appendizitis sollten Sie deshalb nicht lange zögern. Holen Sie so schnell wie möglich ärztlichen Rat ein!
Glutensensitive Enteropathie / Zöliakie – Therapie
Die einzige bisher mögliche Therapie bei einer glutensensitiven Enteropathie / Zöliakie ist der konsequente Verzicht auf Gluten. Dadurch können sich nach einiger Zeit bei rund 90 Prozent der Erkrankten die geschädigten Zotten der Dünndarmschleimhaut wieder erholen und die Betroffenen werden beschwerdefrei.
Auch nach Rückgang der Symptome darf jedoch kein Gluten mehr verzehrt werden. Da Gluten in Weizen, Roggen, Hafer und Gerste sowie daraus hergestellten Nahrungsmitteln vorkommt, kann die Umstellung der Ernährung und Einhaltung dieser speziellen Diät zunächst einmal schwierig sein.
Glücklicherweise gibt es inzwischen jede Menge glutenfreie Produkte und Kochrezepte, sodass Betroffene nach einer Eingewöhnungszeit meist gut mit einer glutenfreien Ernährung zurechtkommen. Die Erleichterung über die Diagnose und das besser werdende Befinden helfen oft über die Anfangsschwierigkeiten der Ernährungsumstellung hinweg.
Die Deutsche Zöliakie-Gesellschaft veröffentlicht viele hilfreiche Informationen rund um den Alltag mit Zöliakie. Sie stellt auch Listen glutenfreier Nahrungsmittel bereit.

Wie wird Morbus Crohn behandelt?
Morbus Crohn wird schulmedizinisch durch die Gabe verschiedener Medikamente behandelt. Meist kommen verschiedene Entzündungshemmer zum Einsatz, zum Teil auch Immunsuppressiva, die eine überschießende Reaktion des Immunsystems verhindern sollen.
Liegt eine Laktoseintoleranz vor, müssen entsprechende Lebensmittel (Kuhmilch und -produkte) gemieden werden. Mangelerscheinungen durch die ungenügende Nährstoffaufnahme im Darm werden durch entsprechende Präparate ausgeglichen.
Während eines akuten Schubes erfolgt die Ernährung meist über Infusionen oder durch leicht verdauliche „Astronautennahrung“. Kommt es zu Komplikationen, werden manchmal Operationen erforderlich.
Behandlung von Colitis ulcerosa
Die schulmedizinische Therapie von Colitis ulcerosa besteht zunächst in der Verabreichung von Medikamenten, die entzündungshemmend wirken. Durch die häufigen Durchfälle verliert der Körper viel Flüssigkeit sowie Elektrolyte. Beides muss unbedingt durch vermehrte Wasserzufuhr und die Gabe von Elektrolytlösungen ausgeglichen werden!
Während eines akuten Schubes wird die Zufuhr von Nährstoffen durch Infusionen (parenteral) oder durch die Gabe leicht verdaulicher Kost gewährleistet. So soll der Darm geschont werden.
Falls eine Unverträglichkeit von Kuhmilch vorliegt, muss auf Milch und Milchprodukte verzichtet werden. Bei schweren Verläufen, bei denen die medikamentöse Therapie nicht greift, müssen gegebenenfalls Teile des Darms durch eine Operation entfernt werden.
Naturheilkunde bei Darmentzündungen
Je nach Art der Entzündung, deren Ursache und Verlauf, kommen unterschiedliche naturheilkundliche Maßnahmen in Frage, zum Beispiel Phytotherapie, Homöopathie oder Ernährungstherapie.
Für einige Darminfektionen durch bestimmte Viren oder Bakterien besteht für Heilpraktikerinnen und Heilpraktiker ein Behandlungsverbot. Die chronisch-entzündlichen Darmerkrankungen Morbus Crohn und Colitis ulcerosa können meist nur begleitend zur schulmedizinischen Therapie behandelt werden.
Darmentzündung durch Viren, Bakterien, Pilze
Sofern es sich um leichtere Verläufe mit Durchfall als Hauptsymptom handelt, keine schweren Vorerkrankungen vorliegen und kein Behandlungsverbot besteht, können gegen eine Darmentzündung durch Viren, Bakterien oder Pilze verschiedene naturheilkundliche Methoden eingesetzt werden.
Je nach Art des Durchfalls kommen beispielsweise unterschiedliche Schüßler-Salze in Frage. Beispielsweise könnten Natrium chloratum, Silicea, Natrium phosphoricum oder Natrium sulfuricum verabreicht werden.
Im Rahmen der Ernährungstherapie wird meist zunächst reine, erhöhte Flüssigkeitszufuhr empfohlen (stilles Wasser). Später kann dünner Pfefferminz- oder Kamillentee, eventuell auch ein wenig Zwieback folgen.
Anstelle von Elektrolytpulver bietet sich als natürlichere Variante Gemüsebrühe an, um den Mineralstoffverlust zu ersetzen. Heilerde, geriebener Apfel oder getrocknete Blaubeeren sind gute Möglichkeiten, Durchfall natürlich zu bekämpfen.
Einige Heilpraktikerinnen und Heilpraktiker empfehlen bei Durchfall eine mikrobiologische Therapie. Hierbei soll die Darmflora durch die Gabe von Mikrobiotika in ihr natürliches Gleichgewicht zurückgebracht werden.
Homöopathische Mittel sind ebenfalls eine Möglichkeit, Durchfall naturheilkundlich zu behandeln. Die Wahl des Mittels sollte immer von den individuellen Symptomen und Begleitumständen abhängig sein, weshalb pauschale Empfehlungen nicht möglich sind.
Dickdarmdivertikulitis naturheilkundlich behandeln?
Eine naturheilkundliche Behandlung einer akuten Divertikulitis ist nicht bekannt. Aufgrund der möglichen schwerwiegenden Komplikationen sollte sie schnell ärztlich abgeklärt und behandelt werden.
Falls im familiären Umfeld Fälle von Divertikeln im Darm bekannt sind, sollte man über eine Vorsorgeuntersuchung nachdenken und sich dazu ärztlich beraten lassen. Denn durch entsprechende Maßnahmen kann einer Entzündung der Divertikel meist gut vorgebeugt werden.
Naturheilkundliche Behandlung einer Blinddarmentzündung?
Eine sicher wirksame naturheilkundliche Therapie bei akuter Appendizitis ist bisher nicht bekannt. Da es sich bei der akuten Appendizitis aufgrund der möglichen lebensgefährlichen Komplikationen um einen Notfall handelt, sollte hier auch nicht lange gewartet und ausprobiert, sondern unverzüglich medizinischer Rat eingeholt werden.
Darmentzündung durch Zöliakie naturheilkundlich behandeln
Leider ist sowohl in der Schulmedizin als auch in der Naturheilkunde der konsequente, lebenslange Verzicht auf Gluten bislang die einzige bekannte Therapie der glutensensitiven Enteropathie / Zöliakie.
Naturheilkunde bei Morbus Crohn und Colitis ulcerosa
Die naturheilkundliche Herangehensweise bei einer Colitis ulcerosa und einem Morbus Crohn ist nahezu identisch. Mit einer ganzheitlichen Begleitung kann das Allgemeinbefinden oft verbessert werden. Häufig lassen sich auch die Abstände zwischen den akuten Krankheitsschüben vergrößern.
Wichtig: Bei schweren Verläufen und akuten Schüben sollten naturheilkundliche Behandlungen nur nach ärztlicher Rücksprache und begleitend erfolgen.
Eine Heilpraktikerin oder ein Heilpraktiker wird die Ernährung mit einbeziehen. Heilfasten kann den Darm beruhigen. Es gibt sogar Hinweise darauf, dass eine dem Fasten ähnliche Ernährungsform chronische Darmentzündungen heilen könnte (siehe Durchbruch: Fasten ähnliche Ernährungsform kann chronische Darm-Entzündung heilen).
Es sollte geprüft werden, ob bestimmte Nahrungsmittel wie Kuhmilch eventuell nicht vertragen werden. Diese sollten dann weggelassen werden. Während eines Krankheitsschubes wird oft ein Verzicht auf Nahrung empfohlen.
In der beschwerdefreien Zeit wird bei Morbus Crohn Vollwertkost mit einem hohen Anteil an Ballaststoffen empfohlen. Außerdem werden Zucker, Kuhmilch, Weizen und gehärtete Fette (Transfette) als mögliche Mitauslöser der Erkrankung gesehen, sodass auf diese verzichtet werden sollte. Beides gilt nicht für Colitis ulcerosa.
Homöopathische Mittel sollten individuell ermittelt werden. Daher kann hier keine Mittelempfehlung gegeben werden. Manche Naturheilkundige nutzen jedoch Komplexmittel (Präparate, die mehrere verschiedene homöopathische Mittel in Kombination enthalten).
Oft kommt eine mikrobiologische Therapie zum Einsatz. Denn die Darmflora ist bei Betroffenen beider Krankheiten in vielen Fällen gestört.
Mit Hilfe der mikrobiologischen Therapie soll ein gesundes Milieu im Darm wiederhergestellt werden. Es gibt diverse Studien, die nachweisen, dass E.coli-Bakterien vom Stamm „Nissle“ schubverhindernd wirken können.
Häufig können Nährstoffe durch die Entzündungen und die Durchfälle im Darm nicht richtig aufgenommen werden. Mit Hilfe von Nahrungsergänzungsmitteln lassen sich die Verluste ausgleichen (orthomolekulare Therapie). Hier sollte aber unbedingt schulmedizinisch begleitet werden.
Im Rahmen der Phytotherapie können Durchfälle gemildert werden. Hier werden bei Morbus Crohn und Colitis ulcerosa häufig Heilpflanzen eingesetzt, die einen hohen Anteil an Gerbstoffen enthalten.
Dazu zählt zum Beispiel Blutwurz. Krampflindernd wirken beispielsweise Schöllkraut, Pfefferminze und Myrrhe.
Auch die Traditionelle Chinesische Medizin (TCM) wird in der Naturheilkunde bei chronisch-entzündlichen Darmerkrankungen eingesetzt. Zum Beispiel werden bestimmte Kräuter verabreicht und Akupunktur angewendet.
Beide Erkrankungen stellen für die Betroffenen meist eine große psychische Belastung dar. Hier kann eine begleitende Psychotherapie empfohlen werden. Auch ein Achtsamkeitstraining (MBSR-Kurs) kann helfen, den Leidensdruck zu verringern, indem ein anderer mentaler Umgang mit den Beschwerden erlernt wird.
Vorbeugung (Prävention)
Auch die Vorbeugung von Darmentzündungen richtet sich nach der Art der Erkrankung und kann dementsprechend ganz unterschiedlich ausfallen.
Vorbeugung einer Darmentzündung durch Viren, Bakterien, Pilze
Viele Infektionen durch Viren und Bakterien werden durch mangelnde Hygiene übertragen. Daher ist gründliches Händewaschen nach dem Toilettengang eine gute Vorbeugemaßnahme.
Nahrungsmittel können ebenfalls ein Übertragungsweg für Erreger sein. Obst und Gemüse sollten gründlich gewaschen, in Risikogebieten für bestimmte Krankheiten sogar geschält werden (Urlaubsreisen).
Fleischarten, die etwa Salmonellen oder andere Erreger beinhalten können (zum Beispiel Hühnerfleisch), sollten niemals roh verzehrt, sondern immer gut durcherhitzt werden. Auch über den Verzehr anderer Tierprodukte, beispielsweise Eier, können Salmonellen und weitere Erreger übertragen werden.
In der Küche sollte beim Verarbeiten von Fleisch eine strenge Hygiene eingehalten werden. Im Anschluss ist es ratsam, sich die Hände zu waschen.
Für die starke Ausbreitung von Pilzarten (Mykosen) im Darm ist meist ein geschwächtes Immunsystem verantwortlich. Auch die häufige Einnahme von Antibiotika sowie eine einseitige Ernährung mit einem hohen Anteil von einfachen Kohlenhydraten (Weißmehl, Industriezucker) kann einen günstigen Nährboden für Pilze schaffen.
Hier liegt die Prävention also in der Stärkung des Immunsystems sowie in einer ausgewogenen, gesunden Ernährung. Antibiotika sollten aus Sicht der Naturheilkunde nur eingenommen werden, wenn es keine andere Möglichkeit gibt. Anschließend kann durch die Gabe von Probiotika eine gesunde Darmflora wiederhergestellt werden.
Prävention einer Dickdarmdivertikulitis
Eine gesunde, ballaststoffreiche Ernährung mit vielen Vollkornprodukten, Obst und Gemüse ist die beste Vorbeugung gegen die Entstehung von Divertikeln und damit für die Divertikulitis. Bei bekannten Divertikeln sollte man auf grobe Körner und Fasern verzichten, die sich leicht in einem Divertikel festsetzen und zu einer Entzündung führen können.
Dazu sollte viel Wasser über den Tag verteilt getrunken werden, damit die Ballaststoffe gut quellen können und die Stuhlkonsistenz geschmeidig bleibt. So wird einer Verstopfung und damit einer Druckerhöhung im Darm vorgebeugt.
Falls Übergewicht vorhanden ist, sollte dieses abgebaut werden, da es ein weiterer Risikofaktor ist. Viel körperliche Bewegung ist ebenfalls eine gute Präventionsmaßnahme.
Kann man einer Appendizitis vorbeugen?
Aufgrund der unterschiedlichen Ursachen lassen sich keine konkreten Empfehlungen zur Prävention einer Appendizitis („Blinddarmentzündung”) geben.
Prävention einer glutensensitiven Enteropathie / Zöliakie
Da bislang davon ausgegangen wird, dass die glutensensitive Enteropathie / Zöliakie hauptsächlich genetische Ursachen hat und begleitende Auslöser bisher zu wenig bekannt sind, ist eine Vorbeugung nach heutigem Kenntnisstand nicht möglich.
Vorbeugung von Morbus Crohn?
Die Ursachen für die Entstehung von Morbus Crohn sind noch nicht abschließend geklärt. Klar ist, dass genetische Faktoren eine Rolle spielen. Hier ist eine Vorbeugung nicht möglich.
Als begleitende Auslöser werden eine einseitige Ernährung und die häufige Einnahme von Antibiotika vermutet. Eine mögliche Prävention läge also in einer ausgewogenen, darmgesunden Ernährung mit einem hohen Anteil an Ballaststoffen.
Kuhmilch, Weizen, Zucker und Schweinefleisch sowie gehärtete Fette (Trans-Fettsäuren) könnten ebenfalls begünstigende Faktoren der Krankheit sein, sodass sie wenn möglich gemieden oder nur in Maßen konsumiert werden sollten. Antibiotika sollten nur dann eingenommen werden, wenn es sich nicht vermeiden lässt.
Kann man Colitis ulcerosa vorbeugen?
Für Colitis ulcerosa gelten ähnliche Vorbeugemaßnahmen wie für Morbus Crohn, wobei abweichend nicht zu einer besonders ballaststoffreichen Ernährung geraten wird.
Zum Weiterlesen
- Darmentzündung Enteritis,
- Chronisch entzündliche Darmerkrankungen,
- Akute Bauchschmerzen (akutes Abdomen),
- Blinddarmdurchbruch: Ursachen, Symptome und Komplikationen,
- Darmflora aufbauen: So gehts,
- Gesunde Ernährung – Erklärung und Umsetzung.
(kh)
Autoren- und Quelleninformationen
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Medizinern und Medizinerinnen geprüft.
- Bierbach, Elvira (Hrsg.): Naturheilpraxis heute. Lehrbuch und Atlas; Elsevier GmbH, Urban & Fischer Verlag, München, 4. Auflage 2009
- Schweitzer, Rudolf: Verdauungssystem. Die Heilpraktiker-Akademie; Elsevier GmbH, Urban & Fischer Verlag, München, 1. Auflage 2012
- Winnicki, C.; Orzessek, B.: Chronisch-entzündliche Darmerkrankungen aus der Sicht der Komplementärmedizin - Teil 2; in: Schweizerische Zeitschrift für Ganzheitsmedizin / Swiss Journal of Integrative Medicine, Volume 25, Issue 4, Seiten 223-226, 2013, Karger
- Technische Universität Dresden: Genetischer Defekt als Einfallstor für bakterielle Entzündungen, (veröffentlicht: 08.11.2021), Technische Universität Dresden
- Strigli, A.; Gopalakrishnan, S.; Zeissig, Y. et al.: Deficiency in X-linked inhibitor of apoptosis protein promotes susceptibility to microbial triggers of intestinal inflammation; in: Science Immunology, (veröffentlicht: 05.11.2021), Science Immunology
- University of California San Diego School of Medicine: Digitized Number 2: Stool Samples Reveal Microbial Enzyme Driving Bowel Disease (veröffentlicht: 27.01.2022) , UCSanDiegoHealth
- Mills, R.H., Dulai, P.S., Vázquez-Baeza, Y. et al.: Multi-omics analyses of the ulcerative colitis gut microbiome link Bacteroides vulgatus proteases with disease severity; in: Nature Microbioly, Issue 7, Seiten 262-276, 2022, nature microbiology
- Jianan Zhang, Morgan E. Walker, Katherine Z. Sanidad, Hongna Zhang, Yanshan Liang, et al.: Microbial enzymes induce colitis by reactivating triclosan in the mouse gastrointestinal tract; in: Nature Communications (veröffentlicht 10.01.2022), Nature Communications
- University of North Carolina at Chapel Hill: Study reveals how triclosan, likely found in toothpaste, is triggered to harm the gut (veröffentlicht 10.01.2022), EurekAlert!
- Julia Baier, Maximilian Gänsbauer, Claudia Giessler et al.: Arginase expression impedes the resoluti-on of intestinal inflammation by altering the fecal microbiome and the metabolome; in: Journal of Clinical Investigation, 2020, JCI
- Friedrich-Alexander-Universität Erlangen-Nürnberg: FAU-Forschergruppe entdeckt bislang unbekannte Rolle von L-Arginin (veröffentlicht: 25.09.2020), FAU
- William Becker, Haider Rasheed Alrafas, Kiesha Wilson et al.: Activation of Cannabinoid Receptor 2 Prevents Colitis-Associated Colon Cancer through Myeloid Cell De-activation Upstream of IL-22 Production; in: iScience, Volume 23, Issue 9, 2020, iScience
- Priya Rangan, Inyoung Choi, Min Wei et al.: Fasting-Mimicking Diet Modulates Microbiota and Promotes Intestinal Regeneration to Reduce Inflammatory Bowel Disease Pathology; in: Cell Reports, Issue 26, Volume 10, Seiten 2704-2719, 2019, Cell Reports
- Friedrich-Alexander-Universität Erlangen-Nürnberg: Enzymatischer Ansatzpunkt für eine gezielte Behandlung von Darmentzündungen, (veröffentlicht: 15.07.2021), Universitätsklinikum Erlangen
- Kristina Lechner, Stefanie Mott, Ragheed Al-Saifi et al.: Targeting of the Tec kinase ITK drives resolu-tion of T cell-mediated colitis and emerges as potential therapeutic option in ulcerative colitis; in: Gastroenterology, Volume 161, Issue 4, Seiten 1270-1287, 2021, Gastroenterology
- Bundesministerium für Bildung und Forschung: Darmentzündungen ohne Nebenwirkungen therapieren; in: Newsletter 84, Juli 2017, Bundesministerium für Bildung und Forschung
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.