Adnexitis: Eileiter- und Eierstockentzündung
Entzündungen der weiblichen Beckenorgane treten meist kombiniert auf. So auch bei der Adnexitis, die eine Entzündung des Eileiters und Eierstocks darstellt. Betroffene Frauen sind zumeist sexuell aktiv und im gebärfähigen Alter. Mögliche Symptome ähneln typischen Menstruationsbeschwerden und auch aus anderen Gründen sind die Entzündungen nicht immer leicht nachweisbar. Auslöser sind zumeist Infektionen durch aufsteigende Bakterien, die mit Antibiotika behandelt werden müssen. Ohne Behandlung oder bei fehlgeschlagener Therapie können chronische Verläufe und schwere Komplikationen folgen.
Inhaltsverzeichnis
Definition
Der medizinische Fachbegriff Adnexitis beschreibt eine Entzündungen von Eierstock (Oophoritis) und Eileiter (Salpingitis), die sogenannten Anhängsel (Adnexen) der Gebärmutter. Das Krankheitsbild zählt zu den entzündlichen Erkrankungen der weiblichen Beckenorgane (Englisch: pelvic inflammatory diseases, kurz: PID), die auch allgemein als Unterleibsentzündungen oder Beckenentzündungen bezeichnet werden. Entzündungen der inneren weiblichen Geschlechtsorgane treten fast immer in Kombinationen und nicht isoliert auf.
Grundsätzlich wird zwischen einer akuten und nicht ausgeheilten chronischen Adnexitis unterschieden. Betroffen sind zumeist Frauen im gebärfähigen Alter, wobei Frauen die noch kein Kind geboren haben, deutlich häufiger an dieser Infektion erkranken.
Symptome
Bei der akuten Entzündung reagiert der Körper typischerweise mit plötzlich auftretenden starken Schmerzen im Unterbauch, die ein- oder beidseitig auftreten und auch in angrenzende Körperregionen ausstrahlen können. Häufig setzen die Beschwerden direkt nach der Regelblutung ein und ähneln auch den nicht krankheitsbedingten Regelschmerzen. In vielen Fällen wird von folgenden Symptomen berichtet:
- Eierstockschmerzen,
- Bauchschmerzen (akutes Abdomen),
- Unterleibschmerzen,
- Leistenschmerzen,
- Flankenschmerzen,
- Rückenschmerzen,
- Kreuzbeinschmerzen.
Hinzu können auch noch weitere Beschwerden kommen, wie Ausfluss (Fluor vaginalis), Übelkeit und Erbrechen, Schwindel, Fieber und eine Beeinträchtigung des Allgemeinbefindens.
Sind zudem Schmierblutungen (Blutungen außerhalb der Regel) vorhanden, weist dies zumeist auf eine Infektion mit Chlamydien hin.
Bei der chronischen Form können immer wieder Schübe dieser akuten Symptomatik auftreten oder es bestehen über einen längeren Zeitraum eher unspezifische Beschwerden im Unterbauch.

Ursachen
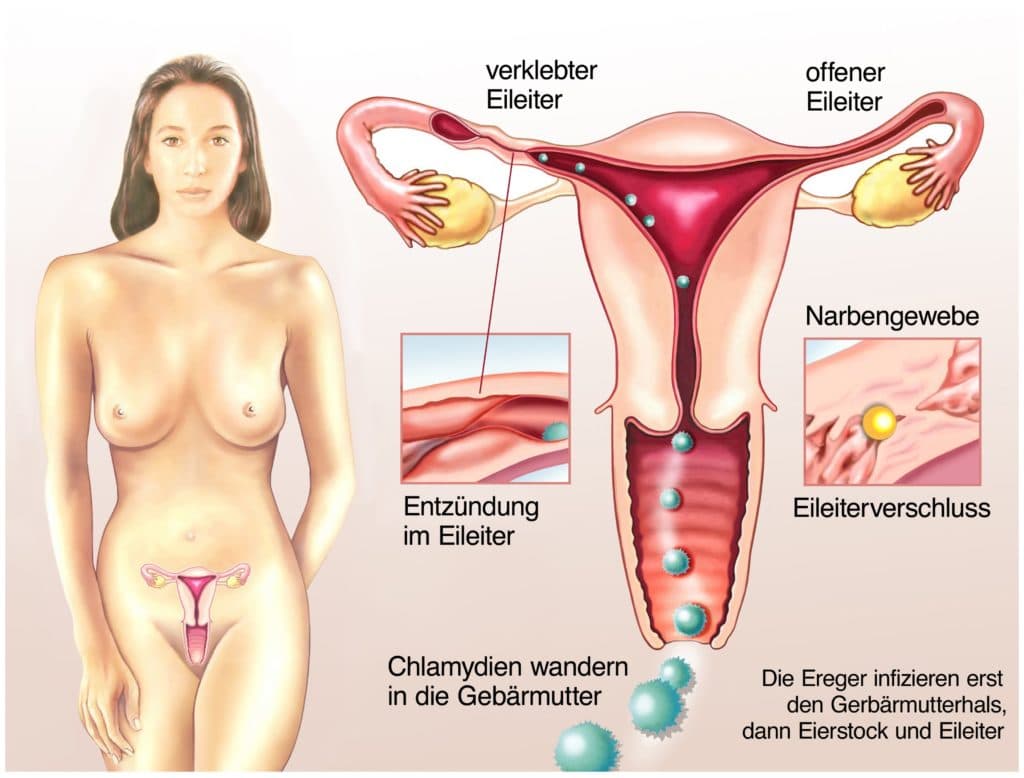
In der Regel wird eine Adnexitis durch eine bakterielle Infektion ausgelöst, die häufig auf verschiedenen Bakterienarten beruht. In vielen Fällen sind beispielsweise Gonokokken, Escherichia coli oder andere Enterokokken sowie eine Mitbeteiligung von Chlamydien (Chlamydia trachomatis) nachweisbar.
Dabei handelt es sich meistens um eine aufsteigende Infektion. Sogenannte aszendierende Keime gelangen beispielsweise nach einer Entzündung der Scheide (Kolpitis), der Gebärmutterschleimhaut (Endometritis) und des Eileiters (Salpingitis) bis zum Eierstock.
Anfällig sind Frauen für diese Infektionen besonders während des Eisprungs, der Menstruation und unter einer Geburt, da in dieser Zeit die sonst natürlichen Barrieren gegen Bakterien (Muttermund und Gebärmutterhals) geöffnet beziehungsweise gemindert ist. Auch andere Erkrankungen in diesem Bereich können die Schutzfunktion beeinträchtigen. Zudem können Operationen (intrauterine Eingriffe) manchmal Infektionen zur Folge haben.
Selten handelt es sich bei der Adnexitis um eine absteigende Infektion (beispielsweise nach einer Blinddarmentzündung) oder aber um eine hämatogene Infektion etwa im Zusammenhang mit einer Tuberkulose.
Bei besonders schweren Verläufen kann sich die Entzündung auf das Bauchfell (Peritonitis) ausbreiten oder zu einem Abszess (Tuboovarialabszess) und Darmverschluss führen. Solche aber eher seltenen Komplikationen können auch lebensbedrohlich werden.
Ungeschützter Sex und mangelnde Intimhygiene nach dem Geschlechtsverkehr gelten als Risikofaktoren für (aufsteigende) Infektionen der Scheide. Durch entsprechende Maßnahmen kann dieser Gefahr aber weitgehend vorgebeugt werden. So wird zu einer sorgfältigen Reinigung nach dem Geschlechtsverkehr geraten, der vorzugsweise mit Kondom stattfinden sollte.
Diagnose
Die eindeutige Diagnosestellung für eine Adnexitis ist oftmals schwierig und nicht jeder Verdachtsfall kann auch tatsächlich bestätigt werden.
Nach einer ausführlichen Anamnese werden bei einer gynäkologischen Untersuchung die möglichen Symptome genauer betrachtet. Durch Abtasten des Unterbauches wird ein Druckschmerz der Adnexe überprüft und auch die Betrachtung des Ausflusses oder der Schmierblutung kann Hinweise auf eine Infektion geben. Mittels eines Abstrichs können durch Laboruntersuchungen manchmal die Erreger nachgewiesen werden und in entnommenen Blutproben können außerdem bestimmte Parameter, die auf eine Entzündung hinweisen, bestimmt werden.
Ultraschalluntersuchungen oder andere bildgebende Verfahren ermöglichen ein Erkennen von weiteren Krankheitszeichen, wie etwa Flüssigkeitsansammlungen in den betroffenen Strukturen. Diese Untersuchungsmethoden dienen außerdem der Differenzialdiagnostik und damit dem Ausschluss anderer Krankheitsbilder mit ähnlicher Symptomatik (zum Beispiel Blinddarmentzündung, Eileiterschwangerschaft).
Bei einem unklaren Befund (oder auch nach nicht erfolgreicher Therapie im chronischen Krankheitsstadium) sollte gegebenenfalls eine Laparaskopie (Pelviskopie) durchgeführt werden, bei der direkt vom Eileiter Abstriche entnommen werden können. Bei dieser Bauchspiegelung handelt es sich um einen kleinen operativen Eingriff, der unter Narkose erfolgt.
Behandlung
Eine Adnexitis ist eine ernstzunehmende Erkrankung, die ohne Behandlung oder bei einer fehlgeschlagenen Therapie zu Verwachsungen zwischen Eileiter und Eierstöcken führen kann: Dadurch erhöht sich das Risiko für Abszesse und auch für die Entstehung größerer Konglomerattumore (Organverklebungen). Bei schweren und chronisch rezidivierenden Erkrankungen kann es zu einer Unfruchtbarkeit kommen. Daher ist eine frühzeitige Diagnose und anschließende fachärztlich angeleitete Therapie unabdingbar.
In erster Linie wird eine Antibiotikatherapie über einen Zeitraum von bis zu zwei Wochen notwendig (bei einer chronischen Verlaufsform gegebenenfalls sogar bis zu drei Wochen). Dabei kommen vorranging Breitbandantibiotika zum Einsatz, um möglichst viele der Erreger abtöten zu können. In schwerwiegenderen Fällen kann es auch zu einer intravenösen Verabreichung und einem stationären Krankenhausaufenthalt kommen.
Da bei circa vierzig Prozent aller Infektionen auch Chlamydien beteiligt sind, werden häufig chlamydienwirksame Antibiotika (unter anderem Doxycyclin) verabreicht. Sind Chlamydien oder auch Gonokokken nachgewiesen worden, muss unbedingt auch eine Partnertherapie stattfinden.
Zusätzlich werden gegen die Beschwerden entzündungshemmende und schmerzstillende Medikamente verschrieben. Um die Heilung zu fördern, wird strenge Bettruhe beziehungsweise die Vermeidung jeglicher Anstrengung empfohlen.
Bleibt eine Besserung trotz Antibiotikagabe aus oder drohen Komplikationen, kommt in einigen Fällen auch eine diagnostisch-therapeutische Laparaskopie in Betracht.
Naturheilkundliche Behandlung
Ergänzend zur akuten Therapie und während der Menstruation können Kälteanwendungen beziehungsweise nach Abklingen der Symptome auch Wärmeanwendungen (Fango, Moorbäder, Sitzbäder mit Haferstroh-, Zinnkraut und Heublumenextrakt) die Heilung unterstützen und einer Neuentstehung von Infektionen vorbeugen.
Die Schafgarbe kann sich als Teezubereitung positiv auswirken und bei den bekannten Schmerzen während der Menstruation sowie bei Ausfluss helfen. Ein Sitzbad mit Schafgarbenkraut gilt als bewährtes Hausmittel bei Chlamydien.
Eine alternative Behandlungsmöglichkeit bietet die Homöopathie, wobei die entsprechenden Arzneien je nach Symptomatik und Verlauf der Entzündung ermittelt werden müssen. In Frage kommen unter anderem Apis mellifica, Belladonna oder Lachesis.
Leiden Betroffene unter Darmproblemen, die in Folge auch zu einer erhöhten Infektanfälligkeit der Geschlechtsorgane führen können, empfiehlt sich auf lange Sicht eine Darmsanierung sowie eine Sanierung der Scheidenflora, um Infektionen besser abwehren zu können. Dazu trägt in vielerlei Hinsicht auch eine gesunde und ballaststoffreiche Ernährung bei. (jvs, cs)
Autoren- und Quelleninformationen
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Medizinern und Medizinerinnen geprüft.
- Berufsverband der Frauenärzte e.V.: ADNEXITIS / SALPINGITIS / PELVIC INFLAMMATORY DISEASE (Abruf: 21.06.2019), frauenarzte-im-netz.de
- Unabhängige Patientenberatung Deutschland (UPD): Eierstock- und Eileiterentzündung (Abruf: 21.06.2019), patientenberatung.de
- Pschyrembel: Klinisches Wörterbuch. 267., neu bearbeitete Auflage, De Gruyter, 2017
- Uhl, Bernhard: Gynäkologie und Geburtshilfe compact. Thieme Verlag, 5. unveränderte Auflage, 2013
- Janni, Wolfgang, Rack, Brigitte und Friese, Klaus (Hrsg.): Facharzt Gynäkologie. Urban und Fischer, 1. Auflage, 2008
- Bühling, Kai Joachim und Friedmann, Wolfgang: Intensivkurs: Gynäkologie und Geburtshilfe. Urban & Fischer, 1. Auflage, 2004
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.