Fibromyalgiesyndrom (FMS): Chronische Faser-Muskel-Schmerzen
Eine Symptombezeichnung, die immer wieder für Fragen sorgt, ist die Fibromyalgie. Vor allem sind es unspezifische chronische Schmerzen am ganzen Körper, die diese Symptomatik bestimmen. Zusammen mit Schlafstörungen und Erschöpfungszuständen bildet sich der typische Symptomkomplex dieser Krankheit. Betroffene müssen oft lange Untersuchungen und Behandlungsversuche überstehen bis die Diagnose feststeht und passende Therapiemethoden zur Linderung der Beschwerden gefunden werden. Das Fibromyalgiesyndrom kann sehr belastend sein und gilt als nicht heilbar. Aber mit den richtigen Maßnahmen können sich viele Betroffene eine gute Lebensqualität weitestgehend erhalten.
Hinweis: Die Informationen in diesem Artikels konzentrieren sich auf das Krankheitsbild bei Erwachsenen. Eine Erkrankung bei Kindern und Jugendlichen (juveniles Fibromyalgiesyndrom) unterscheidet sich in vielerlei Hinsicht und muss demnach gesondert betrachtet werden.
Inhaltsverzeichnis
Definition
Der Fachbegriff Fibromyalgie kann wörtlich mit Faser-Muskel-Schmerz übersetzt werden. Da bei der Erkrankung chronische Schmerzen in mehreren Körperregionen vorliegen und weitere Beschwerden wie Schlafprobleme und körperliche sowie psychische Erschöpfung auftreten, sprechen Fachleute von einem typischen Symptomkomplex, dem Fibromyalgiesyndrom (FMS).
Laut der internationalen statistischen Klassifikation der Krankheiten (ICD-10 Deutsche Version 2019) fällt die Fibromyalgie unter die Krankheiten der Weichteilgewebe, was aber nicht bedeutet, dass diese Erkrankung mit einem sogenannten Weichteilrheuma gleichzusetzen ist. Vielmehr handelt es sich um ein funktionelles somatisches Syndrom, bei dem vielfältige und auch schmerzhafte Beeinträchtigungen für die Betroffenen entstehen, die aber nicht zu Entzündungen oder (langfristigen) körperlichen Schäden führen. In schwerwiegenden Fällen kann die Gesundheitssituation sehr belastend und einschränkend sein, aber sie ist weder gefährlich noch lebensverkürzend.
Das Auftreten dieses Krankheitsbild in Deutschland kann mit etwa zwei bis drei Prozent angegeben werden. Erfassungen in klinischen Einrichtungen, bei denen in den meisten Fällen (fast achtzig Prozent) Frauen im Alter von vierzig bis sechzig Jahren betroffen sind, stehen repräsentative Stichprobenuntersuchungen gegenüber, die ein ausgeglichenes Verhältnis zwischen Männern und Frauen ermittelten.
Symptome
Die Betroffenen klagen über ziehende, brennende Schmerzen an mehreren Körperstellen vor allem am Rücken aber auch in der Hüfte sowie entlang der Extremitäten. Die Beschwerden treten auch vermehrt in Gelenknähe auf, betreffen aber die Gelenke selbst nicht. Meist wird eine Art tiefliegender Muskelschmerz beschrieben. Mittels Fingerdruck kann in bestimmten Bereichen oftmals ein deutlicher Druckschmerz hervorgerufen werden (Druckpunkte, englisch: tender points) und die Muskeln neigen zu schmerzbedingten Verspannungen. Die Beschwerden können variieren, aber halten oft über Monate an oder treten wiederholt auf.
Zusätzlich machen den Betroffenen häufig nicht nur diese Schmerzpunkte zu schaffen, sondern sie plagt auch eine allgemeine körperliche und mentale Erschöpfung, die unter anderem durch Schlafstörungen entstehen kann. Symptome wie chronische Müdigkeit (Fatigue), Konzentrations- und Motivationsschwäche oder auch Depressionen können das Krankheitsbild demnach begleiten.
Oft entwickelt sich eine erhöhte Empfindlichkeit, beispielsweise gegenüber Temperaturen (Wetterfühligkeit) oder anderen äußeren Reizen. Aber auch die Schmerzempfindlichkeit im Allgemeinen kann sich verstärken. Des Weiteren kann es zu Missempfindungen an Händen und Füßen, wie Taubheitsgefühlen, Schwellungsgefühlen, Kribbeln (Restless Legs-Syndrom) oder sogenanntem Ameisenlaufen kommen. Einige Betroffene berichten auch über Kopfschmerzen oder Gesichtsschmerzen. Eine Verschlimmerungen der Symptomatik nach längerem Sitzen oder Liegen (Morgensteifigkeit) kann ebenfalls auftreten.

Damit stellt die Erkrankung ein komplexes und häufig schwer zu diagnostizierendes Symptombild dar, was die Betroffenen oft lange Zeit im Unklaren lässt. Falsche Vermutungen, dass gar keine Krankheit vorliegt, können in diesem Zusammenhang auch zu weiteren psychischen Belastungen führen.
Ursachen
In den allermeisten Fällen findet sich für das Auftreten der Krankheit kein Auslöser beziehungsweise keine genaue Ursache, dann spricht man auch vom primären Fibromyalgiesyndrom. Werden hingegen andere Erkrankungen als ursächlich angesehen, handelt es sich um die sekundäre Form.
Primäres Fibromyalgiesyndrom: Risikofaktoren
Es liegen bislang keine hinreichenden Erkenntnisse zur Entstehung der FSM-Symptomatik vor, jedoch gilt es als allgemein anerkannt, dass die Krankheit aufgrund einer gestörten Schmerzwahrnehmung und -verarbeitung im Gehirn entsteht. Dabei kommt es zu fehlregulierten Schmerzempfindungen durch verschiedene Botenstoffe. Dauerhafte Überreizungen des Nervensystems verursachen dann die Überempfindlichkeiten und die Schmerzempfindlichkeit.
Oftmals werden verschiedene Faktoren im Leben der Erkrankten oder deren Lebensumstände in Zusammenhang mit der Krankheitsentstehung gebracht. Dabei wird vor allem Stress eine große Bedeutung zugeschrieben. Entstehen aufgrund psychisch belastender Situationen im Privatleben oder im Beruf körperliche Beschwerden (wie Verspannungen, Schlafstörungen und Schmerzen), kann dies vermutlich im chronischen Zustand zum Fibromyalgiesyndrom führen.
Auch gilt allgemein ein ungesunder Lebensstil als ungünstig. Darunter fallen Faktoren wie Rauchen, Übergewicht, mangelnde Bewegung und verschiedene körperliche Über- oder Fehlbelastungen.
Sekundäres Fibromyalgiesyndrom
In eher seltenen Fällen werden bestimmte Vorerkrankungen als Auslöser für ein Fibromyalgiesyndrom bestimmt. Dazu zählen entzündlich-rheumatische Erkrankungen (rheumatoide Arthritis, systemischer Lupus erythematodes) oder auch bestimmte, meist viral bedingte Infektionen (zum Beispiel Hepatitis B und C, Epstein-Barr-Virus oder Lyme-Borreliose). Auch gibt es Vermutungen, dass traumatische Ereignisse (etwa durch Unfälle oder Operationen) einen Ausgangspunkt darstellen können, indem vom ursprünglichen Trauma unabhängige chronische Schmerzen fortbestehen.
Diagnose
Es kommt nicht selten vor, dass Betroffene lange Zeit mit der Annahme leben, ihre Schmerzen und Beschwerden seien nichts weiter als „Einbildung“ oder psychosomatischen Ursprungs, da kein anderer erkennbarer Grund für die beschriebenen Leiden gefunden werden kann. Zweifels ohne ist die Diagnosestellung aufgrund der vielfältigen und unspezifischen Symptomatik sowie möglicher Differenzialdiagnosen häufig schwierig und bedarf einer gründlichen Analyse. Wichtig ist in erster Linie, das Fibromyalgiesyndrom bei der Diagnosefindung mit zu berücksichtigen.
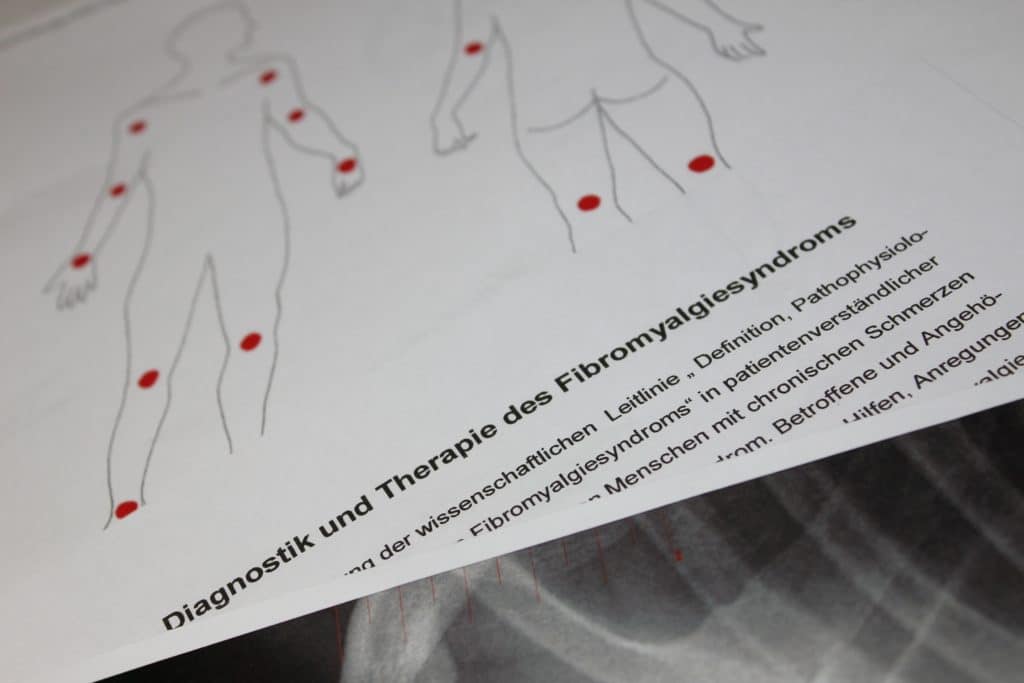
Vom American College of Rheumatology (ACR) wurden im Jahr 1990 die ersten Diagnosekriterien beschrieben. Dieser Definition zufolge gilt die Diagnose FMS als gesichert, wenn über einen Zeitraum von mehr als drei Monaten Schmerzen in mehreren Körperregionen auftreten. Dabei müssen bei Palpation von achtzehn speziell definierten Druckpunkten (Sehnenansatzpunkte) mindestens elf schmerzhaft sein.
Es gilt aber schon lange als bekannt, dass diese Kriterien unvollständig und in gewissem Maße willkürlich sind. Daher orientiert man sich nach aktueller Leitlinie zum Fibromyalgiesyndrom (2017) heutzutage neben den ACR 1990 Kriterien zusätzlich auch an weiteren symptombasierten Kriterien, die auch andere Beschwerden und einen sogenannten Symptomschwerescore berücksichtigen (vorläufige modifizierte ACR Kriterien).
Es wird empfohlen, die Anamnese durch einen speziellen Fibromyalgiesyndrom- Symptomfragebogen zu unterstützen, um den typischen Symptomkomplex besser zu erkennen. Dies reicht allerdings noch nicht aus. So ist eine vollständige körperliche Untersuchung, auch für den Ausschluss anderer Erkrankungen, unbedingt notwendig. Hierbei haben des Weiteren bestimmte Laboruntersuchungen Relevanz. So werden bei entnommenen Blutproben in aller Regel eine Reihe an verschiedenen Parametern bestimmt, die Hinweise auf verschiedene Krankheiten (zum Beispiel Entzündungen oder Stoffwechselstörungen) geben können. Kommt es hier zu Ergebnissen, die auf andere körperliche Erkrankungen als Ursache für die vielseitigen Beschwerden hinweisen, müssen weitere Untersuchungen folgen. Das gleiche Vorgehen wird bei deutlichen Hinweisen auf seelische Belastungszustände empfohlen.
Behandlung
Alle möglichen Therapieformen, ob medikamentös oder nicht-medikamentös, zeigen prinzipiell unterschiedliche Wirksamkeiten und sollten immer mit den Betroffenen ausführlich besprochen werden. So kann ein individuell angepasster Therapieplan, der regelmäßig überprüft und gegebenenfalls im weiteren Verlauf noch verändert wird, die besten Chancen auf eine Linderung der Beschwerden und Verbesserung der Lebensqualität bieten. Eine vollständige Heilung beziehungsweise Beschwerdefreiheit kann nicht erwartet werden.
Generell ist es auch wichtig, die Betroffenen umfassend über ihre Krankheit und mögliche Selbsthilfe durch eigene Aktivität und Erfahrungsaustausch mit anderen (Selbsthilfegruppen) zu informieren. Erste Anlaufpunkte sind hier die folgenden Vereine:
- Deutsche Fibromyalgie Vereinigung (DFV) e. V.
- Fibromyalgie-Liga Deutschland e. V.
- Deutsche Rheuma-Liga e. V.
Bei leichten Formen der Erkrankung wird zumeist eine angemessene körperliche und psychosoziale Aktivität (leichtes Ausdauertraining, Pflege von Hobbys und sozialen Kontakten) empfohlen, während bei schwereren Ausprägungen für eine gewisse Zeit eine medikamentöse Therapie in Kombination mit einer Körper- und Psychotherapie angeraten wird.
Medikamentöse Therapie
Für eine zeitlich befristete Therapie mit Medikamenten werden nur einige Antidepressiva und (Nerven-) Schmerzmittel empfohlen, während andere Präparate (unter anderem auch stärkere Opioide) sogar gemieden werden sollen. Dabei können Antidepressiva auch zur Schmerzreduktion eingesetzt werden, selbst wenn keine depressiven Störungen vorliegen. Bei der Wahl und Dauer der entsprechenden Therapieform ist eine genaue ärztliche Indikation von großer Wichtigkeit.
Behandlungsmethoden der ganzheitlichen Medizin
Neben einer möglichen medikamentösen Therapie in schweren Fällen gehören laut der Deutschen Fibromyalgie-Vereinigung (DFV) e. V. vor allem physikalische Therapien (Wärme- und Kältebehandlungen oder Elektrotherapie), Krankengymnastik, Entspannungsmethodenund psychotherapeutische Behandlungsansätze zu den wichtigsten Säulen der Behandlung. Aber auch alternativmedizinische Verfahren zeigen bei Betroffenen immer wieder Wirksamkeit. Darunter fallen neben vielen anderen Therapieformen beispielsweise die Traditionelle Chinesische Medizin (TCM), Akupunktur, manuelle Körpertherapien (zum Beispiel Osteopathie), Homöopathie oder Ernährungsumstellungen.
Allgemein gilt, dass der größte Nutzen von einem regelmäßigen und dauerhaften Selbstmanagement der Erkrankten ausgeht. Das bedeutet, dass Betroffene nach einer ersten Anleitung beispielsweise mit einem angemessenen Maß an kontinuierlichem Ausdauersport (wie Radfahren, Walking oder Aquajogging) eine deutliche Symptombesserung erreichen können. Außerdem sollten sich Betroffene um ihr individuelles seelisches Gleichgewicht kümmern und sich selbst Gutes tun.

Manuelle Körpertherapie
Eine Form der manuellen Körpertherapie, die Fibromyalgie-Betroffenen helfen kann, ist das Fasziendistorsionsmodell (FDM). Hier behandelt man die Schmerzen und die Kraftlosigkeit der Patienten als chronische Verdrehungen des Bindegewebes (Triggerbänder) mit Verklebungen (Adhäsionen) der Faszien. Krämpfe und Missempfindungen werden mit Verdrehungen der oberflächlichen Spiralwindungen der Faszien, den sogenannten Zylinderdistorsionen, erklärt. Diese werden großflächig behandelt, um wieder in ihre eigentliche physiologische Form gebracht zu werden.
Bei den Triggerbändern hingegen müssen nach Ansicht des FDM zuerst die Verklebungen gelöst werden, damit sie anschließend durch eine Daumentechnik wieder korrigiert werden können. Eine vorliegende Steifheit wird als sogenannte Tektonische Fixation bezeichnet, wobei ein Mangel an Flüssigkeit und damit Gleitfähigkeit zu Bewegungseinschränkungen und dem Gefühl der Steifheit (Steifer Nacken, Steifer Hals) führt. Diese Symptomatik wird zuletzt behandelt, da sie meist als Folge der anderen Fasziendistorsionen gesehen wird.
Eine andere manuelle Körpertherapie ist das Rolfing (Strukturelle Integration). Dabei werden die allgemeine Statik und die Spannungsverhältnisse des Körpers in die Behandlung (und vorherige Diagnose) einbezogen. Das Bindegewebsnetz des Körpers soll wieder gleit- und anpassungsfähig gemacht werden und wird zusammen mit den Faszien manuell bearbeitet.
Ähnlich geht die Osteopathie mit einer großen Spannbreite von Ansätzen und Methoden vor. Auch hier sehen einige Fachleute in dem Fibromyalgiesyndrom eine Reaktion des Organismus auf erlebte Traumata oder Stresszustände. Um das Nervensystem wieder ins Gleichgewicht zu bringen oder die Traumata zu verarbeiten, wird mit sanften Techniken am ganzen Körper und vermehrt am Kopf gearbeitet. Zudem gibt es andere osteopathische Ansätze, die mit druckschmerzhaften Punkten (sogenannte Triggerpunkte), arbeiten und Methoden, die an einer freien Beweglichkeit des betroffenen Organismus arbeiten, wenn hier Einschränkungen vorliegen. (tf, cs)
Autoren- und Quelleninformationen
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Medizinern und Medizinerinnen geprüft.
- Pschyrembel: Klinisches Wörterbuch. 267., neu bearbeitete Auflage, De Gruyter, 2017
- Herold, Gerd und Mitarbeiter: Innere Medizin. Selbstverlag Gerd Herold, 2019
- Berufsverband Deutscher Internisten (Hrsg.): Internisten Im Netz - Fibromyalgiesyndrom (Abruf 06.08.2019), internisten-im-netz.de
- Deutsche Schmerzgesellschaft e.V. (Hrsg.): S3-Leitlinie: Definition, Pathophysiologie, Diagnostik und Therapie des Fibromyalgiesyndroms. 2. Aktualisierung, Stand März 2017, AWMF-Registernr. 145/004, awmf.org
- Deutsche Schmerzgesellschaft e.V. (Hrsg.): Patienteninformationen - Schmerzerkrankungen-Fibromyalgie-Syndrom (Abruf 06.08.2019), dgss.org
- Deutsche Schmerzgesellschaft e.V. (Hrsg.): Patientenleitlinie: Definition, Pathophysiologie, Diagnostik und Therapie des Fibromyalgiesyndroms. Stand März 2017. AWMF-Registernr. 145/004, awmf.org
- Deutsche Fibromyalgie-Vereinigung (DFV) e.V. (Hrsg.): https://www.fibromyalgie-fms.de (Abruf: 06.08.2019 )
- Fibromyalgie-Liga Deutschland (FLD) e.V. (Hrsg.): Krankheitsbild - Das Fibromyalgie-Syndrom (Abruf: 06.08.2019), fibromyalgie-liga.de
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.








