Herzinfarkt – Ein schneller Überblick
Der Herzinfarkt, auch Myokardinfarkt genannt, ist lebensgefährlich und zählt zu den häufigsten Todesursachen weltweit. Da diese Krankheit jede/n treffen kann, ist es wichtig, die Frühwarnzeichen, Symptome, Ursachen, Therapien und vorbeugende Maßnahmen zu kennen. Hier eine kurze Übersicht:
- Frühwarnzeichen: Wiederkehrende Schmerzen im Brustbereich oder in den Beinen, die sich bei körperlicher Belastung oder Stress einstellen, und dann wieder abklingen, können ein Vorbote sein und sollten dringend von einem Arzt untersucht werden.
- Symptome: Ein plötzlicher und lang anhaltender Schmerz im linken Brustbereich, der häufig in Richtung Hals, Rücken, Oberbauch und in die Arme ausstrahlt, ist charakteristisch. Dazu können typische Begleiterscheinungen wie Blässe, Atemnot, kalter Schweiß, Beklemmungsgefühle in der Brust, Übelkeit, Unruhe und Angstzustände auftreten. Bei diesen Anzeichen muss sofort ein Notarzt angerufen werden!
- Ursachen: Typischerweise wird ein Herzinfarkt durch ein Verschluss der Herzkranzgefäße ausgelöst, die den Herzmuskel mit Blut versorgen. Der Blutmangel führt zum kontinuierlichen Absterben der Herzmuskelzellen und kann unbehandelt zum völligem Versagen des Organs führen.
- Therapie: Grundvoraussetzung der Therapie ist die schnellstmögliche professionelle Versorgung der Patienten. Bei einem Verdacht sollte daher sofort die Notrufnummer 112 angerufen werden.
- Prävention: Ein gesunder Lebensstil mit regelmäßiger Bewegung kann das Risiko entscheidend senken. Dazu gehört eine gesunde Ernährung, die durch wenig Fleisch, stattdessen mehr Fisch, pflanzliche Öle und viel Obst und Gemüse geprägt ist.
- Risikogruppen: Raucher haben ein rund dreimal so hohes Risiko gegenüber Nichtrauchern. Ebenso gehören Menschen mit Bluthochdruck sowie Diabetiker zur Risikogruppe.
Inhaltsverzeichnis
Jede Minute zählt
Es handelt sich bei einem Herzinfarkt um eine akute Notfallsituation, in der die ersten Minuten von entscheidender Bedeutung sind. Untersuchungen belegen, dass der Tod bei etwa der Hälfte der an einem Infarkt verstorbenen Patienten innerhalb der ersten 15 Minuten eintrat. Aus diesem Grunde sollte bei begründetem Verdacht sofort der Notarzt unter der Notrufnummer 112 verständigt werden.
Ein Infarkt ist ein einschneidendes Erlebnis im Leben der Betroffenen. Er führt fast immer zum Überdenken von Lebensgewohnheiten. Die Prognose nach einem Infarkt ist entscheidend davon abhängig, inwieweit begünstigende Risikofaktoren weiter bestehen und wie viel Herzmuskelgewebe betroffen ist.

Definition
Der Begriff Herzinfarkt beschreibt eine akute Durchblutungsstörung des Herzens, die über einen längeren Zeitraum (in der Regel mindestens 20 Minuten) anhält und ein Absterben des Herzmuskelgewebes zur Folge hat. Des Weiteren bestehen unterschiedliche Definitionen, die sich zum Beispiel an dem Ausmaß der feststellbaren Schädigung orientieren. Zahlreiche Synonyme werden für den Begriff verwendet wie zum Beispiel Myokardinfarkt, Herzmuskelinfarkt, Infarkt, Herzanfall, Herzschlag, Vorderwandinfarkt, Hinterwandinfarkt oder akutes Koronarsyndrom. Am Ende steht hinter all diesen Bezeichnungen eine potenziell lebensbedrohliche akute Beeinträchtigung der Herzfunktion aufgrund mangelnder Durchblutung.
Häufigkeit
Der Herzinfarkt zählt den Angaben des Statistischen Bundesamtes zufolge immer noch zu den häufigsten Todesursachen deutschlandweit, obwohl die Anzahl der Todesfälle über Jahrzehnte rückläufig war. Rund 50.000 Menschen starben den offiziellen Zahlen zufolge im Jahr 2015 hierzulande an einem solchen Anfall, womit der akute Myokardinfarkt hinter der chronisch ischämischen Herzkrankheit (auch koronare Herzkrankheit) die zweithäufigste Todesursachen in Deutschland bildet. Insgesamt erleiden deutlich mehr als 250.000 Deutsche pro Jahr einen Infarkt (die Deutsche Herzstiftung geht sogar von mehr als 300.000 Fällen jährlich aus). Zwar war diese Zahl in den vergangen Jahren relativ gleichbleibend, doch dank der verbesserten medizinischen Versorgung ging die Anzahl der hiermit verbundenen Todesfälle kontinuierlich zurück.
Ursachen
In der Regel bildet eine Beeinträchtigung der Herzkranzgefäße in Form der koronaren Herzkrankheit die Basis für das Auftreten eines Myokardinfarkts. Beispielsweise werden die Koronararterien im Zuge einer fortschreitenden Arterienverkalkung (Arteriosklerose) zunehmend verengt, was zur koronaren Herzkrankheit (KHK) und einer entsprechenden Minderdurchblutung des Herzmuskels führt. Je stärker die Durchblutung des Herzmuskelgewebes hierdurch beeinträchtigt wird, desto höher die Wahrscheinlichkeit eines Myokardinfarktes.
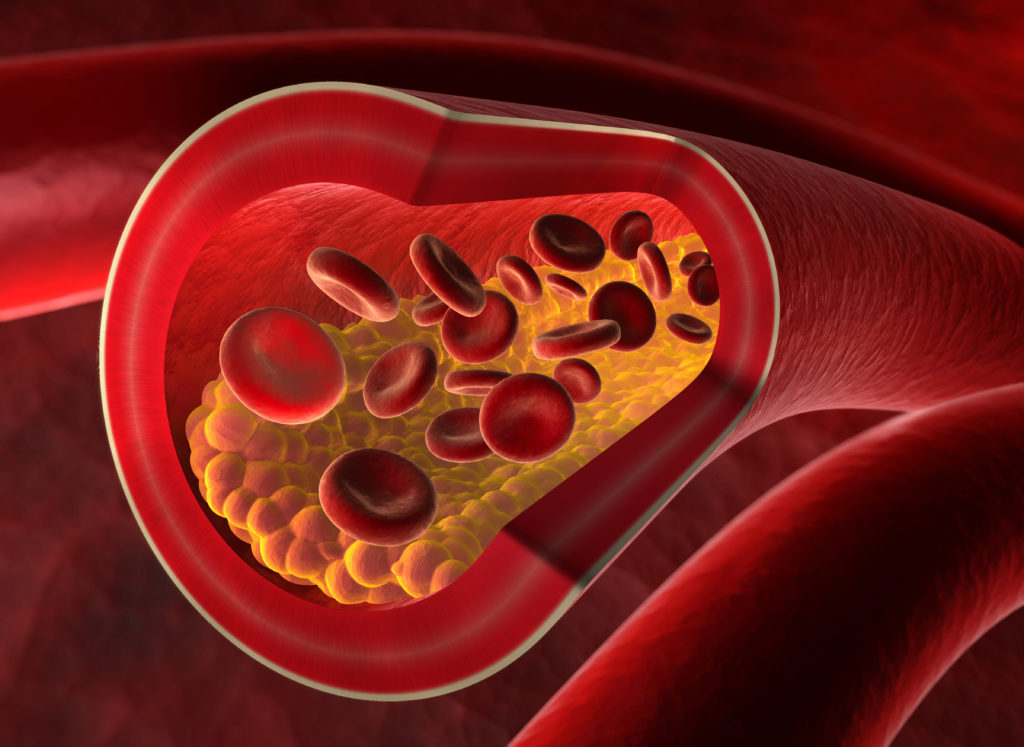
Blutgerinnsel als Auslöser
Bildet sich ein Verschluss der Herzkranzgefäße durch Blutgerinnsel (Thromben), ist eine unzureichende Durchblutung und hiermit verbunden eine unzureichende Sauerstoffversorgung (Ischämie) des Herzmuskels unausweichlich. Bereits 20 bis 30 Minuten nach Unterbrechung des Blutflusses beginnen die Herzmuskelzellen abzusterben.
Nach drei bis sechs Stunden sind die Schäden irreversible
Nach drei bis sechs Stunden hat sich eine irreversible Nekrose des betroffenen Muskelgewebes ausgebildet. Auslösende Faktoren für den Infarkt können letztlich auch körperliche Anstrengung und Stresssituationen sein. Statistisch gesehen ereignen sich die meisten Infarkte in den frühen Morgenstunden – aufgrund des morgendlichen Blutdruckanstiegs.
Weitere Auslöser
Neben den arteriosklerotischen Veränderungen der Herzkranzgefäße sind verschiedene weitere, seltenere Krankheiten als mögliche Ursache für Verengungen der Herzkranzgefäße und einen anschließenden Herzinfarkt zu nennen. Beispielsweise kann ein Verschluss der Herzkranzgefäße auch infolge einer Entzündung der Herzinnenhaut (Endokarditis) oder eines Tumors am Herzen auftreten.
Herzinfarkt Symptome
Die Beschwerden der Patienten können sich abhängig von der Lokalisation und dem Ausmaß der Durchblutungsstörung des Herzmuskelgewebes in äußerst unterschiedlicher Form manifestieren. Auch werden geschlechtsspezifische Unterschiede in der Symptomatik beobachtet. Bei etwa 20 Prozent aller Myokardinfarkte treten keine Schmerzen auf, was die Diagnosestellung mitunter deutlich verzögert. Als allgemeine Leitsymptom gelten:
- Heftige Herzschmerzen,
- Brustschmerzen,
- Druck auf der Brust und Stechen in der Brust,
- Ausstrahlende Schmerzen insbesondere im linken Arm, aber auch in anderen Körperregionen,
- heftige Atemnot,
- kalte Schweißschübe,
- Blässe,
- Übelkeit und Erbrechen,
- weitere Begleiterscheinungen wie Bauchschmerzen, Magendruck, Rückenschmerzen, Schulterblattschmerzen, Schwindel und Kieferschmerzen.
Angesichts des dramatischen Beschwerdebildes entwickeln die Patienten meist massive (Todes-)Angst. Jedoch geht längst nicht jeder Infarkt mit entsprechend gravierenden Symptomen einher. Nicht selten wird ein überstandener Herzanfall erst bei einer späteren EKG-Untersuchung im Nachhinein festgestellt. Dies ist bei Frauen häufiger der Fall als bei Männern, nicht zuletzt, da das Beschwerdebild bei Frauen oftmals deutlich unspezifischer ausfällt. Darüber hinaus sind mehr oder weniger symptomfreie Infarkte häufiger bei Diabetes-Patienten zu beobachten.
Symptome nach Lokalisation des Verschlusses
Das Beschwerdebild kann auch abhängig von der Lokalisation des Verschlusses der Herzkranzgefäße deutlich variieren. So sind beispielsweise bei einem sogenannten Hinterwandinfarkt, der auf eine Durchblutungsstörung der rechten Herzkranzarterie zurückgeht, tendenziell eher Schmerzen im Oberbauch zu verzeichnen, während bei einem sogenannten Vorderwandinfarkt (ausgelöst durch eine Durchblutungsstörung der linken Koronararterie) die Symptome im Brustbereich deutlicher ausfallen.
Herzinfarkt Anzeichen bei Frauen
Allgemein zeigen Frauen im Zuge des Infarkts häufiger unauffällige Beschwerden wie Kurzatmigkeit, Erschöpfung, Beklemmungen, Magenprobleme oder Übelkeit und Erbrechen. Auch sind im Vorfeld bei vielen Patientinnen Symptome wie Schlafstörungen und chronische Müdigkeit zu beobachten, so das Ergebnis einer bereits 2003 im Fachmagazin „Circulation“ veröffentlichten Studie von US-Wissenschaftlern der University of Arkansas for Medical Sciences. Zu den Symptomen bei Frauen veröffentlichte ein anderes US-Forscherteam 2007 im Fachjournal „JAMA Internal Medicine“ eine Metastudie, derzufolge rund ein Drittel der Patientinnen in den ausgewerteten großen Kohortenstudien und ein Viertel der Patientinnen in den berücksichtigten kleineren Untersuchungen keine Brustschmerzen als Leitsymptom zeigte.
Risikofaktoren
Rauchen, Übergeicht, zu wenig Sport – viele (aber nicht alle) Herzinfarkte sind vermeidbar. Verschiedene Aspekte begünstigen eine Erkrankung der Herzkranzgefäße. Als bekannte körperliche Risikofaktoren gelten:
- Diabetes mellitus,
- Bluthochdruck und Störungen des Fettstoffwechsels,
- Häufung von Herzinfarkt-Fällen innerhalb der Familie,
- Rauchen,
- übermäßiger Alkoholkonsum (Alkoholismus),
- Bewegungsmangel,
- Schlafstörungen,
- Übergewicht (Adipositas).
Auch unterliegen Migräne-Patienten mit Aura Symptomen laut einer Anfang des Jahres 2013 auf der Jahrestagung der American Academy of Neurology vorgestellten Studie einem deutlich erhöhten Risiko, weshalb die Migräne ebenfalls zu den Risikofaktoren gezählt wird, auch wenn die Beschwerden möglicherweise nur der gleichen Ursachen entspringen und Migräne demnach lediglich indirekt im Zusammenhang mit dem erhöhten Risiko steht.

Psychische Risikofaktoren
Psychische Ursachen, wie massiver Stress, Depressionen, regelmäßige Wutanfälle und Angststörungen beziehungsweise Panikattacken, werden ebenfalls in Zusammenhang mit dem Beschwerdebild gebracht. Zudem hat eine im Fachmagazin „Circulation: Journal of the American Heart Association“ Anfang des Jahres 2012 von Forschern der Harvard School of Public Health und der Harvard Medical School in Boston veröffentlichte Studie nachgewiesen, dass der Verlust eines geliebten Menschen und die anschließende Trauer eine signifikante Erhöhung des Risikos bedingen (siehe Trauer erhöht Herzinfarkt-Risiko).
Vitaminmangel
Beeinträchtigungen des Vitaminhaushalts beziehungsweise ein Mangel an Vitamin D3 im Blutserum wird ebenfalls in Zusammenhang mit einem erhöhten Risiko gebracht. Auch gilt ein erhöhter Blutspiegel der Aminosäure Homocystein insbesondere bei Patienten, die ohnehin an einer koronaren Herzkrankheit leiden, als Infarkt-Risikofaktor.
Selbsteinschätzung des Risikos
Zur Einschätzung des individuellen Risikos bietet die Deutsche Herzstiftung auf ihrer Internetseite einen Onlinetest an, mit dem Interessierte, bei denen bisher keine Gefäßerkrankung diagnostiziert wurde, eine einfache Bewertung des eigenen Erkrankungsrisikos ermöglicht werden soll. In den Test fließen unter anderem bekannte Risikofaktoren wie der Nikotinkonsum, die Ernährung, möglicherweise vorliegendes Übergewicht, der Blutdruck und der persönliche Stress ein. Zwar ermöglicht das Testergebnis nur eine erste Einschätzung des Risikos, die nicht zwangsweise zutreffen muss, doch kann ein schlechtes Abschneiden den Betroffenen durchaus bewusst machen, dass sie zur Risikogruppe zählen und sie so zu entsprechenden Vorbeugemaßnahmen motivieren.
Herzinfarkt Frühwarnzeichen
Verschiedene Warnsignale können bereits lange im Vorfeld auftreten, wobei die Deutsche Herzstiftung insbesondere Schmerzen in den Beinen als Hinweis für ein erhöhtes Anfall-Risiko nennt. Wer beim Gehen Schmerzen in den Waden hat, die beim Stehenbleiben schnell wieder nachlassen oder wer im Liegen unter Schmerzen in der Zehengegend leidet, die beim Aufstehen zurückgehen, sollte dies als mögliche Anzeichen einer Arteriosklerose bewerten und eine ärztliche Diagnose einholen, so die Empfehlung der Herzstiftung.

Die beiden genannten Schmerz-Formen seien „oft ein Zeichen dafür, dass in den zuführenden Blutgefäßen der Beine eine Arteriosklerose vorhanden ist, was nicht nur das betroffene Bein gefährden kann, sondern auch die Erklärung für das erhöhte Herzinfarkt-Risiko darstellt“, so die Deutsche Herzstiftung. Der Vorteil einer entsprechend frühzeitigen Feststellung der Arterienverkalkung ist laut Angaben der Experten, „dass sich die erhöhte Herzinfarkt-Gefahr fast immer mit ein paar durchdachten Maßnahmen deutlich senken lässt.“
Erstmaßnahmen bei einem Herzinfarkt
Besteht angesichts der vorliegenden Symptome ein Infarkt-Verdacht, ist schnelles Handeln gefragt, da wenige Minuten über Leben und Tod der Patienten entscheiden können. Unbedingt sollte sofort ein Notarzt alarmiert werden (Rufnummer 112), um eine schnellstmögliche Überführung der Patienten in ärztliche Hände zu gewährleisten. Zögern ist hier unangebracht, denn laut Angaben der Deutschen Herzstiftung stirbt rund „jeder dritte Herzinfarktpatient in Deutschland, bevor er die Klinik erreicht, weil vor dem Notruf 112 zu lange gewartet und so eine rechtzeitige Behandlung verhindert wurde.“
Im Notfall sofort zum Telefon greifen
Viele Menschen warten trotz deutlich feststellbarer Symptome zu lange ab, was lebensrettende Zeit kosten kann. Der Deutschen Herzstiftung zufolge gilt hier der Grundsatz: Je eher Infarktpatienten in der Klinik behandelt werden, desto mehr Herzmuskel und damit auch Pumpkraft des Herzens kann erhalten werden, was wiederum nicht nur mit erhöhten Überlebenschancen, sondern auch mit einem besseren Erhalt an Lebensqualität für die Patienten einhergeht.
Maßnahmen bis der Notarzt eintrifft
Nachdem der Rettungsdienst alarmiert wurde, sind entsprechend dem Zustand der Betroffenen unterschiedliche Maßnahmen erforderlich beziehungsweise können kurzfristige Linderung verschaffen. Zum Beispiel wird das Entfernen beengender Kleidung und Frischluft von vielen Patienten als erleichternd empfunden.
Wiederbelebungsmaßnahmen
Hat bereits ein Herzstillstand eingesetzt, kann eine Herz-Lungen-Wiederbelebung Leben retten. Auch die Herzdruckmassage alleine (ohne Mund-zu-Mund-Beatmung) ist laut Angaben der Herzstiftung als Sofortmaßnahme bei einem Herzstillstand geeignet. Denn bei einem plötzlichen Aussetzen des Herzens eines Erwachsenen sei für etwa acht Minuten ausreichend Sauerstoff im Blut, der lediglich aufgrund der fehlenden Pumpleistung nicht ausreichend im Gehirn ankomme. Durch die Herzdruckmassage werde hier die Sauerstoffversorgung sichergestellt.
Laut Angaben der Deutschen Herzstiftung machen „Laienhelfer, die die Mund-zu-Mund-Beatmung nicht beherrschen, oft Fehler“ und „Ungeübte sollten sich daher auf die Herzdruckmassage beschränken.“ Von einem Herzstillstand ist auszugehen, wenn die Betroffenen nicht mehr auf Ansprache oder körperliche Reize reagieren und auffällige Veränderungen der Atmung (Röcheln, nach Luft schnappen) aufweisen.

Plötzlicher Kontrollverlust
Generell gilt bei Verdacht, dass die Betroffenen auf keinen Fall selber per Auto in die Klinik fahren sollten, da das Risiko eines plötzlichen Kontrollverlustes besteht.
Diagnose
Die Rettungskräfte stellen anhand der zu beobachtenden Symptome, Pulsmessungen, Blutdruckmessungen und einem Abhören der Brust eine Erstdiagnose, die bei einem Herzanfall in der Regel akutes Koronarsyndrom lautet und im weiteren Verlauf eingegrenzt werden muss. Hier ist auch die schnellstmögliche Erstellung eines EKG geboten, um einen möglichen ST-Hebungsinfarkt festzustellen und anschließend umgehend die erforderlichen Behandlungsmaßnahmen einleiten zu können. Allgemein spielt die zeitnahe Diagnosestellung eine entscheidende Rolle bei der Versorgung potentieller Patienten. Eine sichere Diagnosestellung wird jedoch mitunter erst einige Stunden nach dem akuten Ereignis anhand einer Blutuntersuchung möglich.
Hinweis zur Begrifflichkeit
Zur Verwendung der Begrifflichkeiten ist zu erläutern, dass in der medizinischen Fachwelt bei Auftreten der typischen Symptome zunächst von einem akuten Koronarsyndrom (akute Beeinträchtigung der Herzkranzgefäße) die Rede ist, welches wiederum in den sogenannte ST-Hebungsinfarkt, den Nicht-ST-Hebungsinfarkt und die instabile Angina pectoris unterschieden wird. Die Definition über Veränderungen der ST-Strecke ist dabei auf die Diagnose mittels Elektrokardiogramm (EKG) zurückzuführen.
EKG
Im EKG zeigen sich infarkttypische Symptome anhand von Veränderungen der Herzströme, was Rückschlüsse auf die Größe, Lokalisation und das Alter des Infarkts ermöglicht. Wird eine sogenannte ST-Strecken-Hebungen festgestellt, so gilt dies als relativ zuverlässiger Hinweis auf einen Herzinfarkt. Weniger eindeutige Aussagen ermöglicht hingegen die Feststellung einer ST-Strecken-Senkungen im EKG. Hier kann erst eine anschließende Blutuntersuchung endgültigen Aufschluss bringen, was die Diagnosestellung um einige Stunden verzögert.
Zur Beurteilung der Herzfunktion und damit des Risikos weiterer Herzbeschwerden nach einem überstandenen Anfall werden das sogenannte Belastungselektrokardiogramm und das Langzeitelektrokardiogramm eingesetzt.
Blutuntersuchung
Bei der Blutuntersuchung wird nach speziellen Biomarkern wie beispielsweise dem herzmuskeltypischen Troponin, Glycogenphosphorylase BB oder spezieller Kreatin-Kinase (Kreatinphosphokinase; CK) gesucht, die als verlässlicher Hinweis auf einen zurückliegenden Herzinfarkt gelten. Entsprechende Nachweise der Biomarker im Blut sind in der Regel jedoch erst einige Stunden nach dem Herzinfarkt möglich. Um den Zeitpunkt und das Ausmaß eingrenzen zu können, wird die Blutuntersuchung in regelmäßigen Abständen wiederholt.
Herzultraschall (Echokardiographie)
Zur Abschätzung des Risiko bis zum Zeitpunkt der endgültigen Diagnose wird meist auch eine sogenannte Echokardiographie (Ultraschalluntersuchung des Herzens) durchgeführt, bei der die Herzwände, Herzklappen, Herzhöhlen, sowie die Beweglichkeit des Herzens und somit die Pumpfunktion überprüft werden kann. Ist die Durchblutung durch einen Infarkt unterbrochen, wird dies im Herzultraschall sichtbar. Der betreffende Herzabschnitt bewegt sich nicht normal. Auch Flüssigkeitsansammlungen im Herzbeutel lassen sich mit einer Echokardiographie feststellen.

Koronarangiographie
Eine weitere Möglichkeit zur Diagnose bildet die sogenannte Koronarangiographie. Hierbei wird ein Kontrastmittel über einen sogenannten Herzkatheter direkt in die Herzkranzgefäße injiziert und anschließend mittels Röntgenaufnahme ein Abbild der Blutgefäße erstellt. Auf diesem lassen sich Gefäßverengungen und -verschlüsse relativ eindeutig erkennen. Zwar ist für die Koronarangiographie die Legung eines Herzkatheters, also ein invasiver Eingriff, erforderlich, doch bietet dies bei vorliegenden Gefäßverengungen der Herzkranzgefäße auch die Möglichkeit, Diagnosestellung und Behandlung in einer Sitzung zu kombinieren, da über den gleichen Zugang eine sogenannte Perkutane transluminale Koronarangioplastie (PTCA) erfolgen kann.
Differentialdiagnose
Das Beschwerdebild kann, insbesondere solange noch keine eingehendere Untersuchung erfolgt ist, leicht mit anderen Erkrankungen verwechselt werden, so dass hier eine Differentialdiagnose erforderlich ist. Erkrankungen mit ähnlicher Symptomatik, die differentialdiagnostisch überprüft werden sollten, sind zum Beispiel die Lungenembolie, ein Spontanpneumothorax, ein akutes Abdomen (Akute Bauchschmerzen), eine Aortendissektion oder auch eine Gallenkolik. Tatsächlich stellt sich im Zuge der Diagnose bei zahlreichen Patienten heraus, dass der vermeintliche Herzinfarkt eigentlich eine andere Erkrankung war.
Therapie
Nach den wichtigen Erstmaßnahmen werden die Patienten auf eine Intensivstation gebracht, wo weitere therapeutische Maßnahmen eingeleitet werden. Zu diesen zählen:
- Akutbehandlung,
- Lysetherapie,
- PTCA/Ballonaufdehnung,
- Bypass-Operation,
- Langzeitbehandlung mit Medikamenten,
- idealerweise eine Umstellung der Lebensgewohnheiten.
Akutbehandlung beim Myokardinfarkt
Betroffene müssen auf der Intensivstation überwacht und behandelt werden, da es besonders in der Akutphase zu Komplikationen kommen kann, die sofort eine intensivmedizinische Reaktion erfordern. Zunächst wird mittels verschiedener Arzneien versucht, die Verengung der Herzkranzgefäße zu beheben und die Sauerstoffversorgung des Herzens wieder sicherzustellen. Dabei kommt meist Nitroglycerin-Spray zum Einsatz, dass aufgrund seiner gefäßerweiternden Wirkung bei vielen Betroffenen bereits für eine deutliche Linderung der Beschwerden sorgt. Weiterhin können Schmerzmittel, Beruhigungsmittel, Arzneien gegen den Brechreiz und zur Stabilisierung des Herzrhythmus Anwendung finden.
Lysetherapie
Wichtigstes Ziel der Versorgung ist es, die Blutversorgung des Herzmuskelgewebes wieder im erforderlichen Maße herzustellen. Hier wird zum Beispiel bei einem ST-Hebungsinfarkt meist auf eine sogenannte Lysetherapie zurückgegriffen, die einen möglicherweise bestehende Thrombus in den Herzkranzgefäßen medikamentös auflösen soll. Am erfolgversprechendsten ist diese Behandlung, wenn sie innerhalb der ersten Stunden nach dem Auftreten der Beschwerden erfolgt. Zumeist werden daher bereits vom Notarzt entsprechende Medikamente injiziert. Allerdings ist deren Verwendung bei einem Nicht-ST-Hebungsinfarkt kontraindiziert, weshalb im Vorfeld der Lysetherapie unbedingt eine Eingrenzung des Infarkttyps erfolgen sollte.
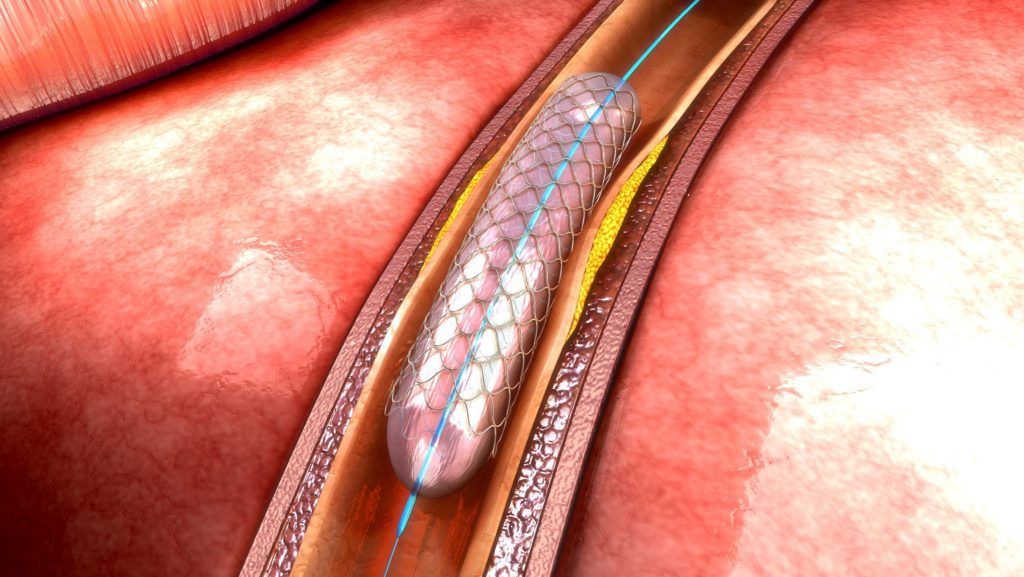
PTCA (Perkutane Transluminale Koronarangioplastie) / Ballonaufdehnung (Ballondilatation)
Geht der Infarkt auf verengte oder verschlossene Herzkranzgefäße zurück, besteht die Möglichkeit mittels eines meist an der Leiste eingeführten sogenannten Ballonkatheters bis in die betroffenen Blutgefäße vorzudringen und diese durch Aufblasen eines winzigen Ballons zu weiten (Ballondilatation). Im Zweifelsfall kann auch die Stabilisierung der Gefäßwand mittels eines sogenannten Stents (winziges röhrchenförmiges Implantat) im Zuge des Eingriffs durchgeführt werden, um eine erneute Verengung der Herzkranzgefäße an der selben Stelle zu verhindern. Die Überwachung des Eingriffs erfolgt per Koronarangiographie. Oftmals lassen sich mit Hilfe der PTCA und gegebenenfalls dem Einsetzen eines Stents aufwendige und riskante Herzoperation vermeiden.
Bypass-Operation
Zeigen die Versuche der Lysetherapie und PTCA keinen Erfolg, bleibt die Möglichkeit einer sogenannten Bypass-Operation. Hier wird im Zuge eines durchaus aufwendigen Eingriffs eine Umgehung (Bypass) der verengten Koronararterien geschaffen. Bis heute ist dabei meist eine Operation am offenen Herzen erforderlich, auch wenn moderne, minimal-invasive Verfahren existieren. Als Material für die neu geschaffenen Blutwege werden in der Regel Stücke der linken Brustwandarterie oder auch der Beinvenen verwendet.
Langzeitbehandlung
Ist das akute Ereignis überstanden, bedarf es einer weitergehenden Behandlung der Patienten, um ein erneutes Auftreten der Beschwerden zu vermeiden. Hier stehen für die Therapie verschiedene Medikamente zur Verfügung, die unterschiedlich wirken und sich abhängig von der Symptomatik und der Größe des Infarkts variabel kombinieren lassen. Als wichtigste Arzneien zur Nachbehandlung der Patienten sind folgende Mittel zu erwähnen:
- Acetylsalicylsäure hemmt das Verklumpen von Blutplättchen innerhalb des Gefäßsystems und verbessert somit die Fließeigenschaft des Blutes.
- Beta-Blocker senken die Herzfrequenz und den Blutdruck und somit den Sauerstoffbedarf des Herzens.
- ACE-Hemmererweitern die Blutgefäße, senken den Blutdruck und entlasten so das Herz.
Die medikamentöse Behandlung ist dann am erfolgversprechendsten, wenn Patienten gleichzeitig den eigenen Lebenswandel einer Prüfung unterziehen und im Zuge dessen Risikofaktoren ausschließen, auf die sie Einfluss nehmen können. So sollte das Rauchen aufgegeben, auf das Gewicht geachtet und auf cholesterinarme Kost zurückgegriffen werden. Auch eine regelmäßige Überprüfung des Blutdrucks kann hier angebracht sein. Darüber hinaus müssen sich die Betroffenen überlegen, wie sie Stresssituationen künftig besser bewältigen können.
Um eine möglichst erfolgreich Nachbehandlung zu erreichen, ist eine ambulante oder stationäre Anschlussheilbehandlung (AHB) förderlich, welche in der Regel nach dem Krankenhausaufenthalt empfohlen wird. Diese meist drei Wochen dauernde Maßnahme soll durch Physiotherapie, dosiertes körperliches Training, Schulungsmaßnahmen und psychosoziale Betreuung eine möglichst gute und vollständige Wiedereingliederung in den Alltag ermöglichen.
Ist die Pumpfunktion des Herzens nachhaltig beeinträchtigt, kann den Betroffenen auch ein sogenannter Defibrillator implantiert werden, der im Ernstfall durch gezielte Stromstöße schwerwiegenden Herzrhythmusstörungen und einem potenziell lebensbedrohlichen Kammerflimmern entgegenwirkt.
Komplikationen und Folgeschäden
Insbesondere in den ersten Stunden, aber auch während der ersten Tage, können Komplikationen auftreten. Typische Frühkomplikationen, die sich bei einem Großteil der betroffenen Patienten zeigen, sind Herzrhythmusstörungen wie Kammer- oder Vorhofflimmern. Dabei stellt das Kammerflimmern die häufigste Todesursache der Patienten dar. Aber auch ein extrem langsamer Puls durch einen AV-Block (eine Reizleitungsstörung) kommt vor und erfordert dann mitunter den Einsatz eines Herzschrittmachenrs. Um das Risiko zu minimieren, werden die Herzfunktionen der Betroffenen kontinuierlich per EKG überwacht und im Ernstfall erfolgt umgehend eine Defibrillation oder Schrittmacherimplantation. Ist im Zuge des Infarkts eine umfassende Nekrotisierung des Herzmuskelgewebes eingetreten, besteht die Gefahr einer Linksherzinsuffizienz gefolgt von einem Lungenstau bis hin zu einem Lungenödem.
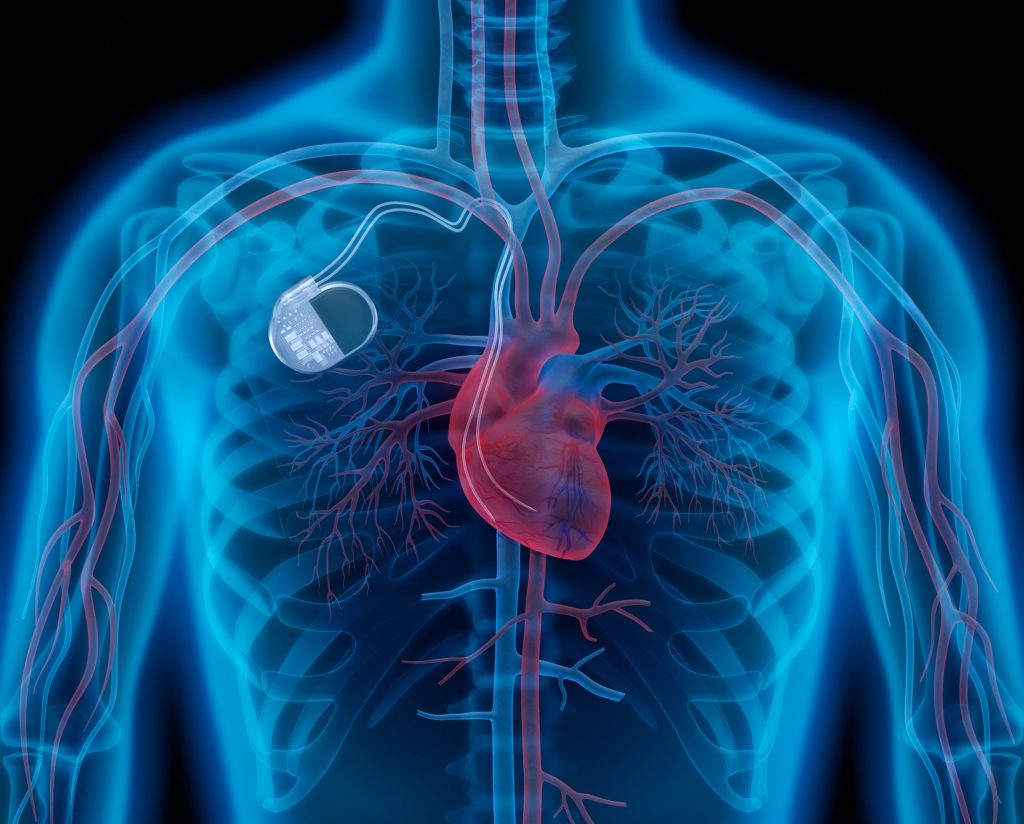
Darüber hinaus sind rund 15 Prozent der Patienten von einem sogenannten kardiogenen Schock betroffen. Dieses lebensbedrohliche Kreislaufversagen mit schwerem Sauerstoffmangel des Organismus entsteht, wenn das Herz nicht mehr in der Lage ist, ausreichend Blut zu pumpen und den Körper zu versorgen. Die Schädigungen des Herzens durch die Durchblutungsstörungen können derart umfassend sein, das eine ausreichende Herzfunktion nicht wieder herstellbar ist und der Einsatz eines Herzschrittmachers erforderlich wird.
Spätkomplikationen
Neben den Komplikationen, die in den ersten Stunden und Tagen auftreten, können bis zu sechs Wochen nach dem Infarkt Spätkomplikationen hinzukommen. Hierzu zählen zum Beispiel ein Herzwandaneurysma (Aussackung der Herzwand), eine Lungenembolie und die Perikarditis (Herzbeutelentzündung). Auch eine weiterbestehende Angina Pectoris oder gar erneute Herzinfarkte sind keine Seltenheit. Insgesamt ist das Risiko der Komplikationen bei älteren Patienten durchschnittlich deutlich höher als bei jüngeren Betroffenen. Ab einem Alter von 75 Jahren steigt daher auch die Todesrate der im Krankenhaus versorgten Patienten deutlich an (von rund sieben Prozent auf knapp 24 Prozent), so das Ergebnis einer Untersuchung deutscher Forscher am „Landeskrankenhaus Salzburg – Universitätsklinikum der Paracelsus Medizinischen Privatuniversität“ aus dem Jahr 2006.
Naturheilkunde bei Herzerkrankungen
Zwar führt bei einem Herzinfarkt an der intensivmedizinischen Versorgung der Betroffenen in der Regel kein Weg vorbei, doch können naturheilkundliche Verfahren durchaus unterstützend zur schulmedizinischen Therapie von Herzerkrankungen angewandt werden. Zu diesen Verfahren zählen beispielsweise:
- Ernährungstherapie
- Manuelle Therapie
- Phytotherapie
- Ordnungstherapie
Ernährungstherapie und orthomolekulare Therapie
Zur Minimierung der Risikofaktoren ist für Patienten mit koronarer Herzkrankheit grundsätzlich eine basenüberschüssige, überwiegend laktovegetabile und cholesterinarme Vollwerternährung zu erwägen. Leiden die Patienten an Übergewicht, so sollte das Gewicht schonend reduziert werden. Bei Hinweisen auf eine Übersäuerung des Organismus empfiehlt sich eine Entsäuerung durch Basensalze. Des Weiteren belegen Studien die positive Wirkung, welche die Gabe von Magnesium bei der Prävention und Therapie von Angina pectoris und Herzinfarkten haben kann.
Manuelle Therapie
Auch sanfte manualtherapeutische beziehungsweise manuelle Verfahren wie beispielsweise die Osteopathie können für herzkranke Patienten von Nutzen sein. Zur Verbesserung der peripheren Durchblutung eignen sich entsprechende Massagen, deren entspannender Effekt sich zusätzlich positiv auf das Befinden der Patienten auswirkt. Die österreichische Osteopathin Gudrun Wagner, D.O. aus Wien hat Behandlungstechniken entwickelt, die nach Aussagen des „Leitfaden Viszerale Osteopathie“ das „anatomisch-physiologische Zentrum der Herzentwicklung und -funktion in den Mittelpunkt“ des Behandlungsansatzes stellen. Sonstige Ansätze in der Osteopathie wie zum Beispiel von den französischen Osteopathen Jean Pierre Barral und Pierre Mercier richten sich nach der Atembewegung und anatomischen Verbindungen.
Fasziendistorsionsmodell
Der Begründer der manuellen Methode des Fasziendistorsionsmodell (FDM), Dr. Stephen Typaldos, sah den Infarkt eher als eine Problematik der Faszien der Koronararterien und Bänder des Herzens an. Die Koronararterien konnten nach seinen Beobachtungen Zylinderdistorsionen oder Triggerbänder oder Kombinationen aus beiden Fasziendistorsionen aufweisen.
Phytotherapie
Verschiedene standardisierte Pflanzenextrakte können die Entstehungsursachen einer Herzerkrankung beeinflussen. So sind etwa durchblutungsfördernde (zum Beispiel Ginkgo) oder gefäßschützende Phytopharmaka (zum Beispiel Knoblauch) für viele Patienten von Nutzen. Als besonders hilfreich gelten zudem Präparate aus Weißdorn. Diese Heilpflanze verbessert sowohl die Koronardurchblutung als auch die Kontraktilität des Herzmuskels.
Ordnungstherapie
Eine wichtige Rolle für die Genesung von Herzpatienten spielt die Ausschaltung bestehender Risikofaktoren. Eine Lebensart, die ein gesundes Maß an Bewegung, aber auch die nötigen Ruhephasen zulässt und so den Abbau von Stress ermöglicht, ist unerlässlich, um das Risiko von (weiteren) Infarkten zu senken. Abhängig vom Befund des Belastungs-EKG ist leichter Sport ohne Überlastung sowie Ausdauertraining wie Spazierengehen oder Radfahren zu empfehlen. Auf Stressvermeidung zielen Entspannungsverfahren wie Autogenes Training, Selbsthypnose oder die sogenannte Progressive Muskelrelaxation nach Jacobson.
Homöopathie
Einer ausführlichen Anamnese folgt eine entsprechende Repertorisation, die zum Mittel der Wahl führt. Konstitutionelle Mittel, die bei Herzerkrankungen in Frage kommen, sind Aurum metallicum, Aconitum, Apis mellifica, Arnica, Asenicum album, Kalium carbonicum, Phosphor und Veratum album. Den charakteristischen Allgemein- und Gemütssymptomen entsprechend können auch andere Konstitutionsmittel angewandt werden, wobei die Auswahl erfahrenen Therapeuten vorbehalten bleiben sollte.
Komplexmittel
Werden Komplexmittel eingesetzt, so enthalten diese oft Aconitum (Anwendung bei plötzlichen stechenden Schmerzen in die linke Schulter ausstrahlend, Angst, Tachykardie), Aurum (bei Herzbeklemmung, Hypertonie), Cactus (bei krampfartigen Herzschmerzen, niedrigem Blutdruck) oder Amni visnaga (bei Angina pectoris, Koronarspasmen).
Wichtig: Naturheilkunde und Homöopathie sollten nur in der begleitenden Nachsorge und nicht im Akutfall angewendet werden. Der akute Infarkt gehört in die Hände von Notfallmedizinern.
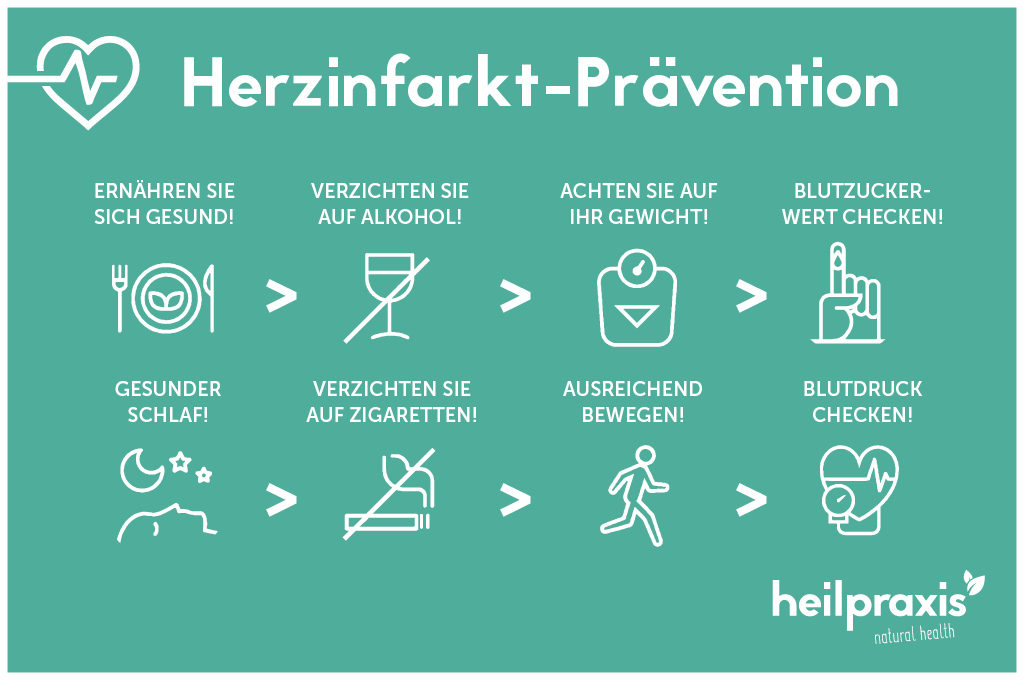
Prävention
Wie auch bei der Nachbehandlung der Patienten, bildet Sport beziehungsweise Bewegung ein wesentliches Element der Infarktprävention. Gleiches gilt für den Verzicht auf das Rauchen und die Eliminierung anderer Risikofaktoren. Ebenso kommt der Ernährung bei der Vorbeugung von Herzkrankheiten eine besondere Bedeutung zu. Die Deutsche Herzstiftung empfiehlt hier die mediterrane Küche, aufgrund ihrer vorteilhaften Wirkung auf Herz und Gefäße. Ernährungsexperten halten auf Grundlage mehrerer Studien die Mittelmeer-Diäten für sehr empfehlenswert bei Diabetes und zur Prävention.

Kombination aus gesunder Ernährung und ausreichender Bewegung
Durch die Kombination aus gesunder Ernährung und ausreichend Bewegung lässt sich in der Regel auch bestehendes Übergewicht abbauen, dass seinerseits als Risikofaktor zu bewerten ist. Des Weiteren zeigen sich bei dieser Kombination positive Effekte auf den Blutdruck, was ebenfalls zur Senkung des Infarktrisikos beiträgt. Auch eine medikamentöse Behandlung vorliegenden Bluthochdrucks kann hier eine präventive Wirkung gegenüber Herzinfarkten entfalten. Lesen Sie dazu: Bluthochdruck durch Sport und gesunde Ernährung besiegen.
Schokolade als vorbeugende Maßnahme?
Einen regelrechten Leckerbissen der Prävention stellt der Konsum von Schokolade dar. In den letzten Jahren haben sich die Hinweise darauf verdichtet, dass der Verzehr von Schokolade mit hohem Kakao-Anteil eine Senkung des Risikos mit sich bringt. Im August 2011 veröffentlichte ein britisches Forscherteam um Oscar Franco von der University of Cambridge im „British Medical Journal“ eine Metastudie, die zu dem Ergebnis kam, dass ein sehr hoher Verzehr von Kakao-Produkten das Risiko von Herzinfarkten und Herz-Kreislauf-Erkrankungen um 37 Prozent senkt, gegenüber Probanden, die keine beziehungsweise wenig Kakao-Produkte essen.
Hieraus ist zwar keine allgemeine Empfehlung zum erhöhten Schokoladenkonsum abzuleiten, doch die positiven beziehungsweise protektiven Effekte des Kakaos werden in Fachkreisen intensiv diskutiert und es könnten sich möglicherweise neue Präventionsansätze ergeben. Bisher fehlen jedoch die eindeutigen wissenschaftlichen Belegen für den Wirkungszusammenhang zwischen dem Kakao- beziehungsweise Schokoladenkonsum und dem Risiko eines akuten Koronarsyndroms.
Körperliche Spitzenbelastungen in der Kälte vermeiden
Die Deutsche Herzstiftung stellt für Patienten mit einer bekannten Vorerkrankung des Herzens zahlreiche Informationen zur Verfügung, die zu einer Minimierung des Risikos beitragen können. Hier wird unter anderem auch darauf hingewiesen, dass Herzpatienten, die Verengungen an den Herzkranzgefäßen aufweisen, bei Kälte einem erhöhten Risiko unterliegen, denn Kälte belastet das Herz.
Niedrige Lufttemperaturen können zu einer starken Verengung zahlreicher Blutgefäße führen, woraufhin das Herz gegen einen erhöhten Widerstand anpumpen muss. Dies kann wiederum gefährliche Überlastungen des Herzmuskels und auch einen Herzinfarkt auslösen. Der Deutschen Herzstiftung zufolge, sollten Betroffene daher bei Kälte insbesondere auf solche körperlichen Anstrengungen verzichten, bei denen hohe Spitzenbelastungen auftreten. Ein gänzlicher Verzicht auf körperliche Aktivitäten sei jedoch kontraproduktiv, da auch im Winter regelmäßige Bewegung zu den wirkungsvollsten Möglichkeiten der Prävention zählt.
Weiterführende Informationen
- Auch das Gehirn nimmt Schaden bei einem überlebten Herzinfarkt. Laut einer relativ neuen Studie verursacht ein Herzinfarkt nicht nur eine Entzündung am Herzmuskel, sondern auch eine langfristige Veränderung im Gehirn.
- Körpereigene Heilungsprozesse nach Herzinfarkt: Der Körper selbst reagiert schnell nach einem Infarkt, um Heilungsprozesse anzuregen. Wissenschaftler fanden heraus, woher diese Immunantwort kommt.
- Herzdrücken richtig deuten: Fachärzte unterschreichen die Wichtigkeit, einen Herzinfarkt rechtzeitig zu erkennen und sofort zu handeln. Nur so kann das Herz vor dauerhaften Schäden bewahrt werden.
- Herzinfarktrisiko in den Haaren messbar: Wie hoch ist das Herzinfarktrisiko eines Menschen? Wissenschaftler haben festgestellt, dass das Herzinfarkt-Risiko mit einer Haaranalyse messbar ist.
- Frauen: Bei Herzinfarkt oft Bauchschmerzen: Frauen haben bei einem Herzinfarkt oft Bauchschmerzen. Ein Herzinfarkt wird bei ihnen häufig zu spät entdeckt, da die Symptome meist unspezifisch sind.
- Rheuma lässt Herzinfarkt Risiko ansteigen: Rheuma lässt das Herzinfarkt Risiko steigen. Wird Rheuma frühzeitig erkannt und behandelt, schützen Patienten auch ihr Herz.
- Stress am Arbeitsplatz erhöht Herzinfarkt-Risiko: Stress ist nicht gesund und erhöht am Arbeitsplatz das Herzinfarkt-Risiko. Mediziner warnen: Dauerhafter Stress im Job erhöht das Herzinfarkt-Risiko erheblich.
- Herzinfarktrisiko bei Avandia Diabetes Mittel: Herzinfarktrisiko bei Diabetes Mittel. Auch Arzneimittel können ein RIsiko darstellen. Die Europäische Arzneimittelagentur EMA hat daher die Zulassung des Diabetes Mittels Avandia ausgesetzt.
- Herzinfarktrisiko in Ostdeutschland höher: Männer erleiden häufiger einen Herzinfarkt als Frauen und in den neuen Bundesländern ist das Herzinfarkt-Risiko höher als im Westdeutschland.
- Herzinfarkt ist eine typische Männerkrankheit: Noch immer ist der Herzinfarkt eine typische Männerkrankheit. In Deutschland sterben wesentlich mehr Männer an den Folgen eines Infarktes als Frauen.
(fp, vb)
Autoren- und Quelleninformationen
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Medizinern und Medizinerinnen geprüft.
- Steffel, Jan / Luescher, Thomas: Herz-Kreislauf, Springer, 2. Auflage, 2014
- National Heart, Lung, and Blood Institute: Heart Attack (Abruf: 24.07.2019), nhlbi.nih.gov
- Noble, Alan / Johnson, Robert / Thomas, Alan / u.a.: Organsysteme verstehen - Herz-Kreislauf-System: Integrative Grundlagen und Fälle, Urban & Fischer Verlag / Elsevier GmbH, 2017
- Deutsche Herzstiftung e. V.: Herzinfarkt und Koronare Herzkrankheit: Das sollten Betroffene wissen (Abruf: 24.07.2019), herzstiftung.de
- Berufsverband Deutscher Internisten e.V.: Herzinfarkt (Abruf: 24.07.2019), internisten-im-netz.de
- Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG): Anzeichen eines Herzinfarkts (Abruf: 24.07.2019), gesundheitsinformation.de
- Merck and Co., Inc.: Akute Koronarsyndrome (Herzinfarkt, Myokardinfarkt, instabile Angina pectoris) (Abruf: 24.07.2019), msdmanuals.com
- Deutsches Zentrum für Herz-Kreislauf-Forschung e.V.: Herzinfarkt (Abruf: 24.07.2019), dzhk.de
- Deutsches Rotes Kreuz e.V.: Einen Herzinfarkt erkennen (Abruf: 24.07.2019), drk.de
- Deutsche Gesellschaft für Kardiologie – Herz-und Kreislaufforschung e.V.: ESC Pocket Guidelines: 4. Definition des Myokardinfarkt, Version 2018., leitlinien.dgk.org
- Herold, Gerd: Innere Medizin 2019, Selbstverlag, 2018
- Harvard Health Publishing: Heart Attack (Myocardial Infarction) (Abruf: 24.07.2019), health.harvard.edu
- Mayo Clinic: Heart attack (Abruf: 24.07.2019), mayoclinic.org
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.










