Hyperthyreose: Überaktivität der Schilddrüse
Von einer Schilddrüsenüberfunktion (Hyperthyreose) spricht man, wenn zu viele Schilddrüsenhormone produziert und ausgeschüttet werden. Häufig sind die Ursachen direkt in der Schilddrüse zu finden, wie bei der Basedow-Erkrankung oder der Schilddrüsenautonomie. Jedoch können auch anderweitige Grunderkrankungen und weitere hormonelle Störungen vorliegen. Die vielfältigen Symptome lassen den, durch die Überfunktion entstehenden, hoch aktiven Stoffwechsel des Körpers erkennen. Mögliche Behandlungsformen stellen Medikamente, eine Radiojodtherapie und ein operativer Eingriff. Daneben spielt in der ganzheitlichen Medizin die Sanierung möglicher Störfelder eine weitere Rolle bei der Behandlung.
Inhaltsverzeichnis
Definition
Der Fachbegriff der Hyperthyreose bezeichnet eine erhöhte Synthese und Sekretion von Schilddrüsenhormonen (T3 und T4) aufgrund unterschiedlicher Ursachen beziehungsweise Grunderkrankungen. Als Folge werden Stoffwechsel- und Kreislaufprozesse des Körpers übermäßig angekurbelt, was sich über vielfältige Symptome äußert.
Die Häufigkeit der Erkrankung in der deutschen Bevölkerung wird mit etwa ein bis zwei Prozent angegeben, wobei deutlich mehr Frauen als Männer betroffen sind (mit einem Geschlechterverhältnis von bis zu eins zu fünf).
Von einer Überfunktion abzugrenzen ist die Thyreotoxikose, auch Thyreotoxische Krise genannt. Hierbei kommt es, meist aufgrund einer vorab bestehenden (unerkannten) Hyperthyreose, zu einer extremen Ausprägung der Erkrankung, die den Schilddrüsenhormonspiegel auf lebensgefährliche Werte ansteigen lässt.
Schilddrüsenhormone und ihre Funktion
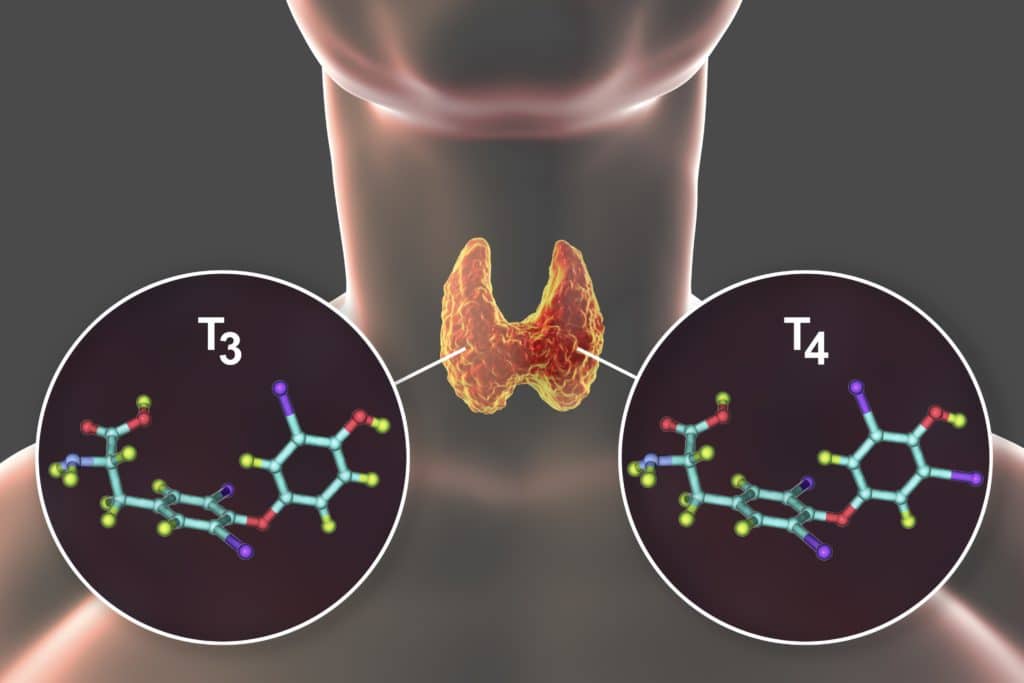
Die Schilddrüse (lateinisch: Glandula thyreoidea) ist eine schmetterlingsförmige Hormondrüse, die sich unterhalb des Kehlkopfs vor und seitlich der Luftröhre befindet und von dort ihre Hormone direkt in die Blutbahn abgibt. Die beiden bekanntesten Hormone, die von den Follikelepithelzellen (Thyreozyten) der Schilddrüse gebildet werden sind Tetrajodthyronin (Thyroxin, T4) und Trijodthyronin (T3). Beide Hormone besitzen entsprechend ihrer Bezeichnung vier beziehungsweise drei Jod-Atome. Wird dem T4 ein Jod-Atom abgespalten, entsteht daraus das T3-Hormon, welches kurzlebiger aber wirkungsvoller ist.
Die meisten dieser Hormone liegen für den Transport gebunden im Blut vor. In einem viel geringeren Anteil liegen freie Hormone vor (fT4 und fT3), die einen direkten Einfluss auf bestimmte Stoffwechselprozesse und damit auf den Gesamtorganismus haben. Sie regulieren den Eiweiß-, Fett-, und Kohlenhydratstoffwechsel und wirken dadurch auf den Energiestoffwechsel, die Muskulatur und das Wachstum spezieller Zellen (Knochen) ein.
Für die Produktion von T4 und T3 ist die Verfügbarkeit von Jod von großer Bedeutung. Für Erwachsene wird der tägliche Bedarf an Jod mit 150 bis 200 Mikrogramm angegeben. Bei Kindern ist die empfohlene Menge entsprechend geringer, Schwangere und Stillende haben einen erhöhten Bedarf. Jod kann in der Regel ausreichend über die Nahrung aufgenommen werden und nur bei einem vermehrten Bedarf an Jod oder einem Jodmangel werden auch ergänzende Jodtabletten ärztlich empfohlen.
Die beiden Schilddrüsenhormone werden synthetisiert und gespeichert, um dann nach Bedarf ausgeschüttet zu werden. Die Freigabe steuert ein weiteres Hormon aus der Hirnanhangdrüse (Hypophyse), das sogenannte Thyreoidea Stimulierendes Hormon (TSH).
Ein anderes Hormon, welches in den C-Zellen der Schilddrüse produziert wird, ist das Peptidhormon Kalzitonin. Es übernimmt Aufgaben in der Regulierung von Kalzium- und Phosphatkonzentrationen im Blut und beeinflusst damit den Knochenstoffwechsel beziehungsweise hemmt Knochenabbauprozesse.
Symptome
Ist der Hormonspiegel von T4 und T3 im Blut zu hoch, kann sich das durch eine Reihe von vielfältigen Symptomen bemerkbar machen, die auf den erhöhten Stoffwechsel und die hormonelle Interaktion mit dem vegetativen Nervensystem hinweisen. Zu den typischen Anzeichen zählen:
- erhöhter Puls und Bluthochdruck,
- Herzrhythmusstörungen (Gefühl von Herzrasen oder Herzklopfen),
- innere Unruhe und sichtbare Nervosität,
- Schlafstörungen,
- Konzentrationsschwäche,
- Stimmungsschwankungen (auch Aggressivität),
- rasche Erschöpfung und Muskelschwäche,
- Zittern (Händezittern),
- vermehrtes Schwitzen und erhöhte Körpertemperatur (Wärmeempfindlichkeit),
- Durchfall oder Verstopfung,
- unbeabsichtigte Gewichtsabnahme trotz Hunger und ausreichender Nahrungsaufnahme,
- Zyklusstörungen bei Frauen,
- Haarausfall,
- Brüchige Fingernägel,
- feuchtwarme, samtige Haut.
Bei älteren Menschen ist es nicht selten, dass die Symptome bei erhöhten Hormonspiegeln nur abgeschwächt oder sogar nur isoliert auftreten, was für das Krankheitsbild sonst eher untypisch ist.
Eine Schilddrüsenüberfunktion kann mit oder ohne Vergrößerung der Schilddrüse (Kropf oder Struma) auftreten, da Organgröße und Funktion nicht in direktem Zusammenhang stehen.
Bei der sogenannten Basedow-Krankheit (immunbedingte Hyperthyreose) hingegen gehört eine ausgeprägte Kropfbildung (auch mit Knoten) zu einem der drei typischen Leitsymptome. Des Weiteren zeigen sich erhöhte Herzfrequenzen (Tachykardie) und andere Herzrhythmusstörungen sowie charakteristische Augensymptome (unter anderem Hervortreten der Augäpfel (Exophthalmus), starrer Blick, Lidschwellungen).
Unbehandelt kann sich eine besonders schwere Form der Hyperthyreose bis hin zu einem lebensgefährlichen Zustand, der thyreotoxische Krise, entwickeln. Dies ist aber nur selten der Fall und tritt vor allem nach Operationen, schweren Erkrankungen und exzessiver Jodzufuhr auf. Dabei kommt es zu hohem Fieber, Unruhezuständen, Vorhofflimmern sowie Bewusstseinstrübungen. Dieser Zustand bedarf immer notärztlicher beziehungsweise intensivmedizinischer Behandlung, da schlimmstenfalls die betroffene Person auch ins Koma fallen kann.
Ursachen und Entstehung
Die beiden häufigsten Ursachen einer Schilddrüsenüberfunktion sind laut der Deutschen Gesellschaft für Endokrinologie in erster Linie eine Schilddrüsenautonomie mit ungehemmter Hormonausschüttung, gefolgt von einer Fehlfunktion des körpereigenen Immunsystems bekannt unter der Bezeichnung Basedowsche Erkrankung (Morbus Basedow). Seltener können aber auch andere Erkrankungen und Faktoren eine Hyperthyreose auslösen.
Schilddrüsenautonomie
Bei älteren Betroffenen, etwa ab dem fünfzigsten Lebensjahr, liegt vorwiegend eine sogenannte Autonomie vor, bei der die normale Regulierung der Hormonproduktion durch die Hirnanhangsdrüse gestört ist. Die Schilddrüse produziert dann ungehemmt Hormone, entweder im gesamten Gewebe oder aber nur in einem oder mehreren abgegrenzten Bereichen des Organs. Diese Bereiche nennt man auch „heiße Knoten“. In aller Regel handelt es sich hierbei um gutartige Knoten (autonome Adenome), die aber allmählich zu einer Überfunktion führen können. Nur sehr selten handelt es sich bei den Gewebeveränderungen um bösartige Schilddrüsentumore.
Immunogene Hyperthyreose
Eine immunbedingte Schilddrüsenüberfunktion entsteht oftmals aufgrund der Basedow-Krankheit (auch Graves-Krankheit genannt). Bei dieser Autoimmunerkrankung führen bestimmte Antikörper zu einer Bekämpfung körpereigener Strukturen. Diese sogenannten Autoantikörper bekämpfen also nicht wie normalerweise Krankheitserreger, sondern regen die Zellen der Schilddrüse an, vermehrt Hormone zu produzieren. Mit dieser Krankheit geht auch mit eine chronische Schilddrüsenentzündung einher und es kann zu einer Vergrößerung der Drüse (Struma) kommen.
Typischerweise treten auch weitere Veränderungen durch die Krankheit auf, wie beispielsweise an den Augen. Ein charakteristisches Bild sind hervorgetretene Augäpfel sowie gerötete und geschwollene Augenlider. Es kann zudem zu schmerzhaften Augenentzündungen kommen. Veränderungen und Schwellungen am unteren Schienbein oder Vorfuß (prätibiales Myxödem) beziehungsweise an Zehen und Fingern (Akropachie) treten eher selten auf.
Aber auch wenn diese Anzeichen fehlen, kann eine immuninduzierte Hyperthyreose vorliegen. Über ein Drittel aller Schilddrüsenüberfunktionen (vierzig Prozent) werden einer solchen Ursache zugeordnet. Meisten sind Frauen nach dem fünfunddreißigstem Lebensjahr betroffen.
Weitere Ursachen und Risikofaktoren
Eine Überfunktion kann medikamentös bedingt sein oder durch die exogene Zufuhr bestimmter Substanzen hervorgerufen werden. Dies kann beispielsweise bei einer Überdosierung mit Schilddrüsenhormonen aufgrund einer bestehenden Unterfunktion oder Kropfbildung (Hyperthyeosis factitia) sowie über jodhaltige Arzneien (Amiodaron bei Herzrhythmusstörungen) oder andere Mittel ausgelöst werden. Eine bereits bestehende Schilddrüsenüberfunktion kann durch die Einnahme bestimmter Medikamente, wie etwa Aspirin, verstärkt werden.
In der Anfangsphase einer entzündlichen Schilddrüsenerkrankung (Thyreoiditis, Hashimoto-Thyreoiditis), kann es zur einer vorübergehenden Hyperthyreose kommen, die später jedoch in eine Unterfunktion der Schilddrüse (Hypothyreose) übergeht. Auch Schwangerschaftshyperthyreosen durch veränderte Hormonspiegel sind in aller Regel nur von begrenzter Dauer.
Selten ist die Hyperthyreose auf eine Erkrankung (zum Beispiel Tumore) von Hypophyse und Hypothalamus zurückzuführen, die an der Regulation der Schilddrüsenhormonabgabe übergeordnet beteiligt sind. Ebenfalls sehr selten liegen angeborenen Hyperthyreosen vor, wenn von mütterlicher Seite eine immunogene Erkrankung (Morbus Basedow) oder bestimmte Genmutationen vorliegen.
Diagnose
Heutzutage helfen verschiedene Diagnoseverfahren eine Schilddrüsenüberfunktion und ihr Ursachen besser und schneller zu erkennen. Welche Abfolge an Untersuchungsmethoden stattfinden sollte, wird in aller Regel individuell von den behandelnden internistischen und endokrinologischen Fachleuten entschieden. Eine präzise Patientenbefragung, nicht nur zu den Symptomen, Ess- und Lebensgewohnheiten sondern auch zu Vorerkrankungen oder Schilddrüsenkrankheiten in der Familie, sowie eine allgemeine körperliche Untersuchung mit Abtasten der Halsregion geht der weiteren Diagnostik aber immer voraus.
In jedem Fall gehört zu jeder Diagnosestellung eine Blutabnahme bei der ein Blutbild erstellt wird und die für die Schilddrüse spezifischen Hormonspiegel untersucht werden. Eine Überfunktion zeigt sich typischerweise durch zu niedrige TSH-Werte bei gleichzeitig überhöhten Hormonwerten für T4 und T3 beziehungsweise für freies T4 (fT4) und T3(fT3). Ist nur der TSH-Wert erniedrigt kann es sich um ein Anfangsstadium handeln, die anderen Werte verändern sich dann erst nach erfolgter Manifestation. Um die Ursache zu finden, wird das Blut auch auf mögliche Schilddrüsenantikörper untersucht.
In Ergänzung zu den Blutwerten wird eine Diagnose vor allem auf eine Ultraschalluntersuchung gestützt. Mit Hilfe des Ultraschalls (Farbdopplersonografie) können Schilddrüsenbeschwerden besser erkannt werden und eine Diagnose lässt sich normalerweise sicher und schnell stellen. Bei einer Überfunktion zeigen die Bilder beispielsweise eine übermäßige Durchblutung des Organs. Auch besteht die Möglichkeit, während der Untersuchung unter Umständen eine Feinnadelpunktion durchzuführen, um entnommenes Schilddrüsengewebe weiter zu untersuchen.
Ist die Diagnose noch nicht eindeutig oder fehlen noch spezifische Informationen, beispielsweise zu entdeckten Knoten in der Schilddrüse, kommt es auch zum Einsatz einer Szintigrafie. Diese bildgebende Methode lässt Aussagen zur Funktionsfähigkeit zu, aber stellt durch die Anwendung radioaktiver Strahlung eine gewisse Belastung für den Körper dar.
Abhängig von der Ursache und den Auswirkungen können noch weitere Untersuchungen und Test ratsam sein.
Behandlung
Konventionell gibt es für die Hyperthyreose drei Behandlungsmöglichkeiten: die Therapie mit Medikamenten (Thyreostatika), die Radiojodtherapie oder letztendlich einen operativen Eingriff. Spezialisiertes medizinisches Fachpersonal aus dem Bereich der Inneren Medizin oder der Endokrinologie muss alle Betroffenen genauesten untersuchen, um die richtige Therapieform zu bestimmen. Dabei spielen auch das Lebensalter, der gesundheitliche Allgemeinzustand und die Schwere der Überfunktion eine Rolle.
Medikamentöse Therapie
Um die Symptome einer Überfunktion zu behandeln werden in vielen Fällen sogenannte Thyreostatika angewandt, die über unterschiedliche Wirkungsmechanismen die Hormonbildung beziehungsweise deren Ausschüttung in das Blut hemmen. Jedes Medikament birgt aber die Gefahr gewisser Nebenwirkungen und die Erkrankungsursache kann mit diesen Arzneimitteln nicht behoben werden.

Standardpräparate sind vor allem Thionamide (zum Beispiel Carbimazol und Thiamazol). Diese hemmen auf direktem Weg die Bildung von Schilddrüsenhormonen. Weitere Mittel, die über eine verringerte Jod-Aufnahme wirken, werden seltener und nur unter bestimmten Voraussetzungen eingesetzt. Sie bedürfen zudem in der Regel einer medizinischen Überwachung.
Nach einer gewissen Behandlungsdauer besteht vor allem bei den häufigsten Ursachen (Morbus Basedow und Schilddrüsenautonomie) eine Chance, dass ein herabgesenkter Hormonspiegel auch ohne Medikamente bestehen bleibt. Kehrt die Krankheit wieder, wird meistens eine der anderen Therapieformen angestrebt.
Da der Wirkungseffekt auf Basis der hormonellen Veränderung erst allmählich einsetzt, kommen zur ersten Behandlung vieler Symptome zusätzlich oft auch Betablocker zum Einsatz. Herzrasen, Angstgefühle und Zittern können beispielsweise damit gut behandelt werden. Bei sehr leichten Formen der Hormonüberproduktion können diese Medikamente sogar eine Alternative bieten und weitere Maßnahmen entbehrlich machen.
Radiojodtherapie
Die Behandlung mit radioaktivem Jod kann nur von spezialisierten Einrichtungen vorgenommen werden und stellt eine erhebliche Strahlenbelastung dar, die eine tageweise Quarantäne der Betroffenen erfordert. Bei Schwangeren und Stillenden sowie bei kleinen Kindern und Jugendlichen bis circa fünfzehn Jahren ist diese Therapieform generell untersagt.
Indikationen für eine Radiojodtherapie können bei einer Basedow-Krankheit sowie bei Schilddrüsenautonomien gegeben sein. Als günstige Voraussetzung gilt, wenn keine deutliche Schilddrüsenvergrößerung vorliegt. Ob aber die Alternative eines operativen Eingriffs dieser Behandlungsform vorzuziehen ist, muss individuell überprüft werden.
Das oral (Kapsel) oder intravenös verabreichte radioaktive Jod reichert sich im Gewebe der Schilddrüse an und führt dort durch die lokale Strahlung zur Zellzerstörung. Ein häufiges Risiko besteht in einer anschließenden Unterfunktion, die aber ungefährlicher und leichter behandelbar ist. Bisher sind keine schädigenden Einflüsse der Strahlung auf andere Körperbereiche bekannt.
Operation
Liegt eine besonders schwere Ausprägung der Erkrankung vor oder besteht eine thyreotoxische Krise ist die angeratene Behandlung oft eine Entfernung der Schilddrüse. Auch bei einem großen Struma ist eine Operation die erste Therapieempfehlung.
Dabei kann das gesamte Organ entnommen oder nur eine Teilresektion vorgenommen werden. Bei einer teilweisen Entfernung sollen funktionsfähiges Gewebe sowie die Nebenschilddrüsen erhalten bleiben. Nicht immer reicht die verbleibende Funktion aber aus, um eine Unterfunktion zu verhindern. Angewandte Verfahren werden über einen kleinen Hautschnitt an der Vorderseite des Halses oder minimal-invasiv durchgeführt.
Besondere Risiken bei diesen Operationen sind mögliche Verletzung der Nebenschilddrüsen sowie spätere Stimm- und Sprachstörungen aufgrund einer Beschädigung des benachbarten Kehlkopfs.
Behandlungsmethoden der ganzheitlichen Medizin
In der Naturheilkunde und ganzheitlichen Medizin kommt den verschiedenen Faktoren, die die Schilddrüse beeinflussen, eine große Bedeutung zu. Dabei erfahren mögliche Störungen des vegetativen Nervensystem und weiterer regulierender Hormondrüsen, die eine Funktionsstörung der Schilddrüse bedingen können, eine entsprechende Aufmerksamkeit in der Diagnosestellung. Aber auch der möglichen individuellen Veranlagung zu Schilddrüsenerkrankung wird Beachtung geschenkt.
Vor diesem Hintergrund werden aus Sicht der ganzheitlichen Medizin unter anderem eine Überlastung des Organismus durch Stress, mangelnde Erholungsphasen, wenig Bewegung und frische Luft, seelische Konflikte sowie eine den Stoffwechsel belastende Ernährungsweise als Mitverursacher für Schilddrüsenfunktionsstörungen verantwortlich gemacht. Zudem stehen auch Narben oder latente Eiterherde (insbesondere an den Zähnen und Mandeln) in Verdacht, Störfelder zu bilden, die die Schilddrüse direkt reizen oder über Hypophyse und Hypothalamus den hormonellen Regelkreis beeinflussen.
Die Schulmedizin begleitend können mittels verschiedener Diagnoseverfahren mögliche Störfelder aufgesucht und beseitigt werden. Dafür stehen zum Beispiel Verfahren wie die Neuraltherapie oder bioenergetische Methoden zur Verfügung. Kalte Lehmwickel werden als lokale physikalische Anwendung empfohlen und gezielte Atem- und Stimmübungen können ausgleichende Wirkungen auf die Schilddrüse haben.
Ausreichend Bewegung an der frischen Luft sowie eine eiweißarme und ballaststoffreiche Ernährung entlasten den Stoffwechsel und regen die körpereigenen Heilungskräfte an. Unterstützend kommen aber auch noch weitere zahlreiche Verfahren in Frage, wie beispielsweise die Homöopathie, Milieutherapie, Phytotherapie, psychotherapeutische Verfahren, Entspannungsmethoden, Bachblütentherapie oder eine Behandlung mit Mineralstoffen nach Dr. Schüßler (Schüßler-Salze).
Die Schilddrüsenüberfunktion bleibt grundsätzlich eine ernstzunehmende Erkrankung, die immer einer fachärztlichen Behandlung bedarf. Weitere Maßnahmen können je nach Krankheitsfall und in ärztlicher Abstimmung jedoch unterstützend wirken. (jvs, cs)
Autoren- und Quelleninformationen
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Medizinern und Medizinerinnen geprüft.
- Pschyrembel: Klinisches Wörterbuch. 267., neu bearbeitete Auflage, De Gruyter, 2017
- Herold, Gerd und Mitarbeiter: Innere Medizin. Selbstverlag Gerd Herold, 2019
- Deutsche Gesellschaft für Endokrinologie (DGE) e. V.: Patienten-Erkrankungen-Schilddrüsenüberfunktion (Abruf: 12.08.2019), endokrinologie.net
- Deutsches Schilddrüsenzentrum: Wissenswertes (Abruf: 12.08.2019), deutsches-schilddruesenzentrum.de
- Berufsverband Deutscher Internisten (Hrsg.): Internisten Im Netz - Schilddrüsenüberfunktion (Abruf 12.08.2019), internisten-im-netz.de
- Deutsche Gesellschaft für Kinderheilkunde und Jugendmedizin (Hrsg.): S1 Leitlinie: Hyperthyreose. Stand Januar 2011, AWMF-Register Nr. 027/041, awmf.org
- De Leo, Simone, Lee, Sun Y. und Braverman, Lewis E.: Hyperthyroidism, in: The Lancet, Ausgabe 388/10047 (2016), S. 906–918., The Lancet
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.