Hohe Blutzuckerwerte
Immer mehr Menschen in Deutschland haben Schwierigkeiten mit dauerhaft erhöhten Blutzuckerwerten. Oft sind die Beschwerden eine Folge des Lebensstils und mit Hilfe weniger Vorbeugemaßnahmen ließe sich der zu hohe Blutzucker relativ einfach vermeiden. Wird nicht gegengesteuert, droht langfristig jedoch die Entwicklung einer Diabetes-Erkrankung mit schwerwiegenderen gesundheitlichen Folgen.
Inhaltsverzeichnis
Definition hoher Blutzucker
Als Blutzucker wird gewöhnlich die Glukose (Traubenzucker) im Blut bezeichnet, wobei der Blutzucker- beziehungsweise Glukosespiegel (Anteil der Glukose im Blut) als wichtiger medizinischer Messwert einzustufen ist. Denn Glukose bildet einen wesentlichen Energielieferanten im Organismus, den sowohl das Gehirn, als auch die roten Blutkörperchen und das Nierenmark zur Energiegewinnung benötigen. Zur Versorgung des Gehirns ist Glukose dabei auch in der Lage, die Blut-Hirn-Schranke zu überwinden.
Die Normalwerte des Blutzuckers variieren im Tagesverlauf mit den Mahlzeiten, wobei bei nüchternem Magen 70 bis 106 Milligramm pro Deziliter beziehungsweise 3,9 bis 5,5 Millimol pro Liter als normal beurteilt werden. Nach einer Kohlenhydrat-reichen Mahlzeit können die Normalwerte auf maximal bis zu 160 Milligramm pro Deziliter (8,9 Millimol pro Liter) steigen. Andere Definitionen nennen Werte von 50 bis 100 mg/dl nüchtern und maximal 140 mg/dl nach einer Mahlzeit. Liegt der Blutzuckerspiegel über den genannten Zahlen, ist dies dementsprechend als hoher Blutzucker einzustufen. Der Fachbegriff für zu hohen Blutzucker lautet Hyperglykämie.
Ursachen für hohen Blutzucker
Bei einem dauerhaft erhöhten Blutzucker liegt in der Regel ein Diabetes zu Grunde, die eine beeinträchtigte Verarbeitung der über die Nahrung aufgenommenen Kohlenhydrate mit sich bringt. Durch den Mangel an Insulin und/oder eine beeinträchtigte Wirkung des Hormons wird die Regulation des Glukosespiegels im Organismus gestört, da Insulin eine entscheidende Rolle bei der Senkung der Blutzuckerkonzentration übernimmt.
Steht nicht genügend Insulin zur Verfügung, steigen die Blutzuckerwerte nach den Mahlzeiten deutlich stärker an als normal und bleiben dauerhaft erhöht. Liegen die Werte auch bei nüchternem Magen (mindestens acht Stunden ohne Nahrungszufuhr) über 126 Milligramm pro Deziliter (sieben Millimol pro Liter), ist dies ein relativ eindeutiger Hinweis auf eine Diabetes-Erkrankung. Treten parallel Symptome wie ein anhaltendes Durstgefühl, häufiges Wasserlassen, eine erhöhte Anfälligkeit für Infektionen oder ein erheblicher Gewichtsverlust innerhalb weniger Monaten auf, so kann sicher von einer Diabetes ausgegangen werden. Diabetes mellitus steht dabei als Sammelbegriff für verschiedene Störungen des (Zucker-) Stoffwechsels, deren Kernmerkmal ein zu hoher Blutzucker ist.
Doch der hohe Blutzucker kann unter Umständen auch andere Ursachen haben. So steigen die Blutzuckerwerte zum Beispiel in Stresssituationen, bei schweren Verletzungen, Operationen, Infektionen, Verbrennungen, starken Schmerzen oder einem Herzinfarkt ebenfalls stark an, was jedoch keineswegs als Hinweis auf Diabetes zu bewerten ist. Insbesondere der Zusammenhang mit Stress wird dabei oftmals unterschätzt, obwohl die Stressinduzierte Hyperglykämie in der Fachwelt ein durchaus bekanntes Beschwerdebild ist. Weiterhin führen Schädigungen des Gehirns durch Verletzungen oder Infektionen aber auch ein Schlaganfall ebenfalls zu einem erhöhten Blutzuckerspiegel. Darüber hinaus kann eine Fehlsteuerung der Hirnanhangsdrüse Ursache des hohen Blutzuckers sein.
Außerdem erhöhen bestimmte Giftstoffe und Medikamente den Blutzuckerspiegel, wobei dies in seltenen Fällen auch zu einer Diabetes-Erkrankung führen kann. Bei den Medikamenten stehen zum Beispiel verschiedenen Blutdruckmittel, Diuretika (harntreibende Wirkstoffe), einige Psychopharmaka sowie Hormone und hormonähnliche Medikamente (beispielsweise Cortison) im Verdacht, den Blutzucker zu erhöhen. Bestimmte Zytostatika, Asthmamittel, Wehenmittel und die häufiger in Notfallkliniken verwendeten Katecholamine (zum Beispiel Adrenalin, Noradrenalin) können den Blutzucker ebenfalls erhöhen.
Die zu hohen Blutzuckerwerte gehen nach dem Absetzen der Medikamente in der Regel zurück, doch sollten Schäden an der Bauchspeicheldrüse bestehen bleiben, droht den Betroffenen eine dauerhafte Erhöhung des Blutzuckerspiegel und langfristig die Entwicklung von Diabetes.
Erkrankungen der Bauchspeicheldrüse, bei der die Funktion des Organs geschädigt wird, können ebenfalls zu einem erhöhten Blutzucker führen, da die Bauchspeicheldrüse für die Insulinproduktion zuständig ist. So können auch Entzündungen der Bauchspeicheldrüse, Pankreaskarzinome (Bauchspeicheldrüsenkrebs), Verletzung des Organs oder Schädigungen durch die Eisenspeicherkrankheit (Hämochromatose) einen zu hohen Blutzucker bedingen. Gleiches gilt für Beeinträchtigungen der Bauchspeicheldrüsenfunktion bei Cystischer Fibrose (Mucoviscidose) und bei der relativ selten erforderlichen operativen Entfernung des Organs.
Auch hormonelle Störungen, die nicht Insulin basiert sind, können einen negativen Einfluss auf den Blutzuckerspiegel haben. So heben einige Hormone die Wirkung des Insulins auf und verursachen auf diese Weise einen zu hohen Blutzucker. Werden derartige Hormone im Übermaß ausgeschüttet, wie dies zum Beispiel bei verschiedenen Tumoren der Fall ist, steigen die Blutzuckerwerte deutlich an. Als Blutzucker erhöhende Hormone sind zum Beispiel das Wachstumshormon Somatropin, Cortisol und einige Schilddrüsenhormone bekannt. Auch Glucagon und Somatostatin erhöhen den Blutzucker.
Auf hormoneller Ebene bestehen zahlreiche Zusammenhänge mit dem Blutzucker und bei Anzeichen auf einen hormonbedingt erhöhten Blutzucker sollten in jedem Fall die Werte des in Verdacht stehenden Hormons ärztlich kontrolliert werden.
Diagnose und Blutzuckermessung
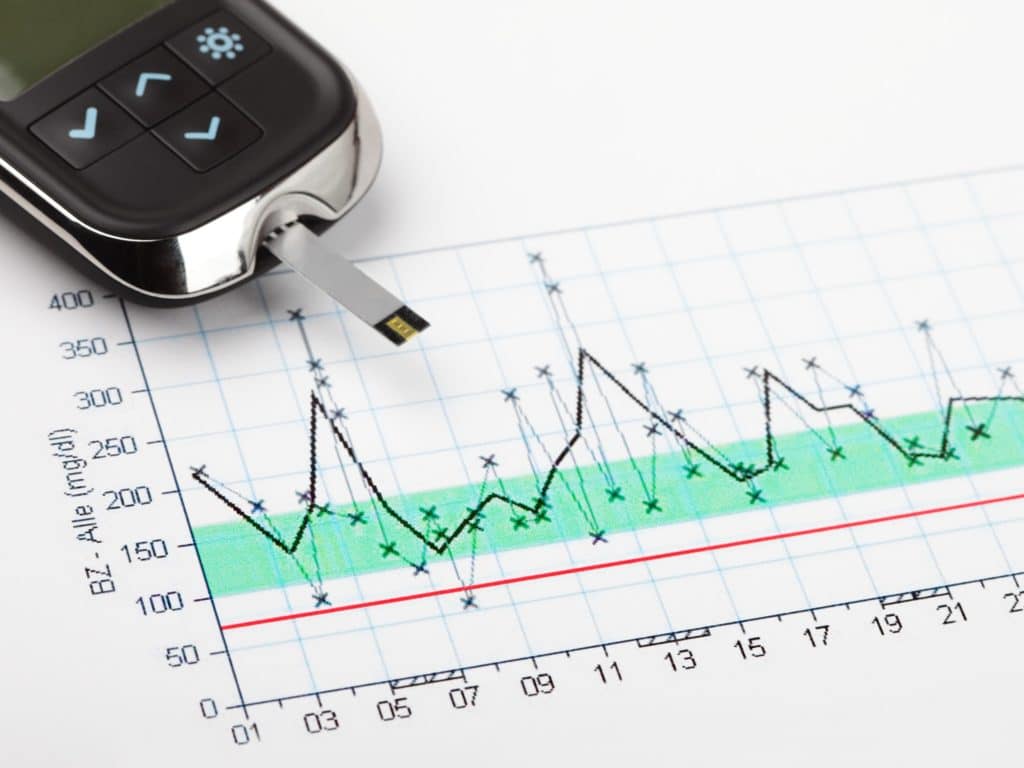
Zur Kontrolle des Blutzuckers bieten sich in erster Linie Untersuchungen des Blutes an, wobei früher der Glukosespiegel jedoch auch häufig mittels einer Analyse des Harns überprüft wurde. Aufgrund des Bedarfs der Diabetiker nach einem unkomplizierten Testverfahren, wurden die Blutzuckermessgeräte in den letzten Jahrzehnten kontinuierlich verbessert und sind heute in äußerst handlichen, jederzeit mitführbaren Versionen erhältlich. Die Messung des Blutzuckers erfolgt dabei in der Regel anhand von einer Blutprobe aus Kapillarblut.
Zwar können die heutigen Blutzuckermessgeräte nicht die gleiche Genauigkeit bei den Ergebnissen sicherstellen, wie eine Untersuchung im Labor, doch für Diabetikerinnen und Diabetiker, die ihre benötigte Insulin-Dosis abschätzen möchten, reicht die Präzision ohne weiteres aus.
Die Messgeräte geben den Blutzucker entweder in Milligramm pro Deziliter (in Deutschland eher verbreitet) oder aber in Millimol pro Liter (weltweit eher verbreitet) an. Die Verfahren bieten gefährdeten Patienten jederzeit die Möglichkeit, ihren Blutzucker zu kontrollieren und die Entwicklung der Blutzuckerwerte im Tagesverlauf zu beobachten. Als Richterwerte für den Blutzuckerspiegel sind dabei in den aktuellen Behandlungsleitlinien für Diabetes Werte zwischen 100 und 125 mg/dl nüchtern und 140 bis maximal 199 mg/l nach einer Mahlzeit festgesetzt.
Hoher Blutzucker – Gesundheitsrisiken
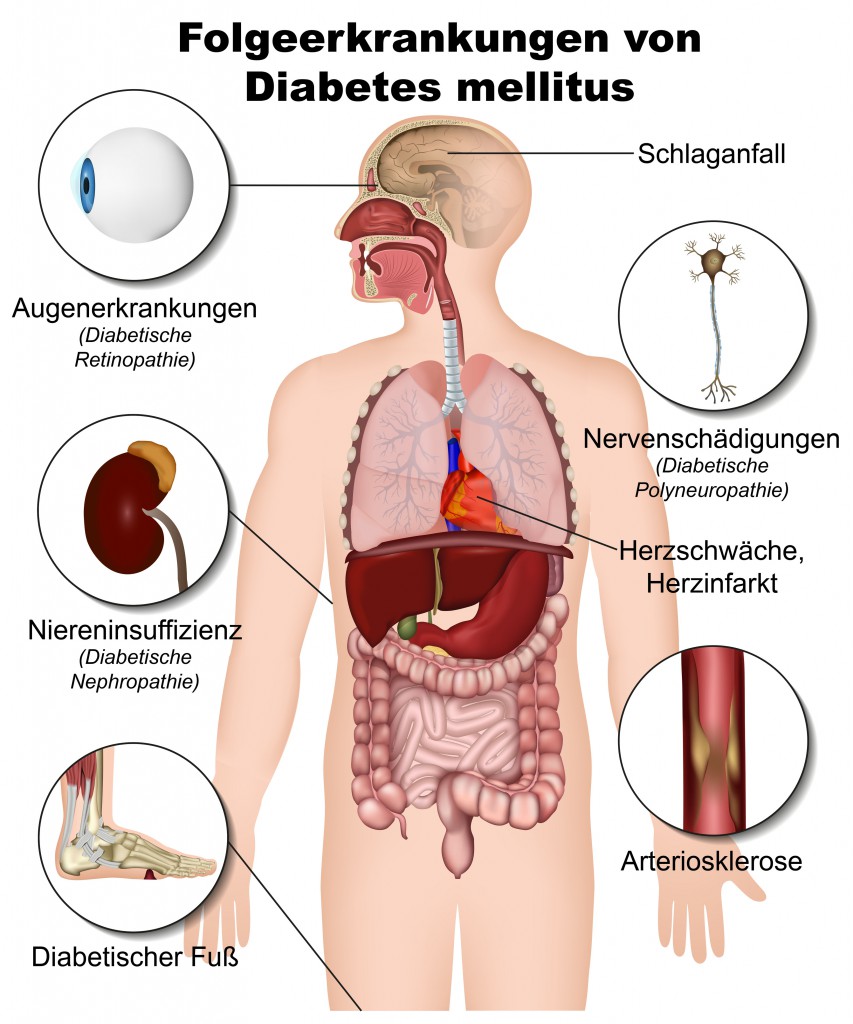
Bei den gesundheitlichen Risiken des zu hohen Blutzuckers sind in erster Linie sämtliche möglichen Beeinträchtigungen einer Diabetes-Erkrankung zu nennen. Vor allem die Schädigungen der Blutgefäße durch den dauerhaft erhöhten Blutzucker und der bei den meisten Patienten gleichzeitig auftretende Bluthochdruck spielen hierbei eine besondere Rolle. Sie sind auch der Grund dafür, dass Diabetes-Patienten einem deutlich erhöhten Risiko für Schlaganfälle, Herzinfarkte, koronare Herzkrankheiten und anderen Folgeerkrankungen unterliegen. Den Betroffenen ist daher dringend eine regelmäßige Kontrolle ihres Blutdrucks zu empfehlen.
Durch einen dauerhaft zu hohen Blutzuckerspiegel werden außerdem Nierenerkrankungen bis hin zum akuten Nierenversagen und Schädigungen des peripheren Nervensystems begünstigt. Eine weitere Folge sind, die als diabetische Retinopathie bezeichneten, Schädigungen der Netzhaut, verursacht durch die sogenannte Mikroangiopathie (Erkrankung der kleinen Blutgefäße). Langfristig kann die Retinopathie erhebliche Beeinträchtigungen des Sehvermögens und schlimmstenfalls eine vollständige Erblindung der Betroffenen bedingen. Eine Heilung ist bei der diabetische Retinopathie nicht möglich, allerdings bestehen verschiedene Therapieansätze, die den Krankheitsverlauf deutlich verzögern können.
Eine weitere gesundheitliche Folge des dauerhaft zu hohen Blutzuckers ist der sogenannte Diabetische Fuß beziehungsweise das Diabetische Fußsyndrom. Nach Schätzungen der Deutschen Diabetes Gesellschaft (DDG) haben rund zehn Prozent der Diabetes-Patienten im Verlauf ihrer Erkrankung Beschwerden mit den Füßen. Jährlich müssen laut Angaben der DDG rund 29.000 Amputationen aufgrund des Diabetischen Fußsyndroms durchgeführt werden, bei denen Teile von Fuß oder Bein entfernt werden. Das Diabetische Fußsyndrom ist an sich Folge anderer Beeinträchtigungen, die durch erhöhte Blutzuckerwerte ausgelöst werden und geht somit nur indirekt auf den hohen Blutzucker zurück.
Eigentlich sind die Schädigung der Blutgefäß im Zusammenspiel mit der erhöhten Anfälligkeit für Infektionen, der schlechteren Heilung und den Nervenschädigungen meist Ursache des Diabetischen Fußsyndroms. So führen selbst kleine Verletzungen und Druckstellen im Bereich der Füße zu gefährlichen Geschwüren, die im Zweifelsfall eine Amputation erforderlich machen. Da die Gefäßschädigungen und die Infektionsanfälligkeit beziehungsweise die schlechtere Wundheilung unmittelbar durch die zu hohen Blutzuckerwerte bedingt werden, ist auch das Diabetische Fußsyndrom als Risiko bei erhöhten Blutzuckerwerten zu nennen.
Ein weiteres typisches Symptom zu hohen Blutzuckers ist ein verstärkter Harndrang, der unter Umständen auch eine Dehydration (innere Austrocknung) der Betroffenen zur Folge haben kann. Hinzu kommen chronische Müdigkeit und Schwindel (insbesondere morgens nach dem Aufstehen).
Liegen die Blutzuckerwerte massiv über den Normalwerten, kann dies auch einen Bewusstseinsverlust, das sogenannte Hyperosmolare Koma, verursachen. Dies droht jedoch erst bei Blutzuckerwerte von rund 1.000 Milligramm pro Deziliter beziehungsweise 55,5 Millimol pro Liter. Wie bereits oben erwähnt geht mit dem hohen Blutzucker außerdem eine erhöhte Anfälligkeit für Infektionen einher. Manifestiert sich der erhöhte Blutzucker zu einer Diabetes, treten zudem vermehrt Begleiterscheinungen des Insulinmangels wie eine massive Gewichtsabnahme, Bauchschmerzen, Azetongeruch der Atemluft oder Übelkeit und Erbrechen auf.
Regulierung des Blutzuckerspiegels
Den wesentlichen Beitrag zur Regulation der Blutzuckerwerte leistet das Hormon Insulin. Es bestimmt den Abbau des Glukose indem es die Einlagerung des Blutzuckers in den Zellen fördert, den überschüssigen Blutzucker zum Aufbau des Energiespeichers Glykogen (insbesondere in der Leber) nutzt und die Produktion von Glucose aus Protein-Bruchstücken hemmt. Insulin ist für die Verwertung und Speicherung des Blutzuckers das wichtigste Hormon, wobei es auch einen wesentlichen Beitrag beim Aufbau von Fettgewebe leistet.
Ein zu hoher Blutzucker geht demnach meist auf eine zu geringe Ausschüttung oder eine beeinträchtigte Funktion des Insulins zurück. Allerdings haben auch andere Hormone einen Anteil an der Regulation des Blutzuckers. So spielt Glucagon ebenfalls oft eine wesentliche Rolle bei zu hohen Blutzuckerwerten. Glucagon wirkt Blutzucker erhöhend, unter anderem indem der Abbau des Glukosespeichers Glykogen zu Glucose gefördert wird. Des Weiteren stimuliert Glucagon die Produktion von Glukose aus Protein-Bruchstücken und fördert den Fettabbau, wobei das Fett ebenfalls in Glukose umgewandelt wird. Erhöhte Blutzuckerwerte könnten somit auch auf eine zu hohe Glucagon-Ausschüttung zurückgehen.
Die bereits im Abschnitt „Ursachen für hohen Blutzucker“ aufgeführten Hormone, haben ebenfalls eine nicht unerhebliche Auswirkung auf die Regulation des Blutzuckers, wenn auch ihre Bedeutung im Verhältnis zum Insulin weniger zum tragen kommt. Den größten Einfluss haben dabei die sogenannten Katecholamine Adrenalin und Noradrenalin. Sie erhöhen innerhalb kürzester Zeit den Blutzuckerspiegel erheblich, indem sie unter anderem die Reserven des Glukosespeichers in der Leber aktivieren.
Wachstumshormone wirken ebenfalls Blutzucker erhöhend, da sie die Einlagerung von Glukose in Muskel- und Fettzellen hemmen und den Abbau des Glukosespeichers Glykogen stimulieren. Auch Cortisol greift in die Blutzucker-Regulation ein, wobei das Hormon den Aufbau von Glukose aus Protein-Bestandteilen fördert und so den Blutzuckerspiegel erhöht.
Die Regulation des Blutzuckers bezieht sich stets auf den Abbau der über die Nahrung aufgenommen Glukose und die Verwendung der Glukosespeicher im Organismus. Die Kohlenhydrate der Nahrung enthalten Glukose, die im Rahmen des Verdauungsprozesses freigesetzt wird und den Blutzuckerspiegel nach oben schnellen lässt. Infolgedessen nimmt das Insulin seine oben beschriebene Wirkung auf und der Blutzuckerspiegel geht wieder zurück.
Die Glukosespeicher (Glykogen) nutzt der Organismus, um auch in (längeren) Phasen ohne Nahrungsaufnahme den Blutzuckerspiegel konstant zu halten. Das in Muskeln und Leber eingelagerte Glykogen kann jederzeit reaktiviert werden und die Energieversorgung des Körpers für eine begrenzte Zeit sicherstellen. Allerdings halten die Reserven maximal 24 Stunden. Danach wird vermehrt Fett und Eiweiß in Glukose umgewandelt, wobei jedoch nicht ausreichend Blutzucker bereitgestellt werden kann, um den Glukosespiegel langfristig konstant zu halten.
Hoher Blutzucker – Behandlung
Da die Blutzuckerwerte wesentlich mit den über die Nahrung aufgenommenen Kohlenhydraten im Zusammenhang stehen, ist die Einhaltung einer strikten Diät Grundlage einer erfolgversprechenden Behandlung. Der Diät-Plan sollte in enger Absprache mit den Therapierenden und unter regelmäßiger Kontrolle der Blutzuckerwerte aufgestellt werden. Hat sich bereits eine Diabetes manifestiert, kann bei den milderen Formen ebenfalls auf Basis einer konsequente Diät kombiniert mit Bewegungstherapien gegen den hohen Blutzucker angegangen werden.
Das körperliche Training im Rahmen der Bewegungstherapie hat dabei auch zur Folge, dass vermehrt Blutzucker von Muskelzellen aufgenommen wird, so dass der Blutzuckerspiegel sinkt. Darüber hinaus hilft die Bewegungstherapie Übergewicht abzubauen, dass seinerseits einen negativen Einfluss auf den Blutzuckerspiegel hat. Können die zu hohen Blutzuckerwerte durch die Diät in Verbindung mit Bewegungstherapien nicht gesenkt werden, ist eine medikamentöse Behandlung erforderlich, um die Blutzuckerwerte zu stabilisieren.
Die bei zu hohem Blutzucker empfohlenen Diäten sehen in erster Linie eine ausgewogenen Vollwertkost unter Beachtung der Kohlenhydrat- und Fettaufnahme vor. Auch der individuelle, auf Basis von Alter, Geschlecht, Beruf und Freizeitaktivitäten ermittelte Energie- und Nährstoffbedarf ist dabei zu berücksichtigen. Als Orientierungshilfe kann außerdem der Kaloriengehalt der Nahrungsmittel herangezogen werden. Idealerweise wird die Nahrungsaufnahme auf mehrere kleinere Mahlzeiten (bis zu sieben am Tag) anstatt auf drei Hauptmahlzeiten verteilt.
Die grundsätzlich Empfehlung zur Zusammensetzung der Nahrung sieht dabei eine prozentuale Verteilung von 50 Prozent Kohlenhydraten, 35 Prozent Fetten und 15 Prozent Eiweiß vor. Der Anteil an Monosacchariden (Weißmehl, Zucker) ist möglichst gering zu halten und stattdessen der Anteil an Polysacchariden (Kartoffeln, Vollkorn, Reis) zu erhöhen. Traubenzucker, Saccharose und Honig sind möglichst ganz zu vermeiden. Hier können andere Süßstoffe wie zum Beispiel auch das Extrakt der Stevia-Pflanze als Ersatz dienen.
Um die Blutzuckerwerte zu stabilisieren sollte die Nahrung außerdem einen hohen Ballaststoff-Anteil aufweisen, da Ballaststoffe die Abgabe der Kohlenhydrate in den Darm verzögern. Auf diese Weise lässt sich ein überproportionaler Anstieg im Zuge der täglichen Mahlzeiten verhindern. Weitere Informationen zu den möglichen Diätansätzen, die eine Senkung des Blutzuckerspiegels ermöglichen, können zum Beispiel im Zuge einer ärztlichen Beratung oder einer Ernährungsberatung erfragt werden.
Ist mit Hilfe der Diät und Bewegungstherapie kein therapeutischer Erfolg zu erzielen, können verschiedene Medikamente zur Senkung des Blutzuckers beitragen. Geht der erhöhte Blutzucker auf eine verminderte Insulinproduktion zurück, bietet sich zum Beispiel die Durchführung einer oralen medikamentösen Therapie an, wobei unterschiedliche verschreibungspflichtige Wirkstoffe zur Verfügung stehen. Zu diesen zählen unter anderem Sulfonylharnstoffe (Medikament: Rp Gluborid® oder Rp Euglucon®), die eine erhöhte Insulinausschüttung der Bauchspeicheldrüse bewirken und so den Blutzucker senken.
Allerdings reicht die oral medikamentöse Therapie bei den schweren Formen der Diabetes nicht aus, um die Blutzuckerwerte langfristig zu stabilisieren. In diesen Fällen kommt normalerweise die Insulin-Therapie zum Einsatz. Dabei injizieren sich die Patienten regelmäßig Insulin, um ihre Blutzuckerwerte zu senken. Zu unterscheiden sind kurzwirksame Insuline, Verzögerungsinsuline, Langzeitinsuline und Mischinsuline. Gewonnen wird das Insulin heute in der Regel als genetisch hergestelltes Humaninsulin.
Des Weiteren kann mit bestimmten Wirkstoffen gezielt gegen die Folgen des hohen Blutzuckers angegangen werden, wie beispielsweise mit dem SGLT-2-Hemmer Empagliflozin gegen die Progression der diabetischen Nephropathie.
Naturheilkunde und ganzheitliche Medizin
Zur Behandlung hoher Blutzuckerwerte bieten sich in der Naturheilkunde und ganzheitlichen Medizin zahlreiche Behandlungsmethoden an, die in der Vergangenheit durchaus erfolgversprechende Ergebnisse geliefert haben. Da die erhöhten Blutzuckerwerte den Organismus der Betroffenen unter oxidativen Stress setzten, wird beispielsweise die orthomolekulare Therapie mit Einnahme von antioxidativem Vitamin C oder Vitamin E genutzt, um diesem entgegenzuwirken. Die orthomolekulare Therapie setzt außerdem auf Zink, um die Insulinintensität zu erhöhen und so den Blutzucker zu senken.
Die Verabreichung von Bierhefe kann aufgrund des enthaltenen Chroms die Glukosetoleranz erhöhen, die Wirkung des Insulins stärken und langfristig die Blutzuckerwerte senken. Dabei werden in der Regel parallel B-Vitamine eingesetzt, um das Risiko von Nervenschäden zu reduzieren.
Darüber hinaus kennt die Naturheilkunde verschiedene Heilpflanzen, die im Rahmen der Phytotherapie gegen zu hohe Blutzuckerwerte eingesetzt werden. So gilt zum Beispiel Löwenzahn wegen seiner entgiftenden Wirkung und Förderung des Leberstoffwechsels als vorteilhaft für die Blutzuckerwerte. Denn die Leber spielt eine wesentliche Rolle bei der Regulation des Blutzuckerspiegels.
Auch die Wegwarte (Cichorium intybus) hat aufgrund ihrer stimulierenden Wirkung für die Oberbauchorgane Milz, Bauchspeicheldrüse und Leber eine positive Wirkung bei zu hohem Blutzucker. Gleiches gilt für das sogenannte Tausendgüldenkraut (Centaurium erythraea). Zudem soll Artischocke (Cynara scolymus) ebenfalls erhöhten Blutzuckerwert entgegenwirken.
Des Weiteren wird die Osteopathie mitunter zur Behandlung erhöhter Blutzuckerwerte eingesetzt, was auf den ersten Blick merkwürdig erscheinen mag. Doch durch die mechanische Intervention mit den Händen lässt sich die Funktion der Bauchspeicheldrüse stimulieren. So entfaltet die Osteopathie im Zusammenspiel mit den übrigen naturheilkundlichen Methoden zur Senkung des Blutzuckers eine unterstützende Wirkung.
Nicht zuletzt wird mitunter auf Basis der Homöopathie gegen Störungen des (Zucker-)Stoffwechsels angegangen, wobei stets eine individuell geeignete Auswahl der Mittel durch erfahrene Therapierende zusammengestellt werden sollte.
Wichtig: Im Verlauf der naturheilkundlichen Behandlung sind dringend regelmäßige Kontrollen des Blutzuckerspiegels zu durchzuführen, wobei im Zweifelsfall an einer herkömmlichen medikamentösen Therapie (Insulin) kein Weg vorbei führt, um die langfristigen Risiken des zu hohen Blutzuckers zu vermeiden. (fp)
Autoren- und Quelleninformationen
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Medizinern und Medizinerinnen geprüft.
- AWMF: Nationale Versorgungsleitlinie Therapie des Typ-2-Diabetes (Abruf 04.10.2019), awmf.org
- Tom H. Lindner: Diabetes und Niere – nach vielen Jahren der Stagnation endlich Neuigkeiten?; in: Der Diabetologe, Volume 15, Issue 5, Seite 416–425, Juli 2019, springer.com
- Ann-Kathrin Meyer: Therapieziele bei Diabetes im Alter; in: Diabetes aktuell Volume 14, Issue 05, Seite 222-227, 2016, thieme-connect.com
- Antje Gottschalk, Hannah Listing, Laura Leser, Björn Ellger: Steuerung des Blutzuckers – Ist ideal gleich optimal?; in: Intensivmedizin up2date, Volume 13, Issue 01, Seite 51-61, 2017, thieme-connect.com
- John Clore, Linda Thurby-Hay: Glucocorticoid-induced hyperglycemia; in: Endocrine Practice, Volume 15, Issue 5, Juli 2009, journals.aace.com
- Karen C. McCowen, Atul Malhotra, Bruce R. Bistrian: Stress-Induced Hyperglycemia; in: Critical Care Clinics, Volume 17, Issue 1, Seite 107–124, Januar 2001, criticalcare.theclinics.com
- Simon Mifsud, Emma L Schembri, Mark Gruppetta: Stress-induced hyperglycaemia; in: British Journal of Hospital Medicine, Volume 79, No. 11, November 2018, magonlinelibrary.com
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.