Die Netzhautentzündung (Retinitis) ist eine jener Augenentzündungen, die für unsere Sehorgane besonders tückisch werden können. Nicht immer lässt sich diese Erkrankung der Augen vollständig therapieren und führt dann, oder bei gänzlicher Nichtbehandlung, zu degenerativen Prozessen am Auge, die mit vollständiger Blindheit enden können.
Entscheidend für den Behandlungserfolg ist hierbei die Art der Retinitis. Zudem gibt es gerade im Bereich der Ernährung einige Maßnahmen, die trotz begrenzter Therapiemöglichkeiten den Krankheitsverlauf entscheidend beeinflussen können. Ferner gibt es inzwischen neue Fortschritte in der Genetik, die gerade Patienten mit genetisch bedingter Retinitis weiterhelfen können. Einzelheiten hierzu sowie nützliche Informationen zu aktuellen Therapiestandards verrät Ihnen dieser Beitrag.
Inhaltsverzeichnis
Die Netzhaut
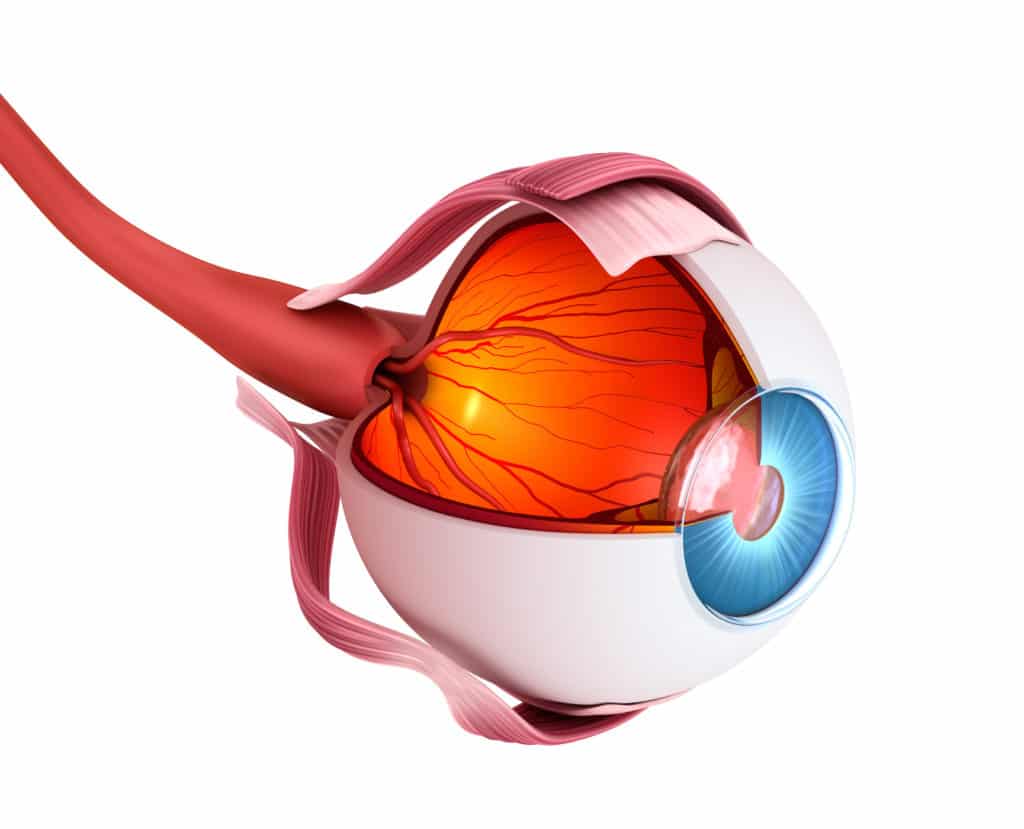
Retinitis ist vor allem deshalb eine so gefährliche Erkrankung, weil sie einen entscheidenden Bestandteil des Auges betrifft, der für unsere Sehfähigkeit unabdingbar ist,die Netzhaut (Retina). Sie ist es nämlich, welche die vom Auge wahrgenommenen Bilder in Nervenimpulse umwandelt, die anschließend an das Gehirn weitergesendet werden. In welcher Qualität wir unsere Umwelt und die darin befindlichen Details wahrnehmen, wird also maßgeblich durch die Bildübertragung der Netzhaut bestimmt. Schäden können hier nicht nur zu unscharfem Sehen beitragen, sondern eine adäquate Weiterleitung von Bildsignalen im schlimmsten Fall sogar gänzlich außer Kraft setzen.
Um zu verstehen, auf welche Weise eine Retinitis die Sehfunktion behindern kann, muss man sich den einzigartigen Aufbau des Auges etwas genauer ansehen.Die Netzhaut umschließt hier das Auge nahezu vollständig, wobei die einzige Aussparung von der im vorderen Auge gelegenen Augenlinse (Lens) dargestellt wird. Dort trennt die Netzhaut die Augenlinse im Randbereich von der Regenbogenhaut und der Hornhaut.
Während die Hornhaut (Cornea) für eine Brechung der von außen ins Auge eintretenden Lichtstrahlen verantwortlich ist, bildet die Regenbogenhaut (Cornea) jenen individuell gefärbten Augenteil um die schwarze Pupille des Auges, der neben der Sehschärfe vor allem dafür zuständig ist, dass Licht in der angemessenen Intensität durch die Pupille auf die Netzhaut fällt. Je nach Lichtverhältnissen verengt oder weitet sich die Iris zu diesem Zweck, sodass eine kleinere oder größere Fläche der Pupille entsteht. Essenziell hierfür sind zwei Muskeln, die gemeinsam das Pupillenspiel erzeugen.
- Musculus sphincter pupillae
Dieser Muskel befindet sich am Pupillenrand und ist für eine Verengung der Pupille (Miosis) bei sehr grellen Lichtverhältnissen zuständig. Der Lichteinfall für die Netzhaut wird durch diesen Vorgang also abgeschwächt. - Musculus dilatator pupillae
Der fächerförmige Muskel auf der Hinterseite der Iris ist für eine Weitung der Pupille (Mydriasis) verantwortlich. Dies geschieht bei relativ dunklen Lichtverhältnissen, um zusätzliches Umgebungslicht so effizient wie möglich einzufangen und so die Bildqualität für die Netzhaut zu verbessern.
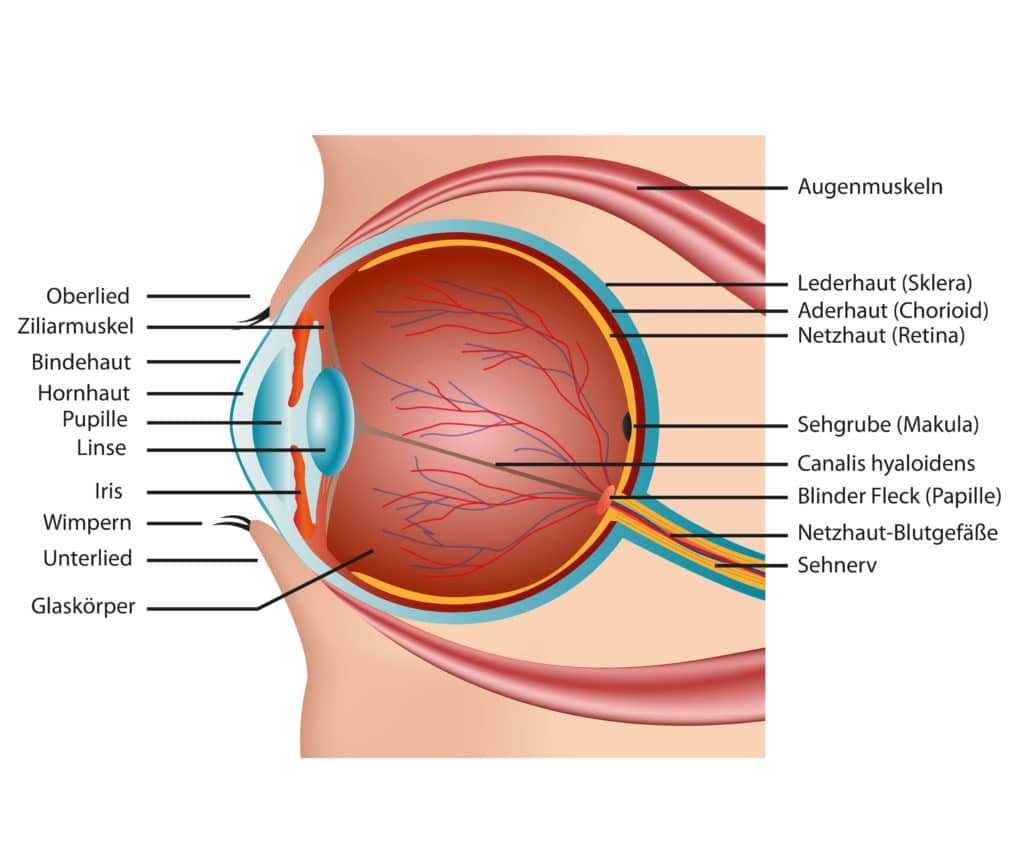
Sobald das von außen ins Auge eintretende Licht die Horn- und Regenbogenhaut passiert hat und an der Pupille angekommen ist, tritt es in den Glaskörper (Corpus vitreum) ein. Dieser runde Teil des Auges gibt ihm nicht nur seine typische Form, sondern bildet auch jenen Abschnitt, in dem das zuvor gestreute Licht wieder gebündelt wird, ehe es auf einen ganz bestimmten Teil der Netzhaut fällt.
Der sogenannte Gelbe Fleck (Macula lutea) ist auch die Zone, in der die Netzhaut in den Sehnerv übergeht. Bevor jedoch die wahrgenommenen Bilder über den Sehnerv ins Gehirn gelangen, werden die vom Gelben Fleck aufgefangenen Lichtsignale zunächst durch die mannigfaltigen Nervenzellen der Netzhaut ausgewertet und in Nervenimpulse umgewandelt. Je nach Funktion lassen sich diese Zellen in verschiedene Gruppen einteilen:
- Photorezeptive Nervenzellen
Die stäbchen- bis zapfenförmigen Photorezeptoren wandeln das auf die Netzhaut treffende Licht in Nervenimpulse um. - Horizontale Nervenzellen
Als eine Art Kontrastfilter fungierend, modulieren die Horizontalzellen jedwede Lichtsignale, die von den photorezeptiven Zellen gebildet werden. Durch sie werden Bildinformationen also kontrastreicher und haben damit eine höhere Auflösung. - Bipolare Nervenzellen
Die Bipolarzellen nehmen die von den Photorezeptoren erzeugten und durch die Horizontalzellen modifizierten Nervensignale auf und geben diese zunächst in vertikaler Richtung an die retinalen Ganglienzellen der Netzhaut weiter. - Retinale Nervenzellen
Auch als Ganglienzellen bekannt, entschlüsseln die retinalen Nervenzellen der Netzhaut das Erstsignal der photorezeptiven Zellen und senden unterschiedliche Signalspuren getrennt voneinander an den Sehnerv weiter. - Amakrine Zellen
Die Amakrinzellen sind mit den Horizontalzellen vergleichbar, da sie die Nervenimpulse der Bipolarzellen und Ganglienzellen noch einmal modulieren.
Umgeben ist die Netzhaut im hinteren Bereich des Auges nicht von der Regenbogen- und Hornhaut, sondern von zwei an diese Hautschichten anschließenden Augenhäute. Direkt über der hinteren Netzhaut liegt dabei die Aderhaut (Choroidea), deren Gefäße die Nährstoffversorgung der Netzhaut gewährleisten.
Mit der Regenbogenhaut ist die Aderhaut über den Ziliarkörper (Corpus ciliaris) verbunden. Er dient zum einen als Aufhängung für die Augenlinse und ist zum anderen auch für die Produktion des Kammerwassers beziehungsweise der Tränenflüssigkeit beteiligt.
Die Hornhaut des Auges geht dagegen im hinteren Augenbereich direkt und praktisch nahtlos in die Lederhaut (Sclera) über. Sie umhüllt Ader- und Netzhaut wie eine Schutzschicht und bewahrt die beiden darunter liegenden Augenhäute so vor Schäden. Wie die Retina münden dabei auch Aderhaut und Lederhaut in den Sehnerv.
Die Netzhaut nimmt in diesem Allerlei aus Augenhäuten nicht nur mit Blick auf ihre Funktion und damit metaphorisch gesprochen, sondern auch wortwörtlich eine besondere Position ein. Denn im Gegensatz zu allen anderen Augenhäuten stellt sie als einzige eine eigenständige Hauthülle dar, die von der Vorderseite bis zur Rückseite des Auges reicht:
- Äußere Augenhaut (Tunica externa bulbi)
Sie besteht aus Hornhaut und Lederhaut. - Mittlere Augenhaut (Tunica media bulbi / Uvea)
Sie besteht aus Regenbogenhaut, Ziliarkörper und Aderhaut. - Innere Augenhaut (Tunica interna bulbi)
Sie besteht aus der Netzhaut.
Entstehung der Retinitis
Wie die obige Erläuterung zum Aufbau der Netzhaut zeigt, kann eine Retinitis an verschiedenen Stellen entstehen. Auch können verschiedene Elemente der Retina von der Entzündung betroffen sein. Denkbar ist zum Beispiel eine Entzündung an den Blutgefäßen der Netzhaut. Man spricht hier auch von einer retinalen Vaskulitis.
Ebenfalls denkbar sind Entzündungsprozesse an den Nervenzellen der Netzhaut. Sie entstehen meist durch angeborene Zelldefekte und sind bislang nur schwer behandelbar. In Anbetracht der verschiedenen Entstehungswege wird zwischen mehreren Formen der Netzhautentzündung unterschieden:
Infektionsbedingte Netzhautentzündung
Die Netzhautentzündung wird durch eine bestehende Vorinfektion ausgelöst. Eine besondere Unterart ist diesbezüglich die Retinitis syphilitica, welche namensgemäß durch die Erreger der Syphilis ausgelöst wird und als eine besondere Komplikation dieser Infektionskrankheit gilt. In manchen Fällen ging hier auch eine Verletzung der Retina voraus, über die dann Infektionserreger in das Netzhautgewebe eindringen konnten.
Aderhaut-Netzhaut-Entzündung (Chorioretinitis)
Sehr häufig geht eine Retinitis mit einer zeitgleichen Entzündung der Aderhaut einher. Dabei kann die Aderhautentzündung auch als Ursache der Retinitis in Erscheinung treten.
Morbus Coats (Retinitis exsudativa)
Dies ist eine angeborene Augenerkrankung, bei der es zu einer Entzündung der äußeren Netzhautgefäße kommt. Die Krankheit zählt zu den retinalen Vaskulitiden. Da die entzündeten Blutgefäße im Laufe der Krankheit undicht werden, kommt es zur Absonderung (Exsudation) von Gefäßwasser oder gar Blut in der Netzhaut.
Eales-Syndrom (Retinitis proliferans)
Ebenfalls als eine retinale Vaskulitis definiert, tritt diese Netzhautgefäßentzündung hauptsächlich bei jungen Männern im Alter zwischen 20 und 30 Jahren auf. Neben den Gefäßentzündungen im Bereich der Netzhaut kann es beim Eales-Syndrom auch zu Glaskörperblutungen kommen.
Entzündliche Netzhautdegeneration (Retinitis pigmentosa)
Hierbei handelt es sich um eine besonders gefährliche, erblich bedingte Form der Retinitis, die schubweise zu episodenartigen Netzhautentzündungen und im späteren Verlauf auch zum Untergang von Netzhautgewebe führt.
Zentrale Netzhautentzündung (Retinitis centralis)
Bei dieser Form ist zwar nur der mittlere Bereich der Netzhaut betroffen, jedoch beschreibt dieser auch das Areal des Gelben Flecks. Wenngleich die Retinitis centralis also lokal begrenzt bleibt, so bedeutet sie doch eine starke Gefährdung für die Sehfähigkeit.
Besonders gefährlich sind Netzhautentzündungen, wenn sie den Gelben Fleck betreffen. Als direkte Schnittstelle zwischen Auge und Sehnerv, haben Entzündungen an der Macula lutea nämlich unweigerlich eine massive Störung der Sehfähigkeit zur Folge. Darüber hinaus sind Schäden in diesem Netzhautbereich fast immer irreversibel und führen damit zu einem bleibenden Sehverlust.
Wichtig: Obgleich die Behandlungsmaßnahmen bei Retinitis oftmals begrenzt sind, sollte eine Behandlung dennoch unter allen Umständen und zudem auch frühzeitig erfolgen! Netzhautentzündungen haben ohne geeignete Therapie nämlich grundsätzlich bleibende Schäden an der empfindlichen Retina zur Folge. Nicht selten enden diese Schäden mit einem kompletten Sehverlust, weil die wahrgenommenen Bilder nicht mehr korrekt in Nervenimpulse umgewandelt werden können!
Infektionen als Hauptursache
Erstaunlicherweise wird die Retinitis verhältnismäßig oft von Allgemeininfektionen ausgelöst, die mit dem Auge auf den ersten Blick gar nichts zu tun haben. Allerdings können Infektionserreger über die Blutbahn sehr leicht von einer entlegenen Körperstelle in das Auge gelangen.
Die Netzhaut ist hier in besonderem Maße gefährdet, weil sie im hinteren Augenbereich zum einen von der gefäßreichen Aderhaut umschlossen wird. Zum anderen besitzt auch die Netzhaut selbst zahlreiche Blutgefäße, was einen Übertritt der Erreger von der Ader- in die Netzhaut in besonderem Maße begünstigt. Auf diesem Wege kommt nicht zuletzt auch die Chorioretinitis zustande.
Von Bakterien über Pilze bis hin zu Viren können zahlreiche Infektionserreger für die Retinitis verantwortlich sein. Zu den typischen Infektionserkrankungen, die als Hauptursache für eine Netzhautentzündung gelten, gehören:
- Borreliose,
- Herpes,
- HIV,
- Röteln,
- Syphilis,
- Zytomegalie.
Es kann einige Zeit dauern, bis sich im Rahmen dieser Infektionen Sehstörungen als ein Anzeichen für die Retinitis zu Wort melden. Diese sind dann aber oft umso deutlicher.
Retinitis durch Vorentzündungen
Dass Entzündungen sich bei Nichtbehandlung immer weiter im Körper ausbreiten, ist kein Geheimnis. Dies betrifft natürlich auch das Auge, wo der Netzhautentzündung gelegentlich eine langwierige Entzündung darüber liegender Hautschichten vorausgegangen ist. Insbesondere eine Entzündung der mittleren Augenhaut (Uveitis) ist hier nicht selten an der Entstehung einer Retinitis beteiligt. Natürlich können auch lokale Entzündungen wie die Regenbogenhautentzündung (Iritis) oder die bereits erwähnte Aderhautentzündung (Chorioditis) auf die Netzhaut übergreifen.
Mit Blick auf Gefäßentzündungen ist zu sagen, dass die retinale Vaskulitis häufig auf ein bestehendes Gefäßleiden zurückgeht, wie es zum Beispiel durch Arteriosklerose oder auch Diabetes mellitus gegeben ist. Diabetes mellitus kann diesbezüglich sogar eine diabetische Retinopathie (Retinopathia diabetica) provozieren. Dabei handelt es sich um eine durch Diabetes verursachte Erkrankung der Netzhaut, die etwa mit einer voranschreitenden Schädigung der Netzhautgefäße einhergeht. Entzündungsprozesse und Netzhautschäden, die bis zur Erblindung führen, sind bei dieser Krankheit nicht ausgeschlossen.
Genetisch bedingte Retinitis
Bei vielen Formen der Netzhautentzündung spielen genetische Faktoren oder zumindest durch genetische Prädisposition bedingte Autoimmunerkrankungen eine übergeordnete Rolle. Bestes Beispiel ist hier Retinitis Pigmentosa. Die Krankheit zeichnet sich durch eine fortschreitende Mutation der Photorezeptoren in der Netzhaut aus, was zunächst Entzündungsprozesse, Seheinschränkungen und Nachtblindheit, später auch einen immer stärkeren Ausfall des Gesichtsfeldes und schließlich vollständige Blindheit provoziert. Die Patienten verspüren dabei mit Einsetzen eines neuen Krankheitsschubes ein starkes Brennen der Augen, das den entzündlichen Gewebeuntergang neuer Netzhautpartien ankündigt.
Ursächlich können für Retinitis pigmentosa nach aktuellem Stand der medizinischen Forschung Defekte an einem von etwa 60 bis 100 verschiedenen Genen sein. Diese sind hauptsächlich dem X-Chromosom zuzuordnen und im Auge entweder für grundlegende genetische Prozesse wie den Erhalt und Aufbau von Gewebe, oder für das Anlegen von Zellstrukturen zuständig. Aber sie übernehmen auch sehr spezifische Aufgaben im Bereich der Netzhaut , wie beispielsweise die Umwandlung von Lichtreizen (Phototransduktion) oder Stoffwechselprozesse in der Netzhaut. Mutationen führen hier anfangs noch zu individuell auf die betroffenen Gene und deren Funktion bezogenen Störungen. Im weiteren Verlauf endet aber jede dieser Störungen zwangsläufig mit dem Untergang der photorezeptiven Zellen.
Ein besonderer Ursachenfokus liegt bei Retinitis pigmentosa auch auf dem sogenannten retinalen Pigmentepithel (Stratum pigmentosum), dem die Erkrankung unverkennbar ihren Namen verdankt. Es bildet die Grenzschicht der Netzhaut zur Aderhaut hin und dient sowohl dem Stoffaustausch der Photorezeptoren, als auch der Filterung beziehungsweise Abschattung von Lichtsignalen. Das retinale Pigmentepithel ist ungeachtet der Hautfarbe bei jedem Menschen maximal pigmentiert und damit nahezu schwarz, um als abschattender Lichtfilter fungieren zu können.
Defekte an besagten Pigmentzellen treten diesbezüglich insbesondere bei Menschen mit sehr heller Haut beziehungsweise roten Haaren auf, da hier bereits eine besondere genetische Prädisposition zu einer herabgesetzten Melaninproduktion vorhanden ist.
Vorsicht: In etwa 25 Prozent aller Fälle tritt Retinitis pigmentosa in Kombination mit anderen genetisch bedingten Erkrankungen auf. Hierzu zählt zum Beispiel das Usher-Syndrom, eine autosomal-rezessiv vererbte Hör-Seh-Behinderung, die sich durch eine schon im frühen Kindesalter einsetzende Schwerhörigkeit oder gar eine angeborene Gehörlosigkeit auszeichnet. Im späteren Krankheitsverlauf setzen dann auch die klassischen Krankheitsschübe der Retinitis pigmentosa ein. Weitere denkbare Begleiterkrankungen der Retinitis pigmentosa sind das Bardet-Biedl-Syndrom, Refsum-Syndrom, NBIA-Syndrom, Alport-Syndrom und das Saldino-Mainzer-Syndrom
Bei der als Morbus Coats bekannten Retinitis exsudativa beruht der ursächliche Gendefekt dagegen vielfach auf einer gestörten Synthese bzw. Funktion des Signalmoleküls VEGF (Vascular Endothelial Growth Factor). Das Protein entspringt dem 6. Chromosom und ist zum einen für die Produktion von Stickstoffmonoxid in den Gefäßwänden verantwortlich, wodurch die Erweiterung der Blutgefäße stimuliert und somit Bluthochdruck vorgebeugt wird. Andererseits regen VEGF-Moleküle auch die Gefäßneubildung (Angiogenese) sowie die Produktion von Immunzellen (Makrophagen und Monozyten) im Blut an. Defekte am VEGF-Gen haben folglich nicht nur eine Degeneration der Blutgefäße zur Folge, sondern erhöhen auch das Risiko von Infektionen und Entzündungen, weil die Produktion von Abwehrzellen deutlich herabgesetzt ist.
Die wissenschaftlichen Kenntnisse zu genetischen Ursachen für Retinitis sind bislang noch stark verbesserungswürdig. Das beweist vor allem das Eales-Syndrom alias Retinitis proliferans. Die genauen Hintergründe zur Genese der Erkrankung sind derzeit noch relativ unerforscht, wobei Experten ein Zusammenspiel mehrerer Faktoren vermuten. Neben dem Tuberkuloseerreger Mycobacterium tuberculosis und oxidativem Stress werden hier auch angeborene Autoimmunprozesse sowie eventuelle Blutgerinnungsstörungen in Form einer Koagulopathie als mögliche Einflussfaktoren diskutiert.
Verletzungen der Netzhaut
Ein besonderer Entzündungs- und auch Infektionsherd kann bekanntlich durch Verletzungswunden entstehen. Ein Netzhautriss kommt hier allerdings nicht nur bei Verletzungen durch Fremdkörper im Auge oder bei Gewalteinwirkung von außen vor.
Wesentlich häufiger sind Risse der Auslöser, durch die Flüssigkeitsausbreitungen aus dem Augeninneren treten. Abermals sei hier auf die Retinitis exsudativa verwiesen. Durch den bereits erwähnten, angeborenen Gendefekt kommt es hier zu undichten Stellen in den Blutgefäßen der Netzhaut, wodurch große Mengen an Gefäßflüssigkeit ins umliegende Gewebe austreten. Sofern die Netzhautentzündung bei dieser Form der Retinitis nicht schon durch bestehende Gefäßentzündungen gegeben ist, entsteht sie spätestens dann, und durch den erhöhten Flüssigkeitsdruck können Netzhautrisse entstehen. Diese verursachen ihrerseits, insbesondere auch mit Blick auf die erhöhte Infektionsgefahr, die der Gendefekt bei Retinitis exsudativa mit sich bringt, ein erhöhtes Entzündungsrisiko.
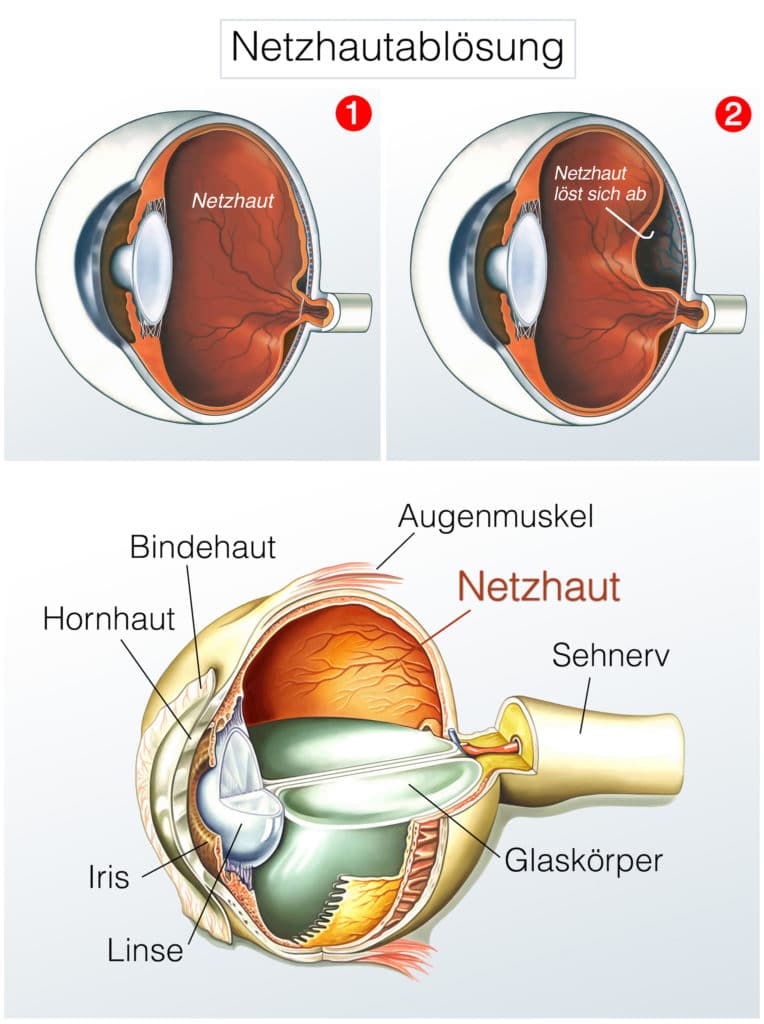
Eine weitere Gefahr ist in Sachen Netzhautriss durch einen undichten Glaskörper gegeben. Er besteht zu etwa 90 % aus Wasser, weshalb Verletzungen am Corpus vitreum zu einem ähnlich gefährlichen Flüssigkeitsaustritt führen können, wie undichte Netzhautgefäße. Eine zunehmende Druckbelastung für die Netzhaut, die in Folge Einrisse oder auch eine Netzhautablösung hervorruft, lässt sich daher auch bei Glaskörperschäden nicht ausschließen.
Die Retinitis pigmentosa wird zwar in der Regel durch angeborene Gendefekte verursacht, kann gelegentlich aber auch auf erworbene Schäden an der Netzhaut zurückgehen. Das ist zum Beispiel bei UV-Schäden durch extreme Sonneneinstrahlung in den Augen der Fall. Hierbei können ähnlich schwere Schäden an den pigmentproduzierenden Netzhautschichten auftreten, wie durch einen Gendefekt.
Darüber hinaus treiben Strahlungsschäden durch UV-Licht auch das Tumorrisiko in die Höhe. Da entsprechende Zellentartungen unnatürlich raumfordernd sind, erhöhen sie die Druckverhältnisse im Auge, weshalb druckbedingte Risse in den Schichten der Augenhaut durchaus ein Risiko darstellen. Und selbst extreme Druckeinwirkungen, wie sie zum Beispiel bei Tauchgängen entstehen, lassen sich als Ursache eines Netzhautrisses nicht gänzlich ausschließen.
Symptome
Die Beschwerden einer Netzhautentzündung sind ungeachtet der verschiedenen Entstehungswege meist dieselben. Charakteristisch ist neben typischen Entzündungszeichen wie Rötungen und Gewebeschwellungen vor allem eine Sehverschlechterung, die schleichend einsetzt und schubweise schlimmer wird. Zu Beginn äußern sich die Sehbeschwerden vor allem in einer zunehmenden Nachtblindheit und Einschränkungen des Gesichtsfeldes (Tunnelblick). Im weiteren Verlauf reagieren betroffene Augen dann auch immer empfindlicher auf grelle Lichtverhältnisse und zeigen Störungen im Kontrast- und Farbsehen. Am Ende dieses Prozesses steht im Endstadium der Krankheit der vollständige Sehverlust.
Einzelne Krankheitsschübe machen sich bei Retinitis für gewöhnlich durch ein auffälliges Brennen der Augen bemerkbar. Dieses kann an Intensität zunehmen je weiter die Krankheit fortschreitet. Außerdem kann es durch die krankheitsbedingten Netzhautschäden auch zu einer Netzhautablösung kommen, welche dann ein starkes Fremdkörpergefühl erzeugt. Insgesamt sind bei Netzhautentzündung folgende Symptome denkbar:
- Schwellungen des Netzhautgewebes,
- Rötungen,
- entzündungsbedingte Erwärmung der Netzhaut,
- brennende Augen,
- Netzhautablösung,
- Fremdkörpergefühl im Auge,
- Nachtblindheit,
- Tunnelblick,
- schlechte Anpassungsfähigkeit der Augen bei sich verändernden Lichtverhältnissen,
- Licht- und Blendempfindlichkeit,
- gestörtes Kontrastsehen,
- gestörte Farbwahrnehmung,
- zunehmender Sehverlust bis hin zur Erblindung.
Achtung: Das Erblindungsrisiko wird bei Formen wie Retinitis pigmentosa zusätzlich durch die Tatsache erhöht, dass sich bei vielen Patienten im fortgeschrittenem Stadium ein Grüner Star (Glaukom) manifestiert. Die Erkrankung ist durch einen Untergang von Nervenfasern im Auge gekennzeichnet, wodurch eine bestehende Sehverschlechterung zusätzlich beschleunigt wird.
Diagnose
Festgestellt werden kann eine Retinitis dank moderner Diagnosemaßnahmen schon im Frühstadium. Auch angeborene Formen der Erkrankung lassen sich bereits im frühen Kindesalter feststellen, sofern Eltern bestehende Symptome rechtzeitig zu deuten wissen.
Nach einer anfänglichen Anamnese werden dann meist zunächst Sehtests durchgeführt, um krankheitsbedingte Sehbeschwerden wie Nachtblindheit, eine herabgesetzte Sehschärfe oder Störungen in der Farbwahrnehmung ermitteln zu können. Ebenso wird in den meisten Fällen standardmäßig ein Elektrodiagramm (ERG) durchgeführt. Dabei wird das Auge gezielten Lichtreizen ausgesetzt, um die darauffolgenden Reaktionen der Netzhaut elektronisch aufzuzeichnen.
Wird eine genetische Ursache hinter der Netzhautentzündung vermutet, so muss nach den Augenuntersuchungen auch eine genetische Diagnostik erfolgen. Hierzu diente in der Vergangenheit üblicher Weise die DNA-Analyse, mit deren Hilfe im Labor entsprechende Genmutationen sichtbar gemacht werden können. Inzwischen gibt es auch modernere Diagnose-Ansätze wie den DNA- oder Protein-Chip, welche sich allerdings teilweise noch in der Entwicklung befinden. Ergänzend zu den Laboruntersuchungen fertigen der behandelnde Arzt bzw. die Ärztin außerdem mit dem Patienten (bei Kindern mit deren Eltern) einen Stammbaum an, der dabei hilft, zu ermitteln, auf welchem Wege sich der ursächliche Gendefekt vererbt hat.
Das Sammeln derartiger Informationen ist auch für die weitere Forschung an Retinitis wichtig, sind hier doch noch viele Fragen zum genetischen Krankheitshintergrund ungeklärt.
Therapie
Während sich eine infektionsbedingte Retinitis bei rechtzeitigem Therapiebeginn relativ unkompliziert behandeln lässt, sieht es bei genetisch und verletzungsbedingten Netzhautentzündungen etwas problematischer aus. Die irreversiblen Schäden, die in solchen Fällen bereits an der Netzhaut entstanden sind, beziehungsweise bereits seit Geburt bestanden haben, lassen sich nur bedingt bis gar nicht rückgängig machen. Allerdings gibt es auch hier einige Maßnahmen, die man ergreifen kann, um den Krankheitsverlauf zumindest abzuschwächen.
Ferner vermeldeten Wissenschaftler gerade auf dem Gebiet der Genetik in den letzten Jahren deutliche Durchbrüche, wenn es darum geht, Krankheitsformen wie Retinitis pigmentosa zu therapieren. Details hierzu entnehmen Sie bitte unserer nachstehenden Übersicht zu möglichen Behandlungsmaßnahmen:
Medikamente
Bei Netzhautentzündungen, die durch eine bakterielle Vorinfektion entstanden sind, hilft grundsätzlich nur die Einnahme von Antibiotika. . Bei bakteriellen Infektionen greifen Ärzte meist auf ein Breitbandantibiotikum zurück. Im Falle von Virus-Infektionen helfen Virostatika, wohingegen Pilzinfektionen mit Antimykotika behandelt werden. Die Wirkstoffe werden bei Retinitis zumeist in Form von Augentropfen angewandt. Bei besonders schweren Verläufen ist allerdings auch eine Direktinjektion in den Augapfel mittels Spritze denkbar.
Sind Vorerkrankungen wie Diabetes mellitus oder Bluthochdruck für die Retinitis verantwortlich, müssen natürlich spezifische Medikamente (Insulin und Blutdruckmittel) eingenommen werden, um die Retinitis als Folgeerkrankung mitbehandeln zu können. Ergänzend kommen abschwellende und entzündungshemmende Medikamente in Frage, wobei Immunsuppresiva wie Prednisolon, Azathiprin und Cyclosporin, die gezielt lokal wirken, ganz klar aggressiven Kortisonpräparaten vorzuziehen sind.
Bei genetisch motivierter Retinitis gab es in der Vergangenheit verschiedene medikamentöse Behandlungsansätze. Beispielsweise wurde versucht, den Krankheitsverlauf mit Vitamin-A-Präparaten zu verlangsamen, da das Vitamin die Netzhaut in besonderem Maße stärkt. Auch Valproinsäure, die üblicherweise zur Behandlung von Epilepsie, Krampfleiden und bipolaren Störungen eingesetzt wird, zeigte in Studien bei der Behandlung verschiedener Erberkrankungen, darunter auch Retinitis pigmentosa, teilweise positive Ergebnisse.
Priorität hat derzeit allerdings die Weiterentwicklung von Gen- und Stammzellentherapien zur Behandlung genetischer Ursachen der Netzhautentzündung, und dass mit beachtlichen Erfolgen. So wurde vor einigen Jahren zum Beispiel eine Gentherapie gegen das fehlerhafte Gen RPE65 entdeckt. Das Protein ist in der Netzhaut an der Weiterleitung von Lichtsignalen beteiligt und eines jener Gene, die für Retinitis pigmentosa verantwortlich sein können. Eine erste erfolgreiche Therapie wurde diesbezüglich bereits 2009 von dem Humangenetiker Dr. Robin Ali durchgeführt. Am University College in London konnte er dank einer Injektion des Gens die Sehkraft eines damals 19-Jährigen Deutschen, der an Retinitis pigmentosa litt, erfolgreich verbessern.
Die RPE65-Gentherapie wurde schließlich offiziell durch die Food and Drug Administration FDA in den USA zugelassen. Robin Ali und sein Forscherteam wurden für ihre Entdeckung im September diesen Jahres mit dem Campalimaud Vision Award ausgezeichnet.
Und auch für ein weiteres Gen namens PDE6ß, das nachweislich Retinitis pigmentosa auslösen kann, ist derzeit eine Gentherapie im Testverfahren. Das Nantes University Hospital führt seit Sommer 2018 hierzu eine Testbehandlung an 12 Patienten durch, bei denen eine Mutation am genannten Gen die Netzhautentzündung auslöst. Die sogenannte Horama-Therapiestammt aus Frankreich und stellt ein weiteres erfolgversprechendes Verfahren zur Behebung genetisch bedingter Retinitis dar, das Betroffenen neue Hoffnung gibt.
Alternativ zur Gentherapie gibt es in diesem Zusammenhang auch noch die Option einer Stammzellentherapie, bei der die beschädigten Gene durch gesunde ersetzt werden. Hierzu ist allerdings ein Lebensspender mit passendem Erbgut von Nöten, und die Injektion der Stammzellen in das Rückenmark ist nicht ohne Komplikationsrisiko.
Ernährung
Wenngleich vorherige Behandlungsmodelle zur Heilung von genetisch bedingter Retinitis durch die jüngsten Optionen in der Gentherapie deutlich überholt erscheinen, so hat doch zumindest der Ansatz der Vitamin-A-Therapie nach wie vor seine Daseinsberechtigung.
Denn das Vitamin verbessert die Umwandlung von Lichtsignalen in Nervenimpulse, was bei Netzhautentzündung insbesondere bei Symptomen wie Nachtblindheit helfen kann. Eine gezielt Vitamin-A-reiche Kost, beispielsweise durch Lebensmittel wie:
- Aprikosen,
- Eier,
- Fenchel,
- magerer Fisch,
- Holunder,
- Honigmelone,
- Karotten,
- Kiwis,
- Kohlgemüse (v.a. Brokkoli und Grünkohl),
- Kürbis,
- Leber,
- Paprika,
- Pfirsiche,
- Salate (v.a. Chicoree und Feldsalat),
- Sellerie,
- Spargel,
- Spinat,
- Süßkartoffeln und Tomaten.
kann sich also tatsächlich positiv auf den Krankheitsverlauf auswirken. Für Retinitis pigmentosa als Begleiterscheinung des Refsum-Syndroms ist zudem eine phytansäurearme Diät angezeigt. Das Syndrom beruht nämlich auf einer Stoffwechselstörung, bei der die Fettsäure Phytansäure nicht abgebaut werden kann und sich deshalb vermehrt in den Gefäßen einlagert. Retinitis ist hier also die Folge einer zunehmenden und entzündlichen Arteriosklerose im Bereich der Netz- und Aderhautgefäße. Enthalten ist diese Säure vor allem in fettreichen Milch- und Fleischprodukten, aber auch in Fisch und Meeresfrüchten, weshalb diese immer nach ihrem tatsächlichen Phytansäuregehalt ausgewählt werden sollten.
Heilkräuter
Heilpflanzliche Hilfe stammt bei einer Netzhautentzündung maßgeblich aus der Traditionellen Chinesischen Medizin (TCM). Hier wird die Erkrankung als Folge eines Ungleichgewichts im Leber- und Nieren-Qi angesehen. Zumindest Assoziationen zur Leber sind hier nicht ganz abwegig, da das Organ in hohem Maße an der Blutreinigung beteiligt ist und Störungen demzufolge auch die Blutversorgung und Gefäßgesundheit der Augen beeinflussen. Empfohlen werden darum Kräuter, die den Qi-Fluss der Leber und Nieren wieder regulieren. Hierzu zählen:
- Gou qi zi – Früchte des Chinesischen Bocksdorns (Lycium chinense),
- Fu pen zi – Brombeeren (Rubus / Fructus Rubi),
- Bai ji li – Früchte des Burzeldorns (Tribulus terrestris),
- Jue ming zi – Samen der Kassie / Gewürzrinde (Cassia tora und Cassia obtusifolia),
- Sang ze – Blätter des Weißen Maulbeerbaums (Morus alba),
- Wu wei zi – Früchte der Schisandra (Schisandra Chinensis),
- Tu si zi – Samen des Chinesischen Teufelszwirns (Cuscuta chinensis),
- Huang qi – Wurzeln des Tragants (Astragalus membranaceus).

Wichtig: Wir weisen ausdrücklich darauf hin, dass Chinesische Kräuter immer von TCM erfahrenen Fachärztinnen oder -ärzten verschrieben und dosiert werden müssen!
Weitere Therapieoptionen
Eine weitere Maßnahme zur Verlangsamung des Krankheitsverlaufs stellt die hyperbare Sauerstofftherapie dar. Dabei wird Patienten gezielt reiner Sauerstoff verabreicht während sie für einen bestimmten Zeitraum, einem erhöhten Umgebungsdruck ausgesetzt sind. Hierfür gibt es spezielle Einrichtungen, welche über die dafür notwendigen Druckkammern verfügen.
Als letztes Mittel soll bei Netzhautentzündung in naher Zukunft auch eine Transplantation künstlicher Retina-Implantate möglich sein, welche die beschädigte Netzhaut des Patienten ersetzt. In ersten Studien wurde dies bereitst getestet, allerdings ist das Verfahren noch nicht vollständig ausgereift. (ma)
Autoren- und Quelleninformationen
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Medizinern und Medizinerinnen geprüft.
- Nele Wellinghausen et al.: Leitlinie Mikrobiologische Diagnostik bei Infektionen des Auges, Deutsche Gesellschaft für Hygiene und Mikrobiologie, (Abruf 12.08.2019), AWMF
- Kara C. LaMattina: Überblick über Uveitis, MSD Manual, (Abruf 12.08.2019), MSD
- Sonia Mehta: Retinitis Pigmentosa, MSD Manual, (Abruf 12.08.2019), MSD
- Leila M. Khazaeni: Untersuchung bei Augenkrankheiten, MSD Manual, (Abruf 12.08.2019), MSD
- Gerhard K. Lang: Augenheilkunde, Thieme Verlag, 5. Auflage, 2014
- Cordula Dahlmann, Johannes Patzelt: Augenheilkunde, Urban & Fischer Verlag, Elsevier GmbH, 4. Auflage, 2016
- Nils Alteheld, Gernot Roessler, Peter Walter: Towards the bionic eye - The retina implant: Surgical, opthalmological and histopathological perspectives, Implantable visual prostheses (pp.487-93), (Abruf 12.08.2019), PubMed
- Kenneth Mitton et al.: Different effects of valproic acid on photoreceptor loss in Rd1 and Rd10 retinal degeneration mice, Molecular vision, (Abruf 12.08.2019), PubMed
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.