Dicke Waden werden häufig als relativ unspezifisches Beschwerdebild wahrgenommen, dass nicht immer mit einer äußerlich sichtbaren Schwellung der Waden einhergehen muss. Oftmals wird damit lediglich das Gefühl geschwollener Unterschenkel beziehungsweise ein Druckgefühl in den Waden beschrieben. Je nach Ursache der Verdickung kommen unterschiedliche Behandlungsmöglichkeiten wie z.B. Verbände, blutverdünnende Medikamente oder Bewegungstrainings in Frage. Begleitend bieten sich verschiedene naturheilkundliche Verfahren wie beispielsweise die Hydrotherapie an.
Inhaltsverzeichnis
Definition
Als „dicke Waden“ werden in diesem Artikel sowohl sämtliche krankhaften Erweiterungen des normalen Umfangs der Waden beziehungsweise des Wadenmuskels (Musculus gastrocnemius), als auch das Gefühl geschwollener Waden, verstanden. Erweiterungen des Wadenumfanges durch erhöhte Fettablagerungen beziehungsweise massives Übergewicht sind hier explizit nicht berücksichtigt.
Symptomatik
Äußerlich erkennbar dicke Waden können als akute Schwellung im hinteren Teil des Unterschenkels sowie in Form einer chronischen Erweiterung dessen Umfangs auftreten. Gleiches gilt für das Gefühl dicker Waden, welches eine wahrgenommene Druckerhöhung und Spannung in diesem Bereich beschreibt. Begleitend haben viele Betroffene Schmerzen an der Wade bzw. im Unterschenkel.
Abhängig von den Ursachen der dicken Waden können weitere Beschwerden, wie beispielsweise ein Kribbeln in den Gliedern beziehungsweise ein Taubheitsgefühl in den Beinen, Fersenschmerzen, Knöchelschmerzen und Fußschmerzen hinzukommen.
Die Schwellungen sind oftmals nicht nur auf die Waden beschränkt, sondern können zudem die Füße oder gar das gesamte Bein erfassen. Beinschmerzen, Dicke Beine und dicke Füße beziehungsweise geschwollene Füße gehören demnach mitunter zu den Begleitsymptomen der dicken Waden. Häufig treten die Beschwerden bei den Betroffenen vermehrt unter Belastung und gegen Abend auf.
Ursachen von dicken Waden
Traumaverletzungen, wie Frakturen des Knöchels, Wadenbeins oder Schienbeins sowie Rupturen (Risse) der Achillessehne oder andere Bänder im Bereich des Fußgelenks, verursachen in der Regel heftige Hämatome, die häufig auch im Wadenbereich sichtbar werden. Es zeigt sich eine massive Schwellung, die nach kurzer Zeit zunächst bläulich-dunkelviolett und anschließend gelblich-dunkelgrünlich erscheint.
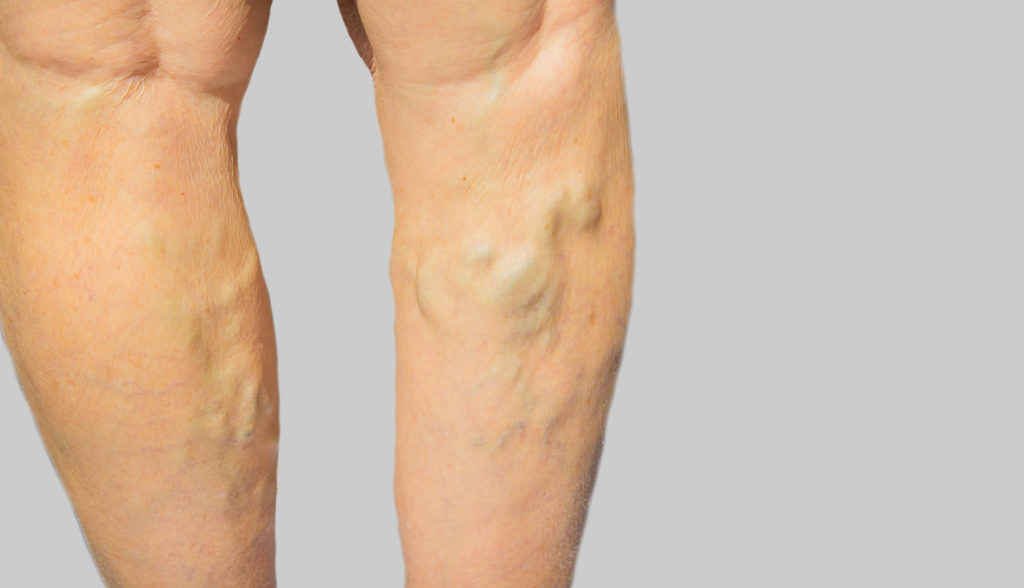
Nicht selten wird das Beschwerdebild dicker Waden durch Gefäßerkrankungen wie zum Beispiel Krampfadern oder eine Venenschwäche bedingt. Ebenso kommen Durchblutungsstörungen, beispielsweise im Zuge einer Arterienverkalkung, in Betracht. Ein Gefäßverschluss (Thrombose) kann zu einer plötzlich auftretenden Schwellung im Beinbereich führen.
Eine weitere mögliche Ursachen der Wadenschwellung sind sogenannte Lymphödeme. Diese Flüssigkeitsansammlungen im Zellzwischenraum gehen auf eine Beeinträchtigung des Lymphsystems beziehungsweise des Lymphabflusses zurück. Ursache hierfür können zum Beispiel Fehlbildungen beziehungsweise Entwicklungsstörungen der Lymphgefäße, krankhafte Veränderungen durch bakterielle, mykogene und virale Infektionen oder Schädigungen durch Operationen, Bestrahlungen und chemotherapeutische Maßnahmen sein.
Dicke Waden durch körperliche Belastung
Hohe Belastung, zum Beispiel beim Leistungssport, führt relativ häufig zu dem Gefühl dicker Waden, wobei dies vermehrt mit Muskelkater im Wadenmuskel verbunden ist. Begleitend sind unter Umständen akute Wadenkrämpfe zu beobachten. Äußerlich sichtbar werden die dicken Waden hier in der Regel nicht.

Im Zuge einer übermäßigen Beanspruchung der Muskulatur kann sich jedoch ein sogenanntes funktionelles Kompartmentsyndrom entwickeln, das auch äußerlich sichtbare Veränderungen bewirkt. Die Muskeln werden zu stark trainiert und das Muskelvolumen nimmt deutlich zu, während sich die umgebenden Bindegewebeschichten (Faszien) nicht entsprechend ausdehnen. Der Druck auf das Gewebe führt zu einer Durchblutungsstörung, die nachhaltige Schäden der Muskeln und Nerven bedingt. Erfolgt keine therapeutische Versorgung, kann das Gewebe absterben. Es droht ein vollständiger Verlust der Wadenmuskulatur. Auch massive Prellungen beziehungsweise Blutergüsse verursachen mitunter ein Kompartmentsyndrom.
Ursache Löfgren-Syndrom
Gelegentlich zeigt sich im Rahmen des sogenannten Löfgren-Syndroms ebenfalls eine Schwellung im Wadenbereich. Die rötlichen Schwellungen (Erythema nodosum) treten allerdings nicht an den Waden sondern an den Unterschenkel-Vorderseiten auf (dasselbe gilt auch für die Ulcera cruris). Gekennzeichnet ist die Erkrankung allgemein durch eine Lymphknotenschwellung, Polyarthritis insbesondere im Bereich des Sprunggelenks und eine Entzündung des Unterhautfettgewebes. Es zeigen sich plötzlich auftretende knotige, geschwollene und überwärmte Hautrötungen, die einen Durchmesser von rund zehn Zentimetern erreichen können. Begleitend leiden viele Betroffene an unspezifischen Symptomen wie chronischer Müdigkeit und Fieber.
Organische Ursachen für Verdickungen der Wade
Als Ursache kommt eine Erkrankung der Organe in Betracht. So führt zum Beispiel eine Schilddrüsenunterfunktion (Hypothyreose) oder auch eine Schilddrüsenüberfunktion (Hyperthyreose) mitunter zur Bildung eines sogenannten Myxödems.
Dies zeigt sich meist als rötliche, jedoch nicht überwärmte, Schwellung im Bereich der Extremitäten und des Gesichts. Die Haut wird trocken und rau. Die Schwellung geht auf die Ablagerung von sogenannten Glykosaminoglykanen im Zellzwischenraum zurück. Erfolgt keine therapeutische Versorgung, droht den Betroffenen ein lebensgefährliches Myxödemkoma.
Wadenschwellung durch Gewebeschädigung – Ulcus cruris
In seltenen Fällen zeigt sich im Wadenbereich ein sogenanntes Ulcus cruris. Dabei handelt es sich um eine Schädigung der Gewebesubstanz, welche in der Regel mit einer offenen, nicht beziehungsweise kaum verheilenden Wunde einhergeht. Der Unterschenkel erscheint im Umfeld der Wunde gerötet und geschwollen. Das Ulcus cruris („offenes Bein“) kann sich zum Beispiel im Zuge eines chronischen Kompartmentsyndroms entwickeln.
Diagnose
Anhand der Angaben zu den Symptomen und deren Auftreten lassen sich in der Regel bereits erste Rückschlüsse auf die möglichen Ursachen der dicken Waden ziehen. Eine körperliche Untersuchung mit Abtasten (Palpation) und gegebenenfalls Abhorchen des Unterschenkels liefert weitere Hinweise. Ein Ulcus cruris und ein Myxödem lassen sich auf diesem Wege normalerweise bereits eindeutig bestimmen. Bildgebende Verfahren (Ultraschall, Computertomographie, Magnetresonanztomographie und Röntgenaufnahmen) dienen zum Beispiel bei Knochenbrüchen und Bänderrissen, aber auch bei Durchblutungsstörungen und Lymphödemen zur Sicherung der Diagnose.
Um ein Kompartmentsyndrom eindeutig festzustellen, kann eine Drucksonde in das betroffene Gewebe eingeführt werden. Bei Verdacht auf ein Löfgren-Syndrom wird unter Umständen die Entnahme einer Gewebeprobe (Biopsie) zur Diagnosesicherung erforderlich. Darüber hinaus liefern Blutuntersuchungen wichtige Hinweise auf Entzündungsprozesse im Organismus und auf möglicherweise vorliegende Erkrankungen der Schilddrüse.
Behandlung bei Wadenverdickung
Die Behandlung ist gemäß den verschiedenen Auslösern recht variabel. Liegt den Beschwerden eine zu hohe Belastung oder ein Kompartmentsyndrom zugrunde, ist eine Schonung des Wadenmuskels vorgesehen, die Beine werden gekühlt und hochgelegt. Bei einem akuten Kompartmentsyndrom kann jedoch eine operative Faszienspaltung (Fasziotomie) erforderlich werden, um den Druck von dem Gewebe zu nehmen.
Hat sich aufgrund einer Schilddrüsenerkrankung ein Myxödem entwickelt, erfolgt in der Regel eine medikamentöse Therapie. Bei einem Myxödemkoma ist die intravenöse Verabreichung von Schilddrüsenhormonen, Corticosteroiden und Glukose vorgesehen. Begleitend wird versucht den Elektrolythaushalt zu stabilisieren.
Das Löfgren-Syndrom wird in den meisten Fällen ebenfalls medikamentös behandelt. Dabei können zunächst sogenannte nicht-steroidale Antiphlogistika und später auch Kortikoide (Untergruppe der Corticosteroide) zum Einsatz kommen. Zeigt sich auf Basis der genannten Medikamente kein Heilungserfolg, werden unter Umständen sogenannte Zytostatika verabreicht.
Ein Ulcus cruris ist in vielen Fällen auf konventionellem Wege (Wundreinigung, Heilsalben, Verbände) nicht in den Griff zu bekommen, so dass hier relativ häufig eine operative Entfernung des geschädigten Gewebes – unter Umständen mit anschließender Hauttransplantation – erforderlich wird.
Durchblutungsstörungen lassen sich abhängig von den Ursachen auf unterschiedlichem Wege therapieren. In vielen Fällen kann Bewegungstraining beziehungsweise Herzkreislauftraining bereits eine deutliche Verbesserung der Durchblutung der Beine bewirken. Ergänzend eingesetzte gerinnungshemmende und blutverdünnende Medikamente sollen den Blutfluss erleichtern und somit die Durchblutung der Extremitäten positiv beeinflussen. Bei Gefäßveränderungen, wie beispielsweise Krampfadern, ist schlimmstenfalls ein operativer Eingriff erforderlich.
Beeinträchtigungen des Lymphabflusses sind mit Krankengymnastik, Lymphdrainagen und dem Tragen von Kompressionsstrümpfen in den meisten Fällen erfolgreich zu behandeln. Zeigen die konventionellen Verfahren keinen Erfolg, kann unter Umständen eine Operation helfen, den Lymphabfluss wieder herzustellen.

Naturheilkunde bei dicken Waden
Begleitend können bei der Therapie verschiedene naturheilkundliche Methoden angewandt werden.So kann zum Beispiel die Hydrotherapie zu einer deutlichen Verbesserung der Durchblutung in den Waden beitragen. Kneipp-Kuren im eigenen Bad können z.B. in Form des bekannten Wassertretens in der heimischen Badewanne oder kalten Wadengüssen durchgeführt werden.
Wassertreten gegen dicke Waden
Wichtig: Achten Sie zu Beginn der Anwendung unbedingt auf warme Füße und im Anschluss auf eine gute Wiedererwärmung. Wassertreten ist nicht geeignet bei Menstruationsbeschwerden, Schüttelfrost, Blasenentzündung bzw. Harnwegsinfekt, Nierenleiden, schweren arteriellen Durchblutungsstörungen sowie Erkrankungen der Geschlechtsorgane und des Unterleibs. |
Homöopathische Mittel, Schüssler Salze und zahlreiche Präparate mit Heilpflanzen haben sich ebenfalls bei dicken Waden im Zusammenhang mit Durchblutungsstörungen bewährt. Zu nennen ist hier vor allem die Rosskastanie, welche unter anderem eine abschwellende, durchblutungsfördernde und entzündungshemmende Wirkung hat. Arzneimittel mit Rosskastanie (z.B. Gele oder Salben) kommen bei Venenschwäche und anderen Gefäßerkrankungen, aber auch bei Schwellungen z.B. infolge einer Verstauchung oder Prellung zum Einsatz.
In Form eines Tees stärkt die Rosskastanie die Venen und wirkt Schmerzen und Schwellungen in den Waden aufgrund von Durchblutungsstörungen entgegen.
Rezept für Rosskastanien-Tee:
|
Weitere bewährte Hausmittel bei Wadenschmerzen und Schwellungen sind Steinklee und Beinwell, die in verschiedenen Venensalben enthalten und gut für die äußerliche Anwendung geeignet sind.

Sind Wassereinlagerungen in den Beinen die Ursache für dicke Waden, können oft schon einfache Bewegungsübungen helfen: Stellen Sie sich hierfür aufrecht hin und wippen Sie immer wieder gleichmäßig von den Zehenspitzen auf die Hacken hin und her, um die Pumpmechanik der Füße anzuregen. Eine weitere effektive Übung, die auch im Sitzen oder Liegen durchgeführt werden kann, ist das abwechselnde Strecken und Heranziehen der Füße.
Bewährte Hausmittel gegen Wasser in den Beinen und Wadenschwellungen sind Teemischungen mit Wacholderbeeren, Brennnessel oder Birkenblättern. Weiterhin hilft oft schon ein regelmäßiges Hochlagern der Beine, wenn die Waden vor allem nach langem Stehen oder Sitzen dick werden.
Die manuellen Behandlungsansätzen des Rolfing, der Osteopathie und Chiropraktik, bieten sich ihrerseits bei einer funktionellen Beeinträchtigung des Wadenmuskels an, können jedoch auch bei Durchblutungsstörungen und Lymphödemen einen positiven Effekt entfalten. (fp, nr)
Autoren- und Quelleninformationen
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Medizinern und Medizinerinnen geprüft.
- Cornelia Fischer-Börold, Friederike Krumme: Venenleiden: Beschwerden erkennen, lindern, vorbeugen. Visite – Die Gesundheitsbibliothek, Schlütersche Verlag, 2008
- Otto Braun-Falco, Gerd Plewig, Helmut Heinrich Wolff, Walter H.C. Burgdorf, Michael Landthaler:Dermatologie und Venerologie, Springer, 2005
- Pschyrembel Online: www.pschyrembel.de (Abruf: 05.09.2019), Myxödem
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.