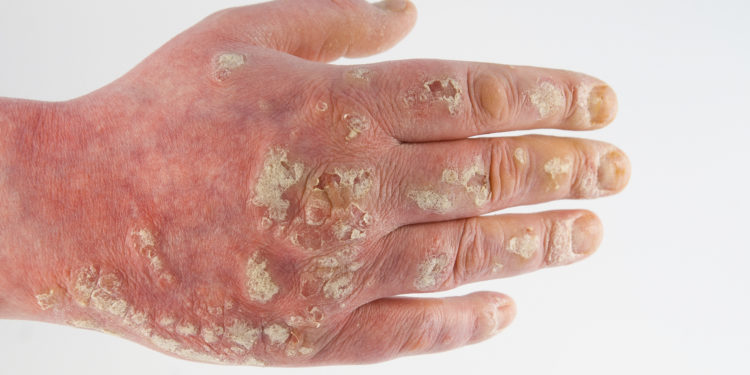
Schuppiger Hautausschlag
Mit dem Begriff „Hautflechte“ werden verschiedene Arten von entzündlichen Hauterkrankungen beschrieben, die durch einen leicht schuppigen Ausschlag gekennzeichnet sind. In vielen Fällen treten zudem Juckreiz und Hautrötungen auf, wodurch eine Flechte äußerst unangenehm und belastend für den Betroffenen werden kann. Verursacht wird die schuppige Haut häufig durch eine Infektion mit so genannten „Fadenpilzen“ (Dermatophyten), möglich sind aber z. B. auch erbliche Faktoren, Autoimmunerkrankungen oder eine Infektion mit bestimmten Herpesviren („Röschenflechte“).
Inhaltsverzeichnis
Risikofaktoren
Es bestehen eine Reihe von Risikofaktoren, welche z. B. im Falle der häufig auftretenden Schuppenflechte den Ausbruch bzw. eine Verschlechterung der Erkrankung begünstigen können. Hierzu zählen unter anderem Stress, eine falsche Ernährung, Rauchen, Alkoholkonsum, bestimmte Medikamente oder äußere mechanische Reize wie Druck oder Verletzungen. Wird die Flechte auf der Haut frühzeitig erkannt, kann sie durch eine lokale Therapie mit kortisonhaltigen Präparaten oder Antipilzmitteln (Antimykotika) meist gut behandelt werden. Einige Erkrankungen wie z.B. die Schuppenflechte nehmen hingegen oft einen chronischen Verlauf und treten schubweise auf. Dementsprechend ist es gerade hier wichtig, Risikofaktoren zu vermeiden und die beanspruchte Haut richtig zu pflegen, wobei die Naturheilkunde eine hilfreiche Unterstützung bieten kann.
Arten von Hautflechte
Mit dem Begriff „Flechte“ werden verschiedene Arten von entzündlichen Hauterkrankungen bezeichnet, die allesamt durch einen Hautausschlag mit fein schuppiger Oberfläche gekennzeichnet sind, welcher sich deutlich von der gesunden Haut abgrenzt. Die Bezeichnung geht dabei auf die Ähnlichkeit mit der Struktur der Flechten (z.B. auf Baumrinden) aus der Pflanzenwelt zurück, obwohl es sich dabei im biologischen Sinne gar nicht um Pflanzen, sondern um Pilze (Fungi) handelt.
Eine häufige Variante der Hautflechte stellt z.B. die Knötchenflechte (Lichen ruber planus) dar, weitere Formen sind unter anderem die Schuppenflechte (Psoriasis), Röschenflechte (Pityriasis rosea) sowie andere Hautpilzerkrankungen (Dermatomykosen) wie zum Beispiel die so genannte „Bartflechte“ oder die Kleienpilzflechte.
Dabei ist eine Pilzbesiedlung auf der Haut in gewissem Rahmen ganz normal und ungefährlich, denn der Körper ist normalerweise in der Lage, eine ungehinderte Vermehrung durch sein natürliches Abwehrsystem erfolgreich zu bekämpfen. Gefährlich werden Pilze erst, wenn sie sich unkontrolliert vermehren können, was z.B. durch übermäßiges Schwitzen oder eine geschwächte Abwehr infolge einer chronischen Erkrankung, regelmäßiger Medikamenteneinnahme oder Mangelernährung verursacht werden kann.
Knötchenflechte
Eine vergleichsweise häufig auftretende Form der Hautflechte ist die so genannte „Knötchenflechte“ („Lichen ruber planus“). Diese entzündliche Hautkrankheit tritt meist zwischen dem 30. und dem 60. Lebensjahr auf und äußert sich durch eine Ansammlung von (zu Beginn) rötlich bis (im weiteren Verlauf) violett-bräunlichen, stark juckenden, flachen Hautknötchen (Papeln), die einen matten bzw. wachsähnlichen Glanz haben und scharf begrenzt sind.
Die Papeln sind leicht erhaben und im oberen Bereich abgeflacht, häufig zeigen sich nach einigen Wochen außerdem feine weißliche, netzartige Linien an der Oberfläche (Wickham-Streifen). In den meisten Fällen treten die Knötchen auf der Beugeseite der Unterarme und Handgelenke, aber auch im Bereich der Fußknöchel, Lenden sowie in der Kreuzbeinregion und auf dem Unterschenkel auf. Seltener ist auch der Rumpf betroffen, zudem kann bei einem schweren Verlauf auch der ganze Körper mit den stecknadelkopfgroßen Knötchen „übersät“ sein.
Der stark Juckender Hautausschlag stellt dabei meist eine große Belastung für die Betroffenen dar, hinzu kommt, dass mechanische Belastungen wie z.B. Kratzen die Haut zusätzlich reizen und dadurch schnell zu einer Verstärkung der Beschwerden und der Entstehung neuer Knötchen auf bis dahin nicht betroffenen Hautbereichen führen. Neben der Haut können die Lichen ruber-Papeln auch die Schleimhäute (Lichen ruber mucosae) betreffen, wodurch es zu weißlichen Verfärbungen oder schmerzhaften offenen Stellen kommt. Hier sind am häufigsten die Wangenschleimhaut sowie die Seitenflächen der Zunge betroffen, möglich sind aber auch weiße Knötchen am Gaumen, Zahnfleisch oder auf der Rückseite der Zunge.
Seltener kann sich der Lichen ruber auch im Genitalbereich ausbilden, bei Männern häufig im Bereich der Eichel sowie bei Frauen an den Innenseiten der großen bzw. kleinen Schamlippen. Darüber hinaus ist es möglich, dass die netzförmigen, weißlichen Linien oder kleinen Knötchen – unabhängig vom Geschlecht – auch im Analbereich auftreten, wobei es im Falle einer stärkeren Entzündung auch zu nässenden oberflächlichen Verletzungen der Haut kommen kann (Erosionen). Durch die Lichen ruber im Genital- und/oder Analbereich leiden viele Betroffene an sehr unangenehmen Beschwerden, typisch sind zum Beispiel eine juckende Scheide, Afterjucken oder starkes Brennen, wobei diese Symptome häufig auch in Kombination auftreten.
Darüber hinaus ist ein Befall der Haare möglich (Lichen ruber follicularis oder planopilaris), wodurch es zu Abschuppungen der Haut und teilweise auch zu Haarausfall kommt. Zudem zeigen sich bei einigen Patienten Veränderungen an den Finger- und Fußnägeln, indem z.B. Längsrillen, Grübchen, Spaltungen oder Wachstumsstörungen auftreten. Seltener kommen hier auch eine Ausdünnung oder brüchige Nägel vor, was in einigen Fällen dazu führt, dass diese dauerhaft geschädigt werden und am Ende ausfallen.
Auslöser für die typischen Hautveränderungen bei einem Lichen ruber planus ist die Entzündung der Haut, welche dadurch entsteht, dass bestimmte Zellen des Immunsystems die unterste Schicht der Oberhaut angreifen und die unterste Zellschicht zerstören. Die Ursache für diesen Prozess ist jedoch bislang unbekannt, vermutet wird jedoch häufig, dass es sich um eine Autoimmunerkrankung handelt, infolge derer das Immunsystem fälschlicherweise die eigenen Hautzellen angreift.
Neben dem kommen erbliche Ursachen sowie Chemikalien oder Arzneimittel (z.B. Antibiotika, Entwässerungstabletten oder Medikamente gegen Bluthochdruck) als Ursache in Betracht, ebenso sind auch Viruserkrankungen der Leber (Virushepatitis), Begleiterkrankungen wie Diabetes, erhöhte Cholesterin- oder Harnsäurewerte, Kontaktallergien (bei Befall der Mundschleimhaut) gegen Gold, Amalgam, Inhaltsstoffe von Zahnpasta o.ä. sowie psychische Faktoren wie anhaltender Stress, Konflikte etc. möglich.
Hautflechte / Hautausschlag im Gesicht
Treten rötliche, schuppige Flecken im Bereich der Gesichtsbehaarung auf, können diese auf eine Bartflechte (medizinisch „Tinea barbae“) hindeuten, eine durch bestimmte Pilze verursachte Hauterkrankung (Mykose), welche ausschließlich Männer betrifft. Bei den Pilzen handelt es sich um so genannte „Fadenpilze“ (Dermatophyten), die zu einer spezifischen Infektion der Haut führen und sich im Gegensatz zu anderen Pilzen nur von Kohlenhydraten und Keratin ernähren. Dementsprechend befallen Dermatophyten ausschließlich keratinhaltige Bereiche des Körpers wie Haut, Haare oder Nägel und bewirken dort die typischen runden, leicht schuppigen rötlichen Flecken, welche teilweise nässen und häufig zu starkem Juckreiz führen.
Da sich die zunächst runden Flecken im weiteren Verlauf oft mit den Haarfollikeln am Haaransatz verbinden, kommt es bei vielen Männern zu kleinen Knoten oder Pusteln, welche sich schnell zu einem Abszess oder sogar einer eitrigen Entzündung des Haarbalgs und des dazugehörigen Gewebes (Furunkel bzw. Karbunkel) weiter entwickeln können. Obwohl die Hauterkrankung „Bartflechte“ heißt, ist der Bart selbst keine Voraussetzung für die Entstehung und den weiteren Verlauf, stattdessen ist bei vielen Betroffenen nicht mal einer vorhanden.
In den meisten Fällen handelt es sich bei den Fadenpilzen um die Arten „Trichophyton mentagrophytes“ oder „Trichophyton verrucosum“, welche in erster Linie durch Nagetiere bzw. Rinder übertragen werden. Daher sind häufig Männer von einer Bartflechte betroffen, die in ländlichen Gebieten leben bzw. die engen Kontakt zu den entsprechenden Tieren haben. Meist reicht für eine Ansteckung z.B. schon das Kratzen an der Wange, nachdem zuvor ein infiziertes Tier kurz mit der Hand berührt wurde.
Erschwerend kommt hinzu, dass die Pilze nicht nur sehr ansteckend sind, sondern auch jahrelang überleben und äußeren Einflüssen wie z.B. hohen Temperaturen standhalten. Dementsprechend kommt dem körpereigenen Immunsystem eine zentrale Rolle bei der Abwehr der Erreger zu, während eine Infizierung durch eine Immunschwäche infolge von Diabetes, Durchblutungsstörungen, bestimmte Medikamenten bzw. „Immunsuppressiva“ (wie z.B. Kortison) etc. folglich erleichtert wird.
Röschenflechte
Eine weitere häufige Form der Hautflechte ist die so genannte „Röschenflechte“ (Pityriasis rosea), bei der es sich um eine harmlose, aber meist sehr unangenehme, entzündliche Hauterkrankung handelt. Charakteristisch ist hier eine zunächst einzelne ovale Rötung z.B. am Oberkörper, die etwa münzgroß, etwas erhaben und scharf begrenzt ist sowie leicht schuppt („Primärmedaillon”). Von dieser breiten sich meist im Zeitraum von 7-14 Tagen zahlreiche weitere Rötungen aus, meist am Oberkörper, aber auch an Oberarmen und Oberschenkeln, Gesicht – Hände und Füße sind hingegen in der Regel nicht betroffen.
Häufig ist der Oberkörper schließlich von Flecken nahezu „übersät“, wobei diese meist nur kaum oder gar nicht jucken und deutlich kleiner als das Primärmedaillon sind. Ein Juckreiz entsteht erst, wenn der Haut z.B. durch häufiges Duschen oder übermäßiges Schwitzen Feuchtigkeit entzogen wird. Neben dem kommt es in selteneren Fällen zu weiteren Symptomen wie einem allgemeinen Krankheitsgefühl, ständiger Müdigkeit und Abgeschlagenheit, Kopfschmerzen und/oder Appetitlosigkeit.
Auch bei der Pityriasis rosea sind die genauen Ursachen bislang nicht geklärt, vielfach wird jedoch von Experten eine Infektion mit bestimmten Herpesviren (HHV-6, HHV-7) sowie eine genetische Disposition vermutet. Auch Stress und Allergien werden teilweise als begünstigende Faktoren betrachtet, was jedoch ebenfalls nicht belegt ist. Fest steht jedoch, dass die Röschenflechte bei Kindern und Erwachsenen gleichermaßen auftreten kann, wobei am häufigsten Kinder bzw. Jugendliche und jüngere Erwachsene zwischen dem 10. und 35. Lebensjahr betroffen sind.
Schuppenflechte
Neben dem kommt im Falle von flechtähnlichen Hautveränderungen eine Schuppenflechte (Psoriasis) in Betracht, bei der es sich um eine häufig auftretende, nicht ansteckende Erkrankung handelt, die in den meisten Fällen chronisch verläuft. Kennzeichnend sind hier rote, erhabene Hautstellen, die mit glänzenden, silbrig-weißlichen Schuppen bedeckt sind. Die Herde der Schuppenflechte („Plaques“) können dabei in einigen Fällen sehr klein sein, meist werden sie jedoch mindestens münzgroß und können sowohl vereinzelnd und scharf begrenzt auftreten als auch großflächig zusammenwachsen (Psoriasis geographica).
Typisch ist ein starker Juckreiz, zudem ist die Haut meist sehr trocken und rissig. Generell tritt die Erkrankung in erster Linie an den Streckseiten von Armen (Ellbogen) und Beinen (Schienbeinbereich, Kniescheibe) sowie auf der Kopfhaut auf, zudem können auch Gesäß, Brust, Rücken, Achselhöhlen, der Bauchnabel oder der Bereich der Geschlechtsorgane bzw. des Afters betroffen sein. In vielen Fällen sind neben der Haut auch die Nägel betroffen (Nagelpsoriasis), was wiederum zu Symptomen wie beispielsweise kleinen, runden Vertiefungen („Tüpfelnägel“), verdickter Nagelunterhaut und krümeligen bzw. extrem brüchigen Nägel führt.
Bei der Schuppenflechte handelt es sich um eine so genannte „Autoimmunreaktion“, bei der sich die körpereigene Abwehr gegen eigene Körperzellen richtet. Wodurch diese Reaktion konkret ausgelöst wird, ist bislang nur zum Teil erforscht. Als gesichert gilt jedoch, dass die Anfälligkeit für die Hauterkrankung erblich bedingt ist. Allerdings wird nicht die Ausprägung vererbt, wodurch es vorkommen kann, dass beide Eltern keine Symptome zeigen, während beim Kind die Psoriasis durchaus in Erscheinung tritt.
Dementsprechend reicht die Erbanlage alleine offenbar nicht aus, um die Schuppenflechte auszulösen, stattdessen müssen weitere Risikofaktoren hinzukommen, damit diese erstmalig auftritt bzw. im Falle einer bereits bestehenden Erkrankung verstärkt wird. Zu diesen gehören äußere mechanische Reize (z.B. Druck, Hautverletzungen) sowie „innere“ Einflussfaktoren wie Stress, Alkohol, Rauchen, eine falsche Ernährung oder Medikamente wie Interferon oder Betablocker.
Es können unter anderem Infektionskrankheiten, Übergewicht, hormonelle Umstellungen (Pubertät, Schwangerschaft, Wechseljahre etc.) oder klimatische Umstände als Auslöser wirken. Dementsprechend kann im Grunde jeder, der genetisch veranlagt ist, eine Schuppenflechte entwickeln, was prinzipiell in jedem Alter passieren kann. Dennoch leidet der Großteil der Betroffenen am „Typ I“ bzw. „Frühtyp“ der Psoriasis vulgaris, welcher vor dem 40. Lebensjahr auftritt und seinen Gipfel zwischen dem 15. und 25. Lebensjahr hat. Ein erster Ausbruch im frühen Kindesalter sowie bei älteren Menschen ist hingegen eher selten.
Der Verlauf einer Psoriasis ist individuell verschieden, meist tritt die Flechte chronisch in Form von immer wieder kehrenden Schüben auf. Dadurch wechseln sich bei vielen Betroffenen Phasen mit starken Symptomen mit solchen, die (nahezu) beschwerdefrei sind ab, wobei der nicht vorhersehbare Verlauf oft zu einer enormen psychischen Belastung führt. Häufig verbessert sich die Flechte in den warmen Monaten infolge der Sonnenstrahlung, während z.B. Adipositas (Übergewicht) die Beschwerden noch verstärken kann.
Hautpilz
Kreisförmige, bräunliche Flecken auf der Haut, die vor allem an Rücken und Brust auftreten, können auch auf eine so genannte „Kleienpilzflechte“ (medizinisch: „Pityriasis versicolor“) hindeuten. Bei dieser handelt es sich um eine nicht ansteckende Pilzerkrankung der Haut, welche hauptsächlich durch den Hefepilz „Malassezia furfur“ verursacht wird. Durch die Infektion entstehen bei dieser Form der Flechte schmerzlose Flecken, die bei Menschen mit eher dunklem Teint heller (Pityriasis versicolor alba) sowie bei blasseren Personen dunkler (Pityriasis versicolor rubra) als die übrige Haut sind.
Die Größe der Stellen kann stark variieren, sodass diese nur linsengroß auftreten, aber auch landkartenartig die Haut überziehen können. Seltener tritt zudem ein leichter Juckreiz auf, wird dann an der betroffenen Stelle gekratzt, lösen sich normalerweise an der Oberfläche feine, kleieartige Schuppen ab, weshalb diese Hauterkrankung als „Kleienpilzflechte“ bezeichnet wird.
Der Hefepilz Malassezia furfur gehört dabei bei fast allen Menschen zur natürlichen Hautflora, wobei die Kopfhaut das hauptsächliche Erregerreservoir darstellt. Hier ernährt sich der Pilz in erster Linie von den Fettsubstanzen im Talg und führt dabei normalerweise nicht zu Veränderungen der Haut. In einigen Fällen kommt es jedoch zu einer krankhaften (pathogenen) Vermehrung der Pilze, welche zum Ausbruch der Kleienpilzflechte führt.
Die Gründe für diese Entwicklung sind bislang nicht vollständig geklärt, bekannt sind jedoch eine Reihe von Risikofaktoren, die offenbar eine Pityriasis versicolor begünstigen können. Zu diesen gehören beispielsweise ein feucht-warmes Klima, starkes Schwitzen, eine veranlagungsbedingt fettige Haut sowie fettreiche Cremes und Lotionen, denn hier findet der Pilz durch viel Fett und das feucht-warme Milieu ideale Wachstumsbedingungen.
Neben dem kann eine Kleienpilzflechte durch Stress, Tragen synthetischer Kleidung, mangelnde Hygiene oder bestimmte Medikamente (Antibabypille, Antibiotika etc.) ausgelöst werden, ebenso wie durch eine geschwächte Immunabwehr und bestimmte Grunderkrankungen wie Diabetes mellitus. Da gerade ein feucht-warmes Klima die Vermehrung des Pilzes Malassezia furfur fördert, kommt die Kleienpilzflechte besonders häufig in tropischen Klimazonen vor, wo nach Information des Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) teilweise bis zu 40% der Menschen betroffen sind. In Ländern mit gemäßigtem Klima entwickelt sich der Hautpilz hingegen laut dem IQWiG nur bei schätzungsweise einem Prozent der Bevölkerung, wobei insgesamt vor allem jüngere Erwachsene unter den Hautflecken leiden.
Wird die Pityriasis versicolor mit Antipilzmitteln (Antimykotika) behandelt, nimmt sie meist einen günstigen Verlauf, indem die Beschwerden verschwinden und sich die dunkler bzw. heller gefärbten Hautstellen wieder der normalen Hautfarbe angleichen. Da die Flechte jedoch auch nach erfolgreicher Behandlung häufig wiederkehrt, wird zur Vorbeugung eines erneuten Auftretens normalerweise eine dauerhafte Behandlung der Kopfhaut empfohlen, auf welcher sich besonders oft der Erreger Malassezia furfur findet.
Hierfür eignen sich zum Beispiel spezielle Shampoos mit pilzabtötenden Wirkstoffen, die wie herkömmliche Pflegeprodukte zur alltäglichen Haarwäsche verwendet werden. Zudem sollten Betroffene darauf achten, wachstumsfördernde Faktoren wie z.B. luftundurchlässige Kleidung, schweißtreibende Aktivitäten oder fettreiche Bodylotionen zu vermeiden. Bleibt die Therapie der Kleienpilzflechte aus, wird die Pityriasis versicolor in der Regel chronisch, wodurch sie insbesondere in den warmen Sommermonaten immer wieder plötzlich auftritt.
Hautflechte behandeln: Medikamente
Wichtig ist es bei einer Hautflechte zunächst, die schuppigen Fleckchen als Warnsignale des Körpers so früh wie möglich wahrzunehmen und von einem Dermatologen auf die Ursache hin untersuchen zu lassen. Dabei sollte der Besuch des Facharztes so schnell wie möglich erfolgen, denn eine Flechte kann sich schnell ausbreiten und dadurch zu einer massiven Belastung für den Betroffenen werden. Die Therapie einer Hautflechte erfolgt bei einem normalen Verlauf normalerweise zunächst durch eine lokale Behandlung der betroffenen Hautstellen. Dabei kommen – je nach Ursache der Flechte – spezielle Cremes, Lotionen und Salben mit unterschiedlichen Wirkstoffen zum Einsatz, wie z.B. Kortison, Harnstoff, Clotrimazol oder Methotrexat zum Einsatz.
Es können auch andere lokale Behandlungsformen, wie z. B. die Licht- (Bade-PUVA-Therapie), Kälte- (Kryotherapie) oder Lasertherapie eingesetzt. Bei sehr schweren Verläufen Verläufen kann darüber hinaus eine innerliche (systemische) Therapie notwendig sein, bei welcher die Wirkstoffe über Tabletten oder Injektionen in den Körper aufgenommen werden und dadurch ihre Wirkung im gesamten Organismus entfalten.
In Ausnahmefällen kann auch eine Kombination aus lokaler und systemischer Therapie angezeigt sein, während bei anderen Formen der Hautflechte oft gar keine spezielle Behandlung erforderlich ist. Handelt es sich z.B. um einen Lichen ruber planus (Knötchenflechte), heilt dieser in den meisten Fällen nach einigen Wochen bzw. Monaten von selbst aus.
Darüber hinaus bestehen auch hier verschiedene Therapiemöglichkeiten, welche je nach Art und Schwere der Krankheit eingesetzt werden können. Zur Behandlung einzelner, kleinerer Hautstellen kommen z.B. meist kurzfristig Kortisonsalben oder Kortisonpflaster in Frage, bei großflächigem oder ausschlagartigem Befall kann eine Therapie mit Kortison-Tabletten den Heilungsverlauf positiv beeinflussen. Dabei sollte jedoch generell darauf geachtet werden, dass die entzündungshemmenden Mittel nicht über längere Zeit und nur in Absprache mit dem Arzt angewendet werden, um Nebenwirkungen von Cortison wie dünne Haut oder rote Gesichtsäderchen zu vermeiden.
Neben dem kommen weitere lokale Behandlungsformen, wie z. B. eine spezielle Form der Licht- (PUVA-Therapie) oder Kältetherapie (Kryotherapie) zum Einsatz, gegen den starken Juckreiz wirken oft kühlende Umschläge, Eiswürfel oder Gelkissen wohltuend. In einigen Fällen könnn hier auch Antihistaminika helfen, wichtig ist aber vor allem, trotz des starken Juckens nicht an den betroffenen Hautstellen zu kratzen, um die Beschwerden nicht noch zu verstärken.
Ist die Mundschleimhaut (oraler Lichen ruber planus) betroffen, können ebenfalls spezielle Kortisonpräparate zum Einsatz kommen, hier ist es außerdem besonders wichtig, zusätzliche Reizungen zu vermeiden. Dementsprechend sollte auf den Verzehr von sauren, heißen und scharfen bzw. stark gewürzten Speisen und Getränken sowie auf Nikotin und Alkohol verzichtet und auf eine gründliche Zahn- und Mundpflege geachtet werden. Darüber hinaus ist es ratsam, Zahnprothesen ärztlich überprüfen und gegebenenfalls ersetzen zu lassen, da diese, ebenso wie Karies, auch eine Knötchenflechte begünstigen bzw. verschlimmern können („Köbner-Phänomen“).
Sind die Symptome auf eine Röschenflechte zurück zu führen, heilen die schuppigen Flechten ebenfalls normalerweise innerhalb von 8-10 Wochen ohne weitere Behandlung ab und hinterlassen dabei keine Narben o.ä. Unterstützend sollten hier jedoch luftundurchlässige Kleidung und starkes Schwitzen durch Sport, Sauna, heißes Baden und Duschen etc. vermieden werden, um einen Wärmestau zu verhindern, welcher zu einer zusätzlichen Reizung der Flechte und damit zu massivem Juckreiz und starken Entzündungen führen kann.
Gegen den Juckreiz können z.B. Präparate mit dem Wirkstoff Polidocanol oder schwach wirksame kortisonhaltige Mittel eingesetzt werden, zudem kann eine Lichttherapie (Phototherapie) in einigen Fällen unterstützend auf den Heilungsprozess wirken. Bevor die roten Flecken „auf eigene Faust“ behandelt werden, sollten diese jedoch immer medizinisch abgeklärt werden, denn für schuppige Rötungen am Oberkörper kommen zahlreiche Ursachen in Betracht, sodass nicht in jedem Fall eine Röschenflechte vorliegen muss.
Hausmittel bei Hautflechte
Neben den schulmedizinischen Ansätzen und Verfahren bieten sich eine Reihe sinnvoller Hausmittel an, um eine Hautflechte auf natürlichem Wege zu behandeln und Beschwerden wie Juckreiz oder Hautrötungen zu lindern. In vielen Fällen helfen zum Beispiel mehrmals täglich durchgeführte Waschungen der betroffenen Stellen mit Kamillentee, ebenso können lauwarme Umschläge mit Teerkleie oder Heilerde helfen, die Haut zu beruhigen und den Juckreiz zu lindern. Gegen das Jucken haben sich auch kühlende Kompressen (Eiswürfel, feuchte Umschläge etc.) bewährt, ebenso wie eine Paste aus Honig und Zimt bzw. Honig und gehacktem Knoblauch, welche dünn auf die juckende Stelle aufgetragen wird.
Ein altbekanntes Hausmittel gegen Schuppenflechte stellen Buttermilchkompressen dar, für welche ganz einfach ein Tuch in Buttermilch getränkt und für etwa 20 Minuten auf die betroffenen Hautstellen aufgelegt wird. Wie bei Neurodermitis kann hier zudem eine Salbe oder Ölmischung mit echten Lavendelöl pflegend und wohltuend wirken, darüber hinaus bieten sich für flechtartige Hautprobleme weitere Heilpflanzen und Kräuter wie z.B. Birknrindee, Heublumen, Salbei, Thymian oder Wacholder an.

Das wilde Stiefmütterchen eignet sich gut zur Behandlung einer Hautflechte bzw. akuten und chronischen Erkrankungen der Haut, da es unter anderem Flavonoide und Saponine enthält, welche zum einen den Stoffwechsel fördern und zum anderen entzündungshemmend wirken. Zur äußerlichen Anwendung empfiehlt sich hier z.B. ein Aufguss, welcher abgekühlt für Umschläge verwendet wird. Für diesen werden 1,5 Gramm getrocknetes Stiefmütterchenkraut (aus der Apotheke) mit 150 Millilitern Wasser überbrüht und fünf Minuten ziehen gelassen. Zur innerlichen Behandlung kann zudem eine Tee-Kur eine wirksame Hilfe bei einer Hautflechte bieten. Hier werden 2 TL getrocknetes Stiefmütterchenkraut (bei Kindern 1 TL) mit 250 ml siedendem Wasser übergossen und nach zehn Minuten Ziehzeit abgegossen. Von dem fertigen Tee trinken Erwachsene täglich acht bis zehn Wochen lang je 3 bis 4 Tassen, Kinder bekommen etwa acht Wochen lang morgens und abends je eine Tasse.
Um einer Hautflechte bestmöglich vorzubeugen, ist vor allem ein intaktes, starkes Immunsystem wichtig, welches als „Schutzschild“ fungiert und Erreger erfolgreich bekämpfen kann. Dementsprechend sollte jederzeit auf eine gesunde, ausgewogene Ernährung mit viel Vollkornprodukten, Obst und Gemüse sowie ausreichend Schlaf und Bewegung bzw. körperliche Aktivität geachtet werden. Auch Stress kann das Immunsystems beeinträchtigen, denn werden Stresshormone ausgeschüttet, reduziert der Körper automatisch die Produktion von Abwehrzellen. In der Folge steigt die Anfälligkeit für Erreger, die unter normalen Umständen „keine Chance“ gehabt hätten.
Auch wenn sich Hektik, innere Unruhe, Druck und Anspannung im Alltag nicht ganz vermeiden lassen, können bewusst eingesetzte Entspannungsübungen beim Stressabbau helfen und dadurch Ausgeglichenheit und ein Gefühl der inneren Balance unterstützen. Hier kommen verschiedene Verfahren und Techniken wie z.B. progressive Muskelrelaxation, Meditation, autogenes Training oder Yoga in Betracht, auch eine Psychotherapie kann in einigen Fällen eine sinnvolle Hilfe sein, um z.B. die Ursachen des chronischen Stresses zu verstehen und Bewältigungsstrategien zu erlernen. (nr)
Autoren- und Quelleninformationen
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Medizinern und Medizinerinnen geprüft.
- Merck and Co., Inc.: Lichen ruber planus (Knötchenflechte) (Abruf: 13.08.2019), msdmanuals.com
- Deutsche Haut- und Allergiehilfe e.V.: Patienteninformation Knötchenflechte - Lichen ruber planus (Abruf: 13.08.2019), dha-allergien.de
- Deutscher Psoriasis Bund e.V.: Psoriasis (Abruf: 13.08.2019), psoriasis-bund.de
- Deutsche Dermatologische Gesellschaft (DDG): S3-Leitlinie Therapie der Psoriasis vulgaris, Stand: Oktober 2017, Leitlinien-Detailansicht
- Ärztliches Zentrum für Qualität in der Medizin: Psoriasis - Schuppenflechte der Haut (Abruf: 13.08.2019), patienten-information.de
- Amboss GmbH: Pityriasis rosea (Schuppenröschen) (Abruf: 13.08.2019), amboss.com
- Prof. Dr. med. Peter Altmeyer: Pityriasis rosea L42 (Abruf: 13.08.2019), enzyklopaedie-dermatologie.de
- Centers for Disease Control and Prevention (CDC): Types of Fungal Diseases (Abruf: 13.08.2019), cdc.gov
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.