Bei übelriechendem Urin handelt es sich meist um einen deutlichen Hinweis auf eine gesundheitliche Beeinträchtigung. Denn im Normalfall riecht frischer Harn neutral und hat eine klare, leicht gelbe Farbe. Tritt ein unangenehmer Geruch auf, handelt es sich in vielen Fällen um einen Harnwegsinfekt oder eine Störung des Stoffwechsels wie eine Diabetes-Erkrankung. In selteneren Fällen kann eine vererbte Störung des Aminosäurestoffwechsels vorliegen, welche umgangssprachlich als „Ahornsirupkrankheit“ bezeichnet wird.
Eine Geruchsveränderung kann auch durch bestimmte Lebensmittel wie z.B. Spargel, Knoblauch oder Kaffee entstehen, ebenso wie durch Medikamente oder nach übermäßigem Alkoholkonsum. Um eine ernste Erkrankung ausschließen zu können, sollte bei übelriechendem Harn immer vorsichtshalber ein Arzt aufgesucht werden. Wird beispielsweise eine Blasenentzündung während einer Schwangerschaft nicht frühzeitig behandelt, kann dies zu ernsthaften Folgen wie z.B. vorzeitigen Wehen führen.
Inhaltsverzeichnis
Definition
Beim Urin (auch „Harn“ genannt) handelt es sich um ein flüssiges Ausscheidungsprodukt, welches in den Nieren gebildet und anschließend über die ableitenden Harnwege (Nierenbecken, Harnleiter, Harnblase und -röhre) ausgeschieden wird. Die Entleerung der Harnblase („Miktion“ oder auch „Wasserlassen“) dient dabei vor allem der Regulierung des Flüssigkeits- und Elektrolythaushalts, zudem wird der Körper von Stoffwechselabbauprodukten (zum Beispiel Harnstoff, Harnsäure), Medikamentenresten und anderen giftigen Stoffe „gereinigt“, indem diese mit dem Urin ausgeschwemmt werden.
Je nach Flüssigkeitsaufnahme werden von den Nieren täglich etwa 1,5 bis zwei Liter Harn gebildet, wobei bei jeder Miktion normalerweise circa 200 bis 400 Milliliter abgegeben werden. Der Urin besteht zu 95 Prozent aus Wasser, der übrige Teil setzt sich aus Elektrolyten und Harnstoff sowie in unterschiedlichen Anteilen unter anderem aus Vitaminen, organischen Säuren (z.B. Zitronen- und Oxalsäure), Kreatinin und Harnsäure zusammen.
Harnbeschaffenheit: Was Geruch und Farbe verraten
Im Normalfall hat der Urin eine klare, leicht gelbe Farbe, welche durch Stoffwechselprodukte (Urochrome) wie beispielsweise Porphyrine oder Bilirubin entsteht. Je nach Aufkommen der Urochrome bzw. mit der Nahrung aufgenommener Substanzen, kann der Urin jedoch auch eine ganz andere Färbung haben. Beispiele sind hier intensiv gelb (hypotoner Urin), rot-bräunlich, schwarz oder grün. Ebenso kann er weiß oder farblos bzw. durchsichtig (z.B. bei Diabetes) erscheinen. Natürlicherweise riecht frischer Urin neutral. Der typisch beißend-stechende ammoniakartige Geruch entsteht erst nach längerer Zeit durch die bakterielle Zersetzung.
Urin gilt generell als wichtiger Indikator für verschiedene Erkrankungen. Dementsprechend stellt die Urinuntersuchung (Harnanalytik) eine der ältesten medizinischen Methoden dar, durch welche unter anderem Nieren- und Harnwegserkrankungen, Diabetes oder Lebererkrankungen erkannt werden können. Neben optischen Auffälligkeiten wie Blut im Urin oder einer Trübung spielen die Farbe und der Geruch des Harns bei der Diagnosestellung eine wichtige Rolle. So kann beispielsweise dunkler Urin auf eine kranke Leber oder streng riechender Harn auf eine Stoffwechselstörung hindeuten.

Ursachen von übelriechendem Urin
Im Normalfall riecht der Urin beim Wasserlassen unauffällig. Erst wenn der Harnstoff nach einiger Zeit durch Bakterien in Ammoniak umgewandelt wird, entsteht der strenge, typisch stechend-beißende Gestank. Dementsprechend ist dieser normalerweise ein Hinweis auf mangelnde Sauberkeit und Hygiene, wie man es zum Beispiel von Toiletten an Autobahnrastplätzen oder länger nicht geputzten Badezimmern kennt.
In anderem Fällen kommt es vor, dass der Harn bereits beim Urinieren einen merkwürdigen, unangenehmen Geruch hat, zum Beispiel nach dem Verzehr bestimmter Lebensmittel (wie z.B. Spargel) sowie bei Erkrankungen wie Diabetes mellitus oder einer bakteriellen Infektion. Bei Neugeborenen kann ein auffälliger Geruch des Harns auf eine angeborene Störung des Fettstoff- oder Aminosäurestoffwechsels hinweisen. Dementsprechend sollte jegliche Abweichung beachtet und umgehend ärztlich abgeklärt werden, um gesundheitliche Risiken zu vermeiden.
Stinkender Urin nach Spargel
Häufig kommt es nach dem Verzehr von bestimmten Medikamenten (wie z.B. Penicillin) oder Lebensmitteln zu einer vorübergehenden Veränderung des Uringeruchs. Diese ist dementsprechend im Normalfall ungefährlich ist und erfordert keine ärztliche Behandlung.
Zu den „Klassikern“ zählen hier vor allem Zwiebeln, Knoblauch, Kaffee und Spargel. Bei letzterem entsteht der unangenehm-beißend, teilweise kohlartige Geruch beispielsweise aufgrund eines Enzyms, welches die im Spargel enthaltene Asparagusinsäure in schwefelhaltige Stoffe zersetzt. Dies betrifft jedoch nicht jeden gleichermaßen. Eine Untersuchung aus dem Jahr 1987 konnte zeigen, dass lediglich 43 Prozent der Probanden über das entsprechende Enzym verfügten und dadurch von stinkendem Urin nach dem Genuss von Spargel betroffen waren.
Fest steht: Die Gene sind entscheidend, dass nicht jeder Spargel im Urin riechen kann. Denn die Fähigkeit zum Abbau von Asparagusinsäure wird vererbt. „Duftet“ es folglich bei beiden Elternteilen streng, nachdem sie das „königliche Gemüse“ gegessen haben, sind auch die Kinder in jedem Fall betroffen, bei nur einem Elternteil sinkt die Chance auf 50 Prozent.

Übel riechender Urin durch Entzündung
Oft entsteht der üble Geruch im Zuge einer Harnwegsinfektion, womit eine Entzündung der ableitenden Harnwege gemeint ist, welche meist durch Bakterien entsteht. Unterschieden wird zwischen zwei Formen: Bei der unteren Harnwegsinfektion handelt es sich um einen Harnröhreninfekt bzw. eine Blasenentzündung (Zystitis). Bei einem oberen Infekt liegt hingegen eine Nierenbeckenentzündung (Pyelonephritis) vor.
In den meisten Fällen handelt es sich um eine Infektion mit dem natürlich vorkommenden Darmbakterium Escherichia coli (E.-coli, Kolibakterien), welches über die Harnröhre in den Harntrakt gelangt und dort eine Entzündung hervorruft. Seltener sind Pilze oder Viren verantwortlich, ebenso kann es sich um eine so genannte hämatogene Infektion handeln, bei welcher der Erreger über das Blut weiter verbreitet wird.
Frauen erkranken insgesamt weit aus häufiger an einem Harnwegsinfekt, da sie eine deutlich kürzere Harnröhre haben. Zudem liegt die Harnröhrenöffnung näher am After als bei Männern, wodurch Darmbakterien leichter in die Harnröhre gelangen. Dementsprechend kommen bei Frauen verschiedene Ursachen in Frage, wie zum Beispiel das Abwischen nach dem Stuhlgang oder Abtrocknen nach dem Baden bzw. Duschen vom After Richtung Vagina oder ungeschützter vaginaler Geschlechtsverkehr im direkten Anschluss an Anal- oder Oralverkehr.
Weitere Risikofaktoren sind beschichtete Kondome, ein Diaphragma und falsche Intim-Hygiene, da die schützende Vaginal-Schleimhaut durch Intimsprays oder desinfizierende Lotionen schnell angegriffen wird und Erreger somit leichter eindringen und einen Infekt verursachen können.
Frauen mit einem sehr aktiven Sexualleben sind generell anfälliger für eine Blasenentzündung, da die Scheiden-, Harnröhren- und Blasenwände eng beieinander liegen und durch häufigen sexuellen Kontakt mechanisch stark gereizt werden. In der Folge kommt es zu einer Schwächung des Abwehrsystems, wodurch wiederum die Erreger entsprechend schneller in die Harnwege gelangen („Honeymoon Zystitis“).
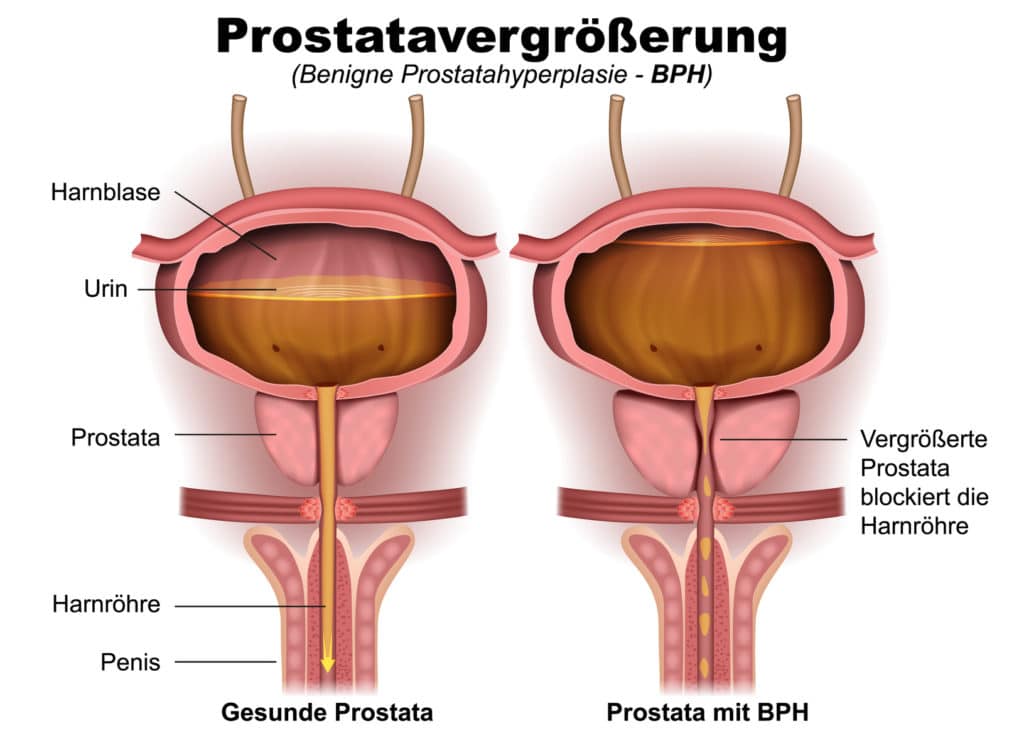
Eine Fehlbildung der Harnwege, Blasen- bzw. Nierensteine, Tumore oder ein Dauerblasenkatheter können einen Infekt begünstigen. Weiterhin sind Menschen mit einem geschwächten Immunsystem oder Diabetes mellitus stärker gefährdet, ebenso wie ältere Männer, die unter einer vergrößerten Prostata (Prostatahyperplasie) leiden.
Beschwerden bei Harnwegsinfekt
Abhängig davon, wie schwer der Infekt ist und welche Strukturen betroffen sind, können im Einzelfall ganz unterschiedliche Symptome auftreten. Zum Teil verspüren Frauen außer einem unangenehmen Gefühl beim Wasserlassen gar keine weiteren Einschränkungen.
Typische erste Anzeichen sind ein ungewöhnlich häufiger Harndrang, Beschwerden beim Wasserlassen (starkes Brennen, krampfartige Schmerzen), unangenehm riechender Urin, ein abgeschwächter Harnstrahl sowie Unterbauchschmerzen. Das häufige Wasserlassen ist dabei in einigen Fällen so stark ausgeprägt, dass Betroffene von dem Harndrang regelrecht überrascht werden und es zum Einnässen kommt, sofern nicht rechtzeitig eine Toilette erreicht wird.
Weitere Anzeichen sind Trübungen bzw. dunkler Urin, auch Blut im Urin ist bei einem Harnwegsinfekt möglich. Handelt es sich dabei um eine Nierenbeckenentzündung, verläuft der Infekt meist besonders schwer, indem zusätzlich Fieber, Schüttelfrost, massive Bauchschmerzen oder Flankenschmerzen, Übelkeit und Erbrechen sowie ein allgemeines „Grippe-Gefühl“ auftreten.
Bei Männern mit einer gleichzeitig bestehenden Prostataentzündung kann es zu Blut im Sperma, sexueller Lustlosigkeit, Erektions- und Ejakulationsstörungen kommen.

Stinkender Urin in der Schwangerschaft
In der Schwangerschaft kann es schnell zu übelriechendem Urin kommen, denn in dieser Zeit besteht ein deutlich erhöhtes Risiko für einen Harnwegsinfekt. Hintergrund ist, dass die Muskeln des Harnleiters aufgrund der hormonellen Umstellung entspannt werden, wodurch sich der Fluss des Urins von den Nieren zur Blase verlangsamt und Keime leichter als sonst aufsteigen können.
Achtung: Kommt es in der Schwangerschaft zu einem solchen Infekt, gilt besondere Vorsicht. Denn bleibt eine rechtzeitige Behandlung aus, können schnell die Nieren mitbetroffen sein, wodurch es wiederum im Ernstfall zu Früh- oder Fehlgeburten kommen kann.
Ursache Diabetes mellitus
Eine weitere typische Ursache für unangenehm riechenden Harn ist die chronische Stoffwechselerkrankung Diabetes mellitus, die zu den weltweit am weitesten verbreiteten Krankheiten zählt. Dabei werden unter dem Begriff „Diabetes“ verschiedene Krankheitsbilder subsumiert, die als gemeinsames Merkmal einen dauerhaft erhöhten Blutzuckerspiegel aufweisen.
Generell wird bei der so genannten Zuckerkrankheit zwischen einem Diabetes vom Typ I und Typ II unterschieden. Hinzu kommt die Sonderform „Schwangerschaftsdiabetes“ (Gestationsdiabetes), welche sich bei circa 5% der werdenden Mütter etwa ab der 20. Schwangerschaftswoche entwickelt, normalerweise nach der Geburt aber von selbst wieder verschwindet.
Vom Typ I-Diabetes sind vor allem Kinder und Jugendliche betroffen. Die Ursache liegt hier meist in einer schweren Schädigung der Bauchspeicheldrüse, wodurch das lebenswichtige Hormon Insulin nicht mehr ausreichend produziert werden kann. Dementsprechend muss in diesen Fällen das notwendige Insulin durch Spritzen verabreicht werden, was – wie die Nahrungsaufnahme auch – gemäß eines genauen Zeitplans erfolgen muss, um den Körper ständig mit ausreichend Energie zu versorgen.

Der Typ I Diabetes betrifft jedoch nur etwa 5% aller Fälle. Die häufigste Form ist die Typ-II-Variante, welche über 90 Prozent der Diabetes-Erkrankungen in Deutschland ausmacht. Von dieser sind im Unterschied zur juvenilen (jugendlichen) Zuckerkrankheit vorrangig ältere Menschen betroffen („Altersdiabetes“), doch auch immer mehr Kinder leiden an Typ-2-Diabetes.
Der Typ II entsteht zum einen durch ein vermindertes Ansprechen der Körperzellen auf Insulin (Insulinresistenz). Möglich sind weiterhin erbliche Veranlagung, eine gestörte Insulinausschüttung und eine gestörte Produktion bestimmter Darmhormone. Zudem tritt der Typ II zumeist in Kombination mit Bluthochdruck, Übergewicht (vor allem am Bauch) und Fettstoffwechselstörungen auf. Diese körperlichen Veränderungen werden unter der Bezeichnung “metabolisches Syndrom“ (auch “Wohlstandssyndrom”) zusammengefasst.
Die Symptome hängen bei Diabetes davon ab, in welchem Stadium sich die Erkrankung befindet, wobei zu Beginn bei beiden Formen meist nur geringfügige oder teilweise sogar gar keine Beschwerden auftreten. Typisch sind zum Beispiel starker Durst, Kopfschmerzen, Schwindel, Abgeschlagenheit, häufiges Wasserlassen und übel riechender Urin. Weiterhin können Übelkeit und Erbrechen, Heißhunger auf Süßes, starker Juckreiz oder Sehstörungen wie beispielsweise Augenflimmern auftreten.
Gerade der Typ-II verläuft oft lange ohne eindeutige Symptome, sodass er erst spät erkannt wird. Dadurch drohen in vielen Fällen gesundheitliche Spätfolgen wie schlecht heilende Wunden und geschwollene Füße („diabetischer Fuß“), Erkrankungen der Netzhaut („diabetische Retinopathie“), Nervenschädigungen oder sogar ein Herzinfarkt.
Beim Typ I treten die Symptome hingegen in den meisten Fällen sehr viel früher auf, wobei es vor allem zu Gewichtsverlust, Unwohlsein, starkem Durst und verstärktem Wasserlassen kommt. Möglich ist auch, dass sich infolge extrem hoher Blutzuckerwerte ein so genanntes „diabetisches Koma“ (Coma diabeticum) mit Bewusstseinsverlust einstellt.
Ahornsirupkrankheit
In sehr seltenen Fällen kann die so genannte „Ahornsirupkrankheit“ der Auslöser für unangenehm reichenden Urin sein. Diese wird auch als „Verzweigtkettenkrankheit“ oder „Leuzinose“ bezeichnet. Es handelt sich um eine angeborene, nicht geschlechtsbezogen (autosomal) und rezessiv vererbte Störung im Aminosäurestoffwechsel, wodurch die Eiweißbausteine (Aminosäuren) Leucin, Isoleucin und Valin nicht mehr entsprechend abgebaut werden können. In der Folge kommt es zu einer Anhäufung dieser Aminosäuren und einigen Abbauprodukten in sämtlichen Organen und Körperflüssigkeiten. Eins der Abbauprodukte erinnert in seinem Geruch an Ahornsirup bzw. Maggi-Würze.

Die häufigste Form der Erkrankung tritt bereits in den ersten Lebenstagen auf und äußert sich vor allem durch Erbrechen, Trinkschwäche, Lethargie, einen unangenehm süßlich-würzigen Uringeruch, Versteifung des Nackens und Atemprobleme, die bis zu Bewusstlosigkeit und Krampfanfällen führen können. Dementsprechend ist eine frühe Erkennung und Behandlung der Erkrankung besonders wichtig. Unbehandelt kann die Ahornsirupkrankheit zu einer schweren Übersäuerung des Körpers (Ketoazidose) mit Herz- Kreislaufversagen bzw. Atemstillstand führen und damit unter Umständen tödlich enden.
Neben der „klassischen“ Variante zeigen sich die Symptome bei der so genannten intermediären Form der Leuzinose erst im Säuglingsalter. Typisch sind hier vor allem wiederkehrendes Erbrechen, Wachstumsstörungen, eine Verzögerung der psychomotorischen Entwicklung sowie verschiedene Störungen der Bewegungskoordination (Ataxie).
Die „intermittierende“ Verlaufsform tritt erst im Alter von 12 bis 24 Monaten auf. Bei dieser sind die Betroffenen oft zunächst völlig unauffällig und weisen keine körperlichen, geistigen oder neurologischen Defizite auf. Dies ändert sich jedoch im Falle außergewöhnlicher Stoffwechselbelastungen (Fieber, Impfungen, Operationen etc.), durch welche die Patienten Symptome wie Ataxie, Bewusstseinsstörungen, Koma oder eine Ketoazidose entwickeln, welche unbehandelt tödlich verlaufen kann.
Behandlung bei übelriechendem Urin durch Harnwegsinfekt
Ist ein Harnwegsinfekt die Ursache, erfolgt die Therapie in Abhängigkeit davon, wie und wodurch dieser entstanden ist. Liegt ein bakterieller Infekt ohne weitere Risikofaktoren vor („unkomplizierter Harnwegsinfekt“), reicht normalerweise ein Antibiotikum aus. Treten sehr starke Schmerzen auf, kann der Arzt parallel schmerzlindernde oder krampflösende Mittel verschreiben. Oft wirkt schon Wärme (z.B. Wärmflasche, Körnerkissen) sehr wohltuend. Wichtig ist es, ausreichend Flüssigkeit zu sich nehmen (mindestens zwei bis drei Liter am Tag), um die Harnwege entsprechend zu spülen und trotz der Beschwerden regelmäßig die Blase zu entleeren.
Handelt es sich um einen komplizierten bzw. chronischen Infekt, kann in manchen Fällen auch eine längere Antibiotika-Therapie notwendig sein. Bestehen weitere Risikofaktoren wie zum Beispiel Diabetes, eine Prostatavergrößerung oder ein Blasenstein, müssen diese nach Möglichkeit (zum Beispiel durch einen operativen Eingriff) beseitigt werden, um eine chronische Infektion zu verhindern.
Tritt der Harnwegsinfekt während einer Schwangerschaft auf, muss die Behandlung so schnell wie möglich erfolgen. Denn bei Nicht-Behandlung steigt das Risiko für eine Nierenbeckenentzündung (Pyelonephritis), durch welche es wiederum zu vorzeitigen Wehen und im schlimmsten Fall zu einer Früh- oder Fehlgeburt kommen kann. Dementsprechend sollte bei ersten Symptomen wie einem Brennen oder Stechen beim Wasserlassen, einem nicht nachlassenden Harndrang oder übelriechendem Harn umgehend ein Arzt aufgesucht werden. Zur Behandlung kommen in der Schwangerschaft jedoch nur bestimmte Antibiotika wie z.B. Pivmecillinam in Frage, um sicher zu stellen, dass die Gesundheit des ungeborenen Kindes nicht beeinträchtigt wird.
Behandlung bei Diabetes
Die Therapie eines Diabetes mellitus hängt davon ab, welche Form der Erkrankung vorliegt. Generell sollten die Behandlungsziele im jeweiligen Fall individuell zwischen Patient und Arzt vereinbart und regelmäßig überprüft werden. Da beim Typ-1-Diabetes ein absoluter Insulinmangel vorliegt, müssen Betroffene das lebenswichtige Hormon ihr Leben lang spritzen. Hier stehen zum einen Normalinsulin sowie zum anderen sogenannte „Insulinanaloga“ zur Verfügung, bei denen einige Aminosäuren ausgetauscht werden.
Bei einem Typ II sind die Therapiemöglichkeiten komplexer. Da diesem Typ oft Übergewicht bzw. Adipositas (Fettleibigkeit) in Verbindung mit Bewegungsmangel zugrunde liegt, sind eine Umstellung der Ernährung und regelmäßige körperliche Bewegung von elementarer Bedeutung, um das zentrale Ziel der Gewichtsabnahme zu erreichen. Tritt durch diese Maßnahmen keine Besserung ein, kommen blutzuckersenkende Medikamente bzw. später auch Insulin zum Einsatz.

Wichtig ist vor allem, dass sich Betroffene bewusst machen, dass der Erfolg der Therapie maßgeblich vom eigenen Handeln bestimmt wird. Diabetes ist zwar nicht heilbar, doch eine umfangreiche Diabetiker-Schulung kann helfen, durch Tipps und Informationen zu entsprechender Ernährung, Diät, Bewegung und Medikamenten, die Lebensqualität und Lebenserwartung der Patienten beträchtlich zu erhöhen. Dementsprechend sollten die individuell abgestimmten Therapiemaßnahmen fest und dauerhaft in den Alltag integriert und verantwortungsvoll umgesetzt werden. Weiterhin müssen Blutzucker- und Blutfettwerte sowie der Blutdruck kontinuierlich durch den behandelnden Arzt überwacht werden.
Therapie Ahornsirupkrankheit
Bei der akuten Therapie der Leuzinose steht die Senkung der Konzentrationen der schädigenden Aminosäuren im Mittelpunkt, zudem muss die Bildung der giftigen Abbauprodukte vermieden werden. Um dies zu erreichen, wird normalerweise die Eiweißzufuhr durch die Nahrung für maximal zwei Tage gestoppt, parallel erfolgt die Gabe energiereicher Stoffe wie Traubenzucker. In den meisten Fällen sind künstliche Ernährung (über Infusion) sowie teilweise eine Blutwäsche (Dialyseverfahren) notwendig, um die Aminosäure Leucin und dessen giftige Abbauprodukte zu senken.
Da die drei Eiweißbausteine Leucin, Isoleucin und Valin bei der Ahornsirupkrankheit (englisch „Maple syrup urine disease”) nicht richtig abgebaut werden können, gleichzeitig aber lebenswichtig sind, müssen diese dem Körper trotz Krankheit in einer ausreichenden Menge zugeführt werden. Die Langzeit- bzw. Dauerbehandlung besteht daher in einer eiweißarmen Diät sowie der gezielten und ergänzenden Aufnahme spezieller leucin-, isoleucin- sowie valinfreien Aminosäurengemische, welche mit Spurenelementen, Vitaminen und Salzen angereichert werden.
Die notwendige Diät bedeutet dabei für die Patienten einen Verzicht auf besonders eiweißreiche Lebensmittel wie beispielsweise Milch bzw. Milchprodukte (Quark, Käse, Joghurt etc.), Fleisch, Eier und Nüsse. Stattdessen sollte der Speiseplan vorwiegend aus Obst, Gemüse, Kartoffeln, Reis sowie eiweißreduzierten Backwaren, Nudeln etc. bestehen.
Naturheilkunde bei unangenehm riechendem Harn
Riecht der Urin unangenehm, muss nicht in jedem Fall eine medikamentöse Therapie erfolgen. Stattdessen kann die Naturheilkunde oft eine wirkungsvolle Alternative bzw. Unterstützung bieten, um die Beschwerden zu lindern. Häufig deutet stinkender Harn auf einen dehydrierten Zustand des Körpers hin, ebenso können größere Mengen von Knoblauch, Fisch, Zwiebeln, Spargel, Alkohol und Eiern für den ungewöhnlich schlechten Geruch verantwortlich sein. Dementsprechend hilft es oft schon, so viel Wasser wie möglich zu trinken (mindestens zwei bis drei Liter am Tag), um die Harnwege zu reinigen und den Körper mit ausreichend Flüssigkeit zu versorgen.

Liegt ein Harnwegsinfekt vor, eignen sich neben Wasser und ungesüßtem Tee besonders spezielle Blasen- und Nierentees mit Extrakten von Heilpflanzen wie Brennessel, Birke oder Wacholder, durch welche die Urinproduktion angeregt wird. Ein Aufguss aus Bärentraubenblättern (Arctostaphylos uva-ursi) wirkt desinfizierend und antibakteriell. Cranberrysaft aus dem Reformhaus oder der Apotheke kann hilfreich sein, da dieser die Anzahl der Bakterien im Blasenbereich reduzieren und ein Festsetzen neuer Bakterien verhindern kann.
Homöopathie bei unkompliziertem Harnwegsinfekt
Handelt es sich um einen „unkomplizierten Infekt“ ohne weitere Risikofaktoren wie z.B. einen Blasenstein oder ein Prostataleiden, kann die Homöopathie helfen. Je nach dem, welche Beschwerden bestehen, kommen hier ganz unterschiedliche Mittel zum Einsatz. Bei starkem Harndrang im Liegen oder Stehen und häufigem Wasserlassen hat sich zum Beispiel Belladonna bewährt. Treten parallel zum ständigen Harndrang starke brennende und/oder stechende Schmerzen beim Urinieren auf, eignen sich Cantharis vesicatoria („spanische Fliege“) und Apis mellifica.
Bei einem eher dumpfen Schmerz und großen Mengen hellem Urin ohne einem Gefühl der Erleichterung, kann Ackerschachtelhalm (Equisteum arvense) helfen. Im Falle starker Beschwerden am Ende der Blasenentleerung sowie bei chronischen Infekten der ableitenden Harnwege empfehlen Experten Sarsaparilla.
Wichtig: Welches Mittel im Einzelfall das richtige ist, sollte ebenso wie die individuelle Dosierung und Einnahmedauer immer im Vorfeld mit einem Heilpraktiker, Apotheker oder naturheilkundlich ausgerichteten Arzt besprochen werden.
Bewährte Hausmittel gegen stinkenden Urin
Für die natürliche Behandlung eines Harnwegsinfekts bieten sich eine Reihe weiterer Hausmittel gegen Blasenentzündung an. Häufig wirkt bereits eine einfache Wärmflasche sehr wohltuend, die je nach schmerzendem Bereich zum Beispiel auf dem Bauch, zwischen den Beinen oder am unteren Rücken platziert wird und so direkt hilft, die Verkrampfungen in Unterleib und Blase zu lösen.

Ein Umschlag mit dem sogenannten Schwedenbitter (Schwedenkräutern) wirkt ebenso entspannend auf die Muskeln der Blase und kann daher den Heilungsprozess positiv beeinflussen.
| Schwedenkräuter-Umschlag gegen Blasenentzündung
Sie benötigen:
Um Hautreizungen zu verhindern, wird zunächst die Region um das Schambein gut mit der Salbe eingecremt. Dann wird das Küchenkrepp bzw. die Watte mit den Kräutern getränkt und auf die betroffene Stelle aufgelegt. Zum Schutz der Kleidung und Bettwäsche kann bei Bedarf ein Stück Plastikfolie darüber gelegt werden. Dieses dient außerdem dazu, dass sich die Feuchtigkeit länger in der Watte hält. Am Schluss wird das Ganze mit einem warmen Tuch bedeckt und der Umschlag für etwa 2 – 4 Stunden auf dem schmerzenden Bereich gelassen. Wird dieser wieder abgenommen, sollte die Haut zur Beruhigung eingepudert werden. Wichtig: Treten dennoch Reizungen auf, hilft es meist schon, wenn eine Weile pausiert und beim nächsten Durchgang die Auflagenzeit verkürzt wird. |
Zu den Heilpflanzen, die wirkungsvoll bei einem Harnwegsinfekt eingesetzt werden können, zählen unter anderem Birkenblätter, Bärentraubenblätter, Goldrutenkraut und Hauhechelwurzel. Ein Tee aus diesen Kräutern unterstützt das Ausspülen von Krankheitserregern, wirkt entkrampfend und entzündungshemmend.
Rezept für Nieren- und Blasentee
Das Wasser zum Kochen bringen. Die Kräuter mischen, zwei Teelöffel davon in eine Tasse geben und mit dem kochenden Wasser überbrühen. Den Aufguss 10 Minuten ziehen lassen, abseihen und in kleinen Schlucken trinken. |
Im Bereich der Hydrotherapie gilt bei übelriechendem Urin infolge einer Blasenentzündung ein ansteigendes Sitzbad als hilfreiches Verfahren. Schüssler Salze sind ebenfalls gut zur Behandlung eines akuten Harnwegsinfekts geeignet. Hier kommen unter anderem die Salze Nr.3 (Ferrum phosphoricum) und Nr. 9 (Natrium phosphoricum) zum Einsatz. (nr)
Autoren- und Quelleninformationen
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Medizinern und Medizinerinnen geprüft.
- Günther H. Jacobi: Praxis der Männergesundheit: Prävention, Schulmedizinische Fakten, Ganzheitlicher Zugang, Thieme, 2003
- Norbert Enders: Bewährte Anwendung der homöopathischen Arznei: Band 1: Diagnosen und Beschwerden, Karl F. Haug, 2012
- Richard Hautmann, Jürgen E. Gschwend: Urologie, Springer, 2014
- Josefine Neuendorf: Das Urinsediment: Mikroskopie, Präanalytik, Auswertung und Befundung, 2015
- Hans-Ulrich Comberg: Allgemeinmedizin: 39 Tabellen, Thieme, 2004
- Rudolf Hänsel, Otto Sticher: Pharmakognosie - Phytopharmazie, Springer, 2006
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.









